盆底肌电刺激法与膀胱训练法治疗不完全脊髓损伤术后排尿障碍的比较研究
2017-03-14刘良乐戴鸣海刘敏汤呈宣何少奇钟熙强
刘良乐 戴鸣海 刘敏 汤呈宣 何少奇 钟熙强
盆底肌电刺激法与膀胱训练法治疗不完全脊髓损伤术后排尿障碍的比较研究
刘良乐 戴鸣海 刘敏 汤呈宣 何少奇 钟熙强
目的比较盆底肌电刺激法与膀胱训练法治疗不完全脊髓损伤术后患者排尿功能障碍的疗效。方法选取不完全脊髓损伤术后患者73例,采用随机数字表法分为治疗组35例和对照组38例。治疗组采用盆底肌电刺激法;对照组采用膀胱训练法,并控制饮水量。比较两组患者治疗前后膀胱残余尿量(RUV)、最大膀胱容量(MBC)、最大尿流率(MFR)、平均尿流率(AFR)、充盈期末逼尿肌压力(PdetQmax)及治疗后拔除尿管成功率、留置导尿管天数和尿路感染发生率。结果治疗组拔除尿管成功率为94.3%,明显高于对照组的73.7%,差异有统计学意义(P<0.05)。与治疗前比较,两组患者治疗后的MBC、MFR和AFR均有所增加,RUV减少,PDetQmax下降,差异均有统计学意义(均P<0.05)。随访终末期,治疗组各项尿流动力学指标与对照组相近,差异均无统计学意义(均P>0.05)。治疗组留置导尿管天数与尿路感染发生率均低于对照组,差异均有统计学意义(均P<0.05)。结论盆底肌电刺激法和膀胱训练法均可改善不完全脊髓损伤术后患者的排尿功能,但盆底肌电刺激法恢复速度优于膀胱训练法,应早期应用。
电刺激 膀胱训练 脊髓 对照研究
随着我国经济水平的发展,脊髓损伤发生率呈逐年增长趋势。排尿障碍是脊髓损伤患者的主要并发症之一,也是晚期死亡的重要原因[1]。膀胱训练法是目前治疗脊髓损伤后排尿障碍的常用康复方法。而近年来兴起的盆底肌电刺激法是一种新型、无创的治疗方法。上述两种方法均无明显不良反应,易被患者接受。那么两种方法孰优孰劣呢?本研究结合脊髓损伤患者的特点,探讨盆底肌电刺激法在治疗不完全脊髓损伤术后患者膀胱功能障碍的临床效果,并与膀胱训练法进行比较,现将结果报道如下。
1 对象和方法
1.1 对象选取2009年11月至2015年2月在本院脊柱外科与康复病房住院的脊髓损伤术后患者73例,采用随机数字表法将患者分为治疗组35例和对照组38例。治疗组男25例,女10例;年龄22~75(36.1± 5.8)岁;术后病程1.1~2.8(1.3±0.5)个月;颈髓损伤23例,胸髓损伤4例,腰髓损伤8例;ASIA脊髓损伤严重度分级[2]:B级4例,C级20例,D级11例。对照组男26例,女12例;年龄24~74(36.2±8.1)岁;术后病程1.2~2.9(1.4±0.4)个月;颈髓损伤24例,胸髓损伤4例,腰髓损伤10例;ASIA脊髓损伤严重度分级[2]:B级4例,C级22例,D级12例。两组患者在性别、年龄、病程和脊髓损伤水平、分级方面比较,差异均无统计学意义(均P<0.05)。分级73例患者均获得随访,随访8~12(9.5±1.1)个月。纳入标准:(1)符合美国脊髓损伤学会2006版《脊髓损伤神经学分类国际标准》中脊髓损伤的诊断标准[2],且均经查体、CT、磁共振结合手术探查证实为脊髓损伤;(2)均经手术减压内固定治疗,且均为不完全脊髓损伤的患者(不包括骶髓损伤);(3)脊柱外科术后>1个月,经常规药物和四肢康复训练治疗,膀胱功能无明显改善;(4)排尿功能障碍需长期留置导尿者,包括单纯尿储留,合并部分溢出性尿失禁;经尿流动力学检查显示,尿流率、最大膀胱容量(maximal bladder capacity,MBC)、膀胱残余尿量(residual urine volume,RUV)、逼尿肌收缩力等至少一项异常者;(5)本研究经医院伦理委员会和患者知情同意。排除标准:(1)生命体征不稳或有意识障碍;(2)伴有心、肺、脑、腹等重要器官疾病者;(3)伴有双上肢运动障碍者。
1.2 治疗方法两组患者均常规留置导尿。治疗组采用盆底肌电刺激法;对照组采用膀胱训练法,并控制饮水量。
1.2.1 盆底肌电刺激法采用加拿大进口Urostym生物反馈电刺激盆底治疗仪,男性或女性未婚患者取侧卧位,已婚女性患者取仰卧位,由治疗师于直径1.5cm左右治疗棒上涂上导电膏后,男性或女性未婚患者将治疗棒插入直肠内5~7cm,已婚女性患者插入阴道内5~7cm,均采用电极棒两端电流刺激盆底肌肉组织,从小到大逐渐调大刺激电流,边调节边询问患者的感受,一旦患者感觉到疼痛不适,即表明已超过患者的最大耐受限度,此时再稍调小输出电流,患者可以耐受后,固定调节按钮开始计时治疗。本组治疗频率10~40Hz,脉宽200~220μs,通电/断电比为5s∶10s,1次/d,每次30min,每治疗10d为1个疗程。
1.2.2 膀胱训练法(1)盆底肌训练:患者取仰卧位,屈膝屈髋,主动抬臀缩肛和下放放松各3s,反复15遍为1次,3次/d;(2)建立排尿反射:尽力让患者放松,手指轻叩患者的大腿内侧、下腹部或会阴部,寻找触发点以感受尿意,并有意识地加以引导控制,反复15遍为1次,2~3次/d;(3)反射性排尿训练:治疗师用手按摩患者膀胱区3~5min,用拳头向脐下深按压3cm并向耻骨方向滚动,动作缓慢、柔和,同时嘱患者加腹压帮助尿液排出。部分患者取坐位,身体前倾,屏气呼吸,增加腹压,用力练习排便动作帮助尿液排出,重复训练数次直至膀胱内尿液排空。
1.3 疗效评定
1.3.1 拔除尿管试验两组患者均于治疗2周后,每10d尝试拔除尿管1次,若拔除尿管后患者能自主排尿且RUV少于50ml,即表示膀胱已基本恢复排尿机能。
1.3.2 膀胱B超检查两组患者均于治疗前及治疗4周后采用B超检查膀胱RUV以及是否存在膀胱结石、肾萎缩和泌尿系积水等并发症。
1.3.3 尿流动力学测定两组患者均于治疗前后进行尿流动力学检查,内容包括MBC、最大尿流率(maximal flow rate,MFR)、平均尿流率(average flow rate,AFR)、充盈期末逼尿肌压力(detrusor pressure at peak flow,PdetQmax)。
1.3.4 尿路感染发生率两组患者均于治疗15、30d后取中段尿作培养,计算两组患者治疗后的留置导尿管天数和尿路感染发生率(菌落计数≥1×105cfu/ml为阳性)。
1.4 统计学处理采用SPSS 13.0统计软件。计量资料以表示,每组治疗前后比较采用配对t检验,组间比较采用独立样本t检验;计数资料组间比较采用χ2检验。
2 结果
2.1 两组患者拔除尿管成功率比较治疗4~8周后,治疗组33例患者拔除尿管,成功率为94.3%;对照组仅有28例患者拔除尿管,成功率为73.7%。治疗组拔除尿管成功率明显高于对照组,差异有统计学意义(χ2=5.629,P<0.05)。
2.2 两组患者B超检查及尿流动力学测定结果比较对照组2例患者术后2个月B超显示膀胱结石,行碎石治疗后好转,未见肾萎缩、积水或返流等并发症发生。与治疗前比较,两组患者治疗后的MBC、MFR和AFR均有所增加,RUV减少,PDetQmax下降,差异均有统计学意义(均P<0.05)。随访终末期,治疗组各项尿流动力学指标与对照组相近,两组比较差异均无统计学意义(均P>0.05),见表1。
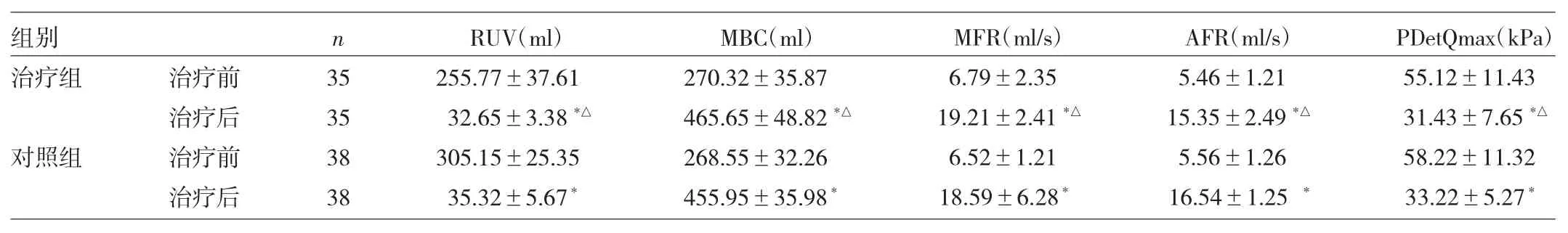
表1 两组患者B超检查及尿流动力学测定结果比较
2.3 两组患者尿路感染发生率比较治疗组患者留置导尿管天数为(21.3±2.5)d,明显少于对照组的(29.2±3.8)d,两组比较差异有统计学意义(t=4.840,P<0.05)。治疗15d后,对照组有25例(65.8%)患者发生不同程度的尿路感染,其中4例需间断使用进口左氧氟沙星、美罗培南注射液等静脉滴注治疗;而治疗组仅有5例(14.3%)发生尿路感染,差异有统计学意义(χ2= 19.965,P<0.05)。治疗30d后,两组患者尿路感染发生率均有所下降;治疗组尿路感染发生率为5.7%(2/ 35),明显低于对照组的39.4%(15/38),差异有统计学意义(χ2=11.623,P<0.05)。
3 讨论
脊髓损伤后,人体初级排尿中枢(骶2~4)与高级中枢(大脑皮层)失去功能联系,造成逼尿肌和括约肌协同功能失调。对于不完全性脊髓损伤患者,通过盆底肌电刺激法和膀胱训练法均可增强逼尿肌和括约肌的协调和控制,减少尿失禁的发生。本研究比较了盆底肌电刺激法与膀胱训练法治疗不完全脊髓损伤术后患者排尿功能障碍的疗效,结果显示,随着时间延长,两组患者尿动力学指标均有所改善。随访终末,两组患者各项尿动力学指标相近,差异均无统计学意义,上述研究结果与国内外研究结果基本一致[3-5]。皮周凯等[6]研究显示,盆底肌主动训练已广泛应用于盆底肌无力的老年患者、产后妇女等真性压力性尿失禁患者。对于盆底肌有部分自主运动的不完全脊髓损伤的患者,通过患者卧床主动进行盆底肌训练,增强盆底肌收缩力,以促使盆底肌群能够规律收缩,抑制逼尿肌不自主收缩;膀胱训练中应用的Crede手法,能改善盆底肌感知力,寻找排尿触发点,有利于引导排尿;最后通过膀胱挤压排空尿,进一步避免了残余尿的发生。而盆底肌电刺激通过低频电流刺激盆底肌,促使盆底肌群规律收缩,降低骶髓逼尿肌核神经元的兴奋阈值,使其更易于接受上方损伤脊髓微弱的下行传导,神经元进一步抑制逼尿肌不自主收缩,强化括约肌的控尿能力,从而促进了有效排尿[7-8]。因此,两者均可改善不完全脊髓损伤患者的排尿功能,达到低压储尿和排尿的目标,即膀胱RUV减少,MFR或AFR增加,膀胱容量正常化。
Afsar等[9]研究显示留置导尿管天数与尿路感染发生率直接相关,因此,早期拔除尿管对于减少尿路感染及其引起的相关并发症具有重要意义。据此,笔者对两组患者的拔除尿管成功率和尿路感染发生率进行比较,结果显示盆底肌电刺激治疗组具有较大的优势,并且对照组多需尝试4次以上,而治疗组通常仅需1~2次即能成功拔除尿管。进一步随访显示,随着对照组留置导尿天数延长(29.2±3.8)d,尿路感染率亦显著增加(39.4%~65.8%),与治疗组比较,差异有统计学意义。对照组中1例车祸致颈髓中央管损伤老年患者,术后长期留置尿管,采用膀胱训练法后10d尝试拔除尿管,第2天出现高热、尿频、排尿困难等症状,予以重新留置导尿管,根据尿培养情况予以进口左氧氟沙星针静脉滴注后症状缓解,训练后20d(术后8周)再次拔除尿管,重复出现上述症状需留置导尿管。而1例治疗组患者在术后1月余仍不能自主排尿,反复发作尿路感染,予以尝试盆底肌电刺激结合膀胱训练治疗1个疗程后,成功拔除尿管,尿培养阴性。究其原因,笔者认为,膀胱训练法为一种主观训练法,多需依赖患者本人良好的依从性和强烈的意志力进行,部分患者还需旁人帮助以增加腹压。患者通过刺激触发点诱发反射性排尿,需每天数次诱发才能触发,很难掌握正确的触发方式;另外,部分脊髓损伤患者四肢肌力尚未完全恢复,难以进行高效的手法触发或膀胱挤压排尿,即使结合视觉反馈训练[10],膀胱训练的效果往往非常缓慢。而盆底肌电刺激是一种不依赖于人体四肢肌力或意志的客观治疗方法,治疗组患者仅需采用导电探头插入患者直肠或阴道内,治疗1次/d,每次仅需20~30min,具有极高的操作性,易为患者接受。因此,随着脊髓神经功能的逐渐恢复,尽管两组患者的远期随访终末期尿动力学指标接近,但采用盆底肌电刺激治疗的患者恢复速度明显优于对照组,拔除尿管较早且维持疗效更为持久,并发症更少,促进了患者早日康复,减轻了家庭、社会和个人的负担。
在临床实践中,笔者尝试应用盆底肌电刺激法治疗部分长期留置导尿患者(损伤后>3个月)的排尿功能障碍,未能取得满意的疗效。部分患者即使最后成功拔除尿管,尿动力学指标未能恢复正常范围;部分患者仍需长期留置导尿以引流尿液。笔者认为,盆底肌电刺激法具有治疗的“时间窗”。在患者脊髓损伤后1个月内,脊髓功能尚不稳定,经过药物、手术减压、常规康复训练等治疗,运动、感觉、排尿情况等功能均有恢复可能,不宜行电刺激治疗。而在脊髓损伤3个月后,由于长期严重漏尿、留置导尿管未夹闭或膀胱冲洗等因素,引起膀胱壁不同层面纤维化,顺应性下降,形成低容量性膀胱,此时仅单纯通过外在的电刺激、膀胱训练法等治疗方法显然不能改善患者的膀胱功能。因此,笔者建议,盆底肌电刺激治疗不完全脊髓损伤患者的排尿功能障碍应在损伤后1~3个月内进行,对于部分病程超过3个月的患者,可在施行膀胱水扩张等[11]基础上,尝试应用电刺激治疗方法。
综上所述,盆底肌电刺激法和膀胱训练法均可显著改善不完全脊髓损伤术后患者的排尿功能;但采用盆底肌电刺激治疗的患者恢复速度明显优于膀胱训练法,可以缩短患者留置导尿管天数,降低尿路感染发生率,建议早期介入应用。在脊髓再生研究尚未取得实质性进展的情况下,该法具有操作简单,疗效确切持久,不良反应少,易被患者接受等优点,值得临床医师尝试应用。
[1]王元姣.高位脊髓损伤患者医院感染危险因素分析及对策[J].浙江医学,2012,34(7):519-521.
[2]李建军,王方永,孙迎春,等.脊髓损伤神经学分类国际标准[J].中国康复理论与实践,2011,17(10):963-972.
[3]何瑞琼,赖春晓,卢珠倩,等.早期膀胱康复训练对脊髓损伤性截瘫患者排尿功能恢复的影响[J].中国实用护理杂志,2013,29(31):26-27.
[4]徐智慧,王彦彬,诸靖宇,等.早期骶3神经电调节在脊髓损伤后神经源性膀胱治疗中的应用及作用机制分析[J].浙江医学,2013,35(24): 2158-2160.
[5]陈玉梅,刘莉,康玉闻,等.三种排尿训练方法对脊髓损伤患者自主排尿功能恢复的影响[J].护理学杂志,2012,27(22):54-56.
[6]皮周凯,张盘德,周惠嫦,等.阴道压力反馈盆底肌抗阻肌力训练治疗女性压力性尿失禁的疗效观察[J].中国康复理论与实践,2016,12(2): 194-197.
[7]刘良乐,董伊隆,戴鸣海,等.盆底肌电生物反馈治疗脊髓损伤术后排尿功能障碍的疗效观察[J].中华物理医学与康复杂志,2015,37(3): 209-211.
[8]Radziszewski K.Outcomes of electrical stimulation of the neurogenic bladder:results of a two-year follow-up study[J].NeuroRehabilitation,2013,32(4):867-873.doi:10.3233/NRE-130911.
[9]Afsar S I,YemisciO U,Cosar S N,et al.Compliance with clean intermittentcatheterizationinspinalcordinjurypatients:a long-term follow-up study[J].Spinalcord,2013,51(8):645-649. doi:10.1038/sc.2013.46.
[10]黄小亮,郭玉红,李蔚,等.膀胱尿压视觉反馈训练在脊髓损伤后尿潴留患者中的应用[J].河北医科大学学报,2016,37(8):978-981.
[11]石秀秀,原艳丽,唐金树.膀胱水扩张结合视觉反馈排尿训练在治疗脊髓损伤患者神经源性膀胱中的意义[J].中国骨与关节损伤杂志, 2014,3(9):675-679.
Postoperative treatment of urinary dysfunction in patients with incomplete spinal cord injury:electrical pelvic floor stimulation versus bladder training therapy
LIU Liangle,DAI Minghai,LIU Ming,et al.Department of Spinal Surgery,the Third Affiliated Hospital of Wenzhou Medical University,Rui'an 325200,China
ObjectiveTo compare electrical pelvic floor stimulation with bladder training therapy in treatment of urinary dysfunction in patients with incomplete spinal cord injury after operation.MethodsSeventy three patients with incomplete spinal cord injury were randomly assigned to study group(n=35)and control group(n=38).Patients in study group was given electrical pelvic floor stimulation while those in control group were given bladder training therapy for urinary dysfunction.Residual volume of urine was evaluated with ultrasonography,the urinary function was assessed with urodynamic examinations,the urinary catheter extraction rate and the urinary tract infection rate were recorded.ResultsThe successful rate of urinary catheter extraction rate in study group was significant higher than that in control group(P<0.05).The residue urine volume(RUV),maximum urinary flow rate(MFR),average urinary flow rate(AFR),and detrusor pressure at peak flow(PdetQmax)after treatment were all higher than those before treatment in both groups(all P<0.05).There was no significant difference in the improvement of urodynamic parameters between two groups at the end of follow up(all P>0.05).The time of indwelling catheter was shorter and urinary tract infection rate was lower in study group than those in control group(all P<0.05).ConclusionThe electrical stimulation of the pelvic floor and bladder training therapy can both improve the function of urination in patients with incomplete spinal cord injury after operation.However,the time of recovery is shorter with electrical pelvic floor stimulation than that with bladder training therapy.
Electrical stimulationBladder training therapySpinal cordControlled trial
2016-05-15)
(本文编辑:陈丽)
10.12056/j.issn.1006-2785.2017.39.4.2016-697
温州市科技计划攻关项目(Y20140149);瑞安市科技发展基金资助项目(YY2014016)
325200瑞安,温州医科大学附属第三医院脊柱外科
刘敏,E-mail:liuliangle@163.com
