针刺配合帕罗西汀治疗肝气郁结型抑郁症临床观察
2017-03-13李晓宁高嵩吴磊梅继林李诺
李晓宁,高嵩,吴磊,梅继林,李诺
针刺配合帕罗西汀治疗肝气郁结型抑郁症临床观察
李晓宁1,高嵩2,吴磊2,梅继林2,李诺2
(1.黑龙江中医药大学附属第二医院,哈尔滨 150001;2.黑龙江中医药大学,哈尔滨 150040)
目的 通过观察针刺配合帕罗西汀治疗肝气郁结型抑郁症的临床疗效,为肝气郁结型抑郁症探索更为有效的治疗方法。方法 将60例肝气郁结型抑郁症患者随机分成两组,治疗组和对照组各30例,治疗组采用针刺配合帕罗西汀治疗,对照组单纯服用帕罗西汀,连续治疗8星期,治疗前后以汉密尔顿抑郁量表(HAMD)、中医证候量表和中枢性神经递质检测作为观察指标,评定疗效结果。结果 治疗组总有效率为96.6%,对照组总有效率为71.4%,治疗组明显优于对照组(<0.05)。在中医证候方面、5-HT浓度方面,治疗组都明显优于对照组(<0.01)。结论 针刺配合帕罗西汀是临床治疗肝气郁结型抑郁症的一种有效可行的方法。
针刺;帕罗西汀;抑郁症;肝气郁结;针药并用;HAMD评分;中医证候量表
抑郁症是指由各种原因引起的以显著而持久的心境低落为主要临床特征的一类心境障碍,可伴有明显焦虑和运动迟缓、幻觉、妄想、睡眠障碍等症状,严重影响患者的生存质量,甚至导致自杀,给患者及其家庭、社会带来巨大损失。目前抑郁症的治疗多为药物治疗。针刺具有治疗效果好、副反应少的优势,在治疗抑郁症方面具有较大优势。为进一步提高药物治疗抑郁症的疗效,尤其是解决缩短治疗周期的问题,本研究采用针刺配合药物帕罗西汀与单纯运用药物治疗进行比较,以期探索抑郁症更有效的治疗方法。
1 临床资料
1.1 一般资料
病例选自2013年4月至2014年12月于黑龙江中医药大学附属第二医院针灸四病房及哈尔滨市第一专科医院针灸科确诊的首发辨证分型为肝气郁结型的抑郁症患者,年龄18~50岁,且汉密尔顿抑郁量表(HAMD)评分均在20分以上。共纳入肝气郁结型抑郁症患者60例,随机分为治疗组30例(脱落1例)和对照组30例(脱落2例)。治疗组29例完成本研究,其中男14例,女15例;平均年龄(34±8)岁;平均病程(47.72±31.23)d。对照组28例完成本研究,其中男16例,女12例;平均年龄(35±8)岁;平均病程(45.46±32.52)d。两组患者治疗前HAMD和中医证候量表和中枢性神经递质检测比较差异无统计学意义(>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准[1]
以心境低落为主要特征,在此期间,至少有下述症状中4项。①兴趣丧失,无愉快感;②精力减退和疲乏感;③精神运动性迟滞或激越;④自我评价过低、自责,或有内疚感;⑤联想困难或自觉思考能力下降;⑥反复出现想死的念头或有自杀、自伤的行为;⑦睡眠障碍,如失眠、早醒或睡眠过多;⑧食欲降低或体重明显减轻;⑨性欲减退。
1.2.2 中医辨证诊断标准[2]
肝气郁结证:精神抑郁,胸胁作胀,或脘痞,嗳气频作,善太息,月经不调。舌苔薄白,脉弦。
1.3 纳入标准
①符合CCMD-3心境障碍,抑郁发作的标准;②HAMD17项评分≥8分,且≤24分,中、轻度患者;③中医辨证为肝气郁结型;④首次发病的抑郁症患者,病程为2星期至6个月;⑤年龄在18~50岁之间,具有小学以上文化程度,不分性别,依从性好;⑥入院前两星期未用过抗抑郁药、抗胆碱药、儿茶酚胺类药、抗焦虑药、镇静剂、抗精神病药物等;⑦无明显失语及神志障碍,能够配合采集临床资料者;⑧能够耐受针刺治疗者。
1.4 排除标准
①不符合上述诊断标准者;②年龄<18岁或>50岁;③器质性精神障碍或物质所致抑郁,双相情感性精神障碍(躁狂抑郁症)等患者;④严重失语、失认者;⑤合并严重心脑血管、肝、肾等系统疾病患者;⑥妊娠及哺乳期妇女;⑦既往有抗抑郁药过敏者;⑧晕针及不能耐受针灸治疗者。
2 治疗方法
2.1 对照组
从一开始予患者抗抑郁药盐酸帕罗西汀片(赛乐特;中美天津史克制药有限公司;20 mg/片,10片/盒;国药准字H10950043)口服,起始量为10 mg,晨起1次口服,2 d后无不良反应者加至20 mg,每日1次。疗程为8星期。
2.2 治疗组
在对照组基础上,采取针灸治疗,选穴为百会、神庭、印堂、合谷、太冲、肝俞、期门、支沟、阳陵泉。患者取坐位,医者用75%乙醇棉球做常规消毒后,选用规格为0.35 mm×40 mm华佗牌针灸针以指切法进针,百会、神庭向后平刺0.5~0.8寸;印堂针刺时提捏局部皮肤,平刺0.3~0.5寸;合谷、太冲直刺0.5~0.8寸;肝俞、期门斜刺或平刺0.5~0.8寸;支沟、阳陵泉直刺0.5~1寸。所有穴位行平补平泻手法,每隔10 min行针1次,每次留针30 min。每日治疗1次,每治疗6次后停1 d,连续治疗8星期。
3 治疗效果
3.1 观察指标
①中医证候评分,根据《中药新药临床研究指导原则》[3]中的肝气郁结型中医证候评分表进行评分;②汉密尔顿抑郁量表(HAMD)17项;③中枢神经递质5-羟色胺(5-HT)检测。
3.2 疗效标准
根据治疗后HAMD量表的减分率评定疗效,减分率=[(治疗前总分-治疗后总分)/治疗前总分]×100%。
痊愈:HAMD减分率≥75%。
显效:HAMD减分率为50%~74%。
有效:HAMD减分率为25%~49%。
无效:HAMD减分率<25%。
3.3 统计学方法
数据采用SPSS17.0统计软件进行分析,计量资料采用检验,并以均数±标准差表示,计数资料采用卡方检验。<0.05为差异有统计学意义,<0.01为有极显著性差异。
3.4 治疗结果
3.4.1 两组临床疗效比较
治疗组29例患者,痊愈3例,总有效率为96.6%,对照组28例患者,痊愈1例,总有效率71.4%,两组患者疗效经非参数秩和检验=0.007(<0.01),差异有统计学意义。详见表1。
3.4.2 两组治疗前后HAMD评分比较
由表2可知,治疗组治疗2星期起效,与治疗前比较差异显著(<0.05),从第3星期开始患者HAMD评分与治疗前比较具有极显著差异(<0.01),并持续降低。对照组患者治疗2星期后HAMD评分与治疗前比较差异无统计学意义(>0.05),至3星期后方起效(<0.05),评分持续降低,且分值高于治疗组水平。说明治疗组起效时间较对照组短,且HAMD评分水平低于对照组,疗效佳。
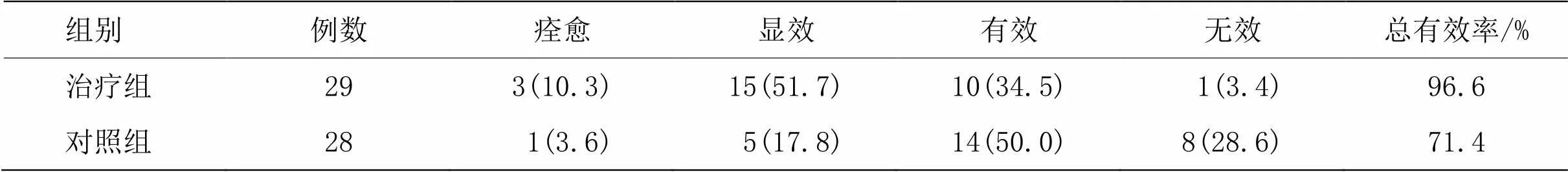
表1 两组临床疗效比较 [例(%)]
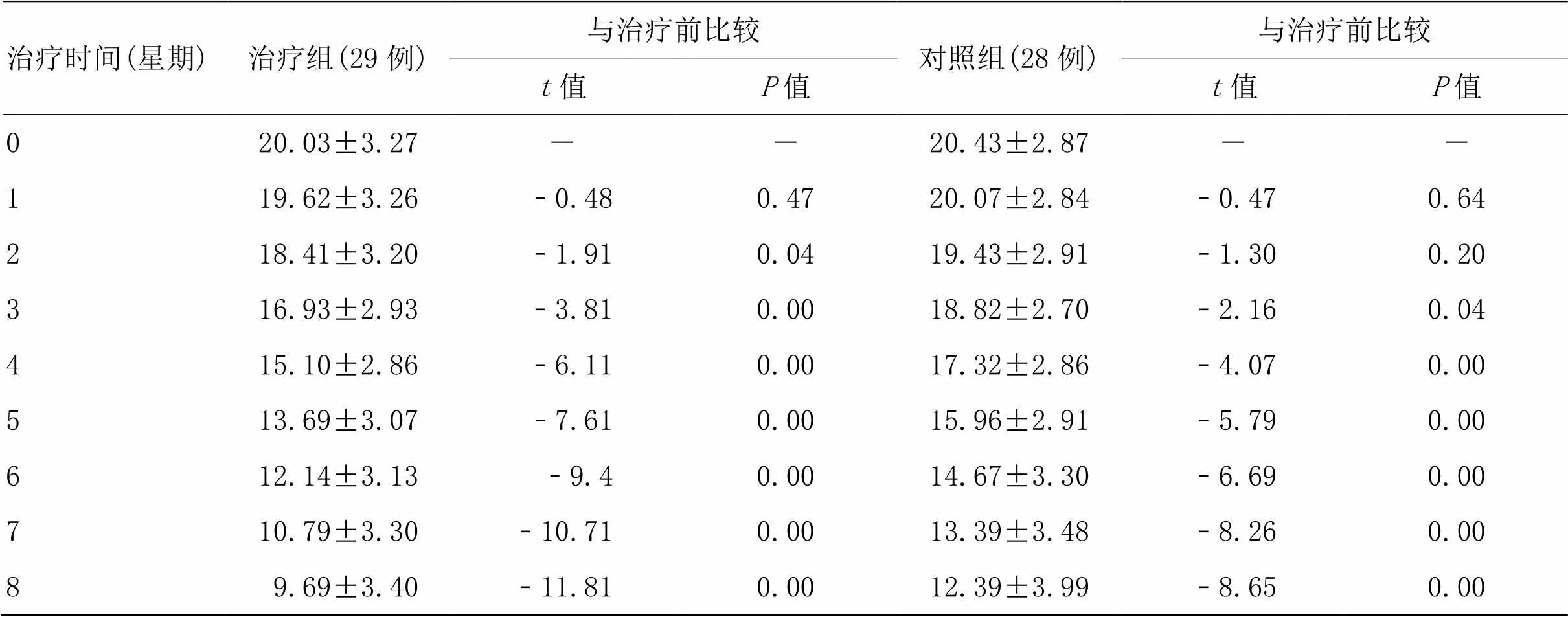
表2 两组治疗前后HAMD评分比较
3.4.3 两组治疗前后5-HT比较
由表3可见,治疗前两组患者5-HT检测值经检验,=0.76,差异无统计学意义,说明两组患者5-HT激活水平无明显差异,具有可比性。治疗8星期后两组患者5-HT激活情况与治疗前比较,经检验,均<0.01,差异极明显,说明两组患者经过治疗,5-HT激活情况较治疗前均明显增加。同时,治疗4星期、5星期后,治疗组与对照组患者的5-HT检测值经检验比较<0.05,具有明显差异;至第6星期、第7星期、第8星期,两组患者5-HT激活情况比较<0.01,具有极显著差异,说明经过28~56 d的治疗,治疗组患者的5-HT激活情况明显优于对照组。
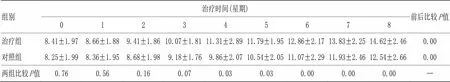
表3 两组治疗前后5-HT比较
3.4.4 两组治疗前后中医证候评分比较
由表4可知,两组治疗前后中医证候评分比较,经检验,均<0.01,说明治疗组与对照组对于改善中医证候均有明显疗效;治疗结束后治疗组与对照组评分比较经检验,<0.01,说明治疗组对于改善抑郁症中医证候疗效优于对照组。
表4 两组治疗前后中医证候评分比较 (±s,分)

表4 两组治疗前后中医证候评分比较 (±s,分)
组别例数治疗前治疗后 治疗组2912.76±2.255.17±1.851)2) 对照组2812.61±2.357.54±2.471)
注:与同组治疗前比较1)<0.01;与对照组比较2)<0.01
4 讨论
抑郁症是一种高患病、高复发、高自杀,易致残的精神障碍,其主要特征为显著而持久的心境低落,其主要表现为情绪低落,精神、运动迟缓,言语减少,常自责自罪甚至自杀等[4]。中医学中与抑郁症相关的记载和论述相当丰富,古医书中有关“百合病”“脏躁”“狐惑病”等病证发病表现的记载与抑郁症颇为相似。《金匮要略》中记载“妇人脏躁,喜悲伤欲哭……甘麦大枣汤主之”,可见“脏躁”一症与抑郁症也有很多相似之处。抑郁症属神志病,以气郁为先,发展至脑腑气机紊乱,功能失调,表现出以精神症状为主的运动、饮食、睡眠等神经系统及胃肠道症状。抑郁症常以肝气郁结为核心,郁久伤及五脏,在其整个病程发展中可表现为不同的证型,以肝气郁结型抑郁症为最常见类型[5]。近年来针灸疗法作为一种副反应小、疗效显著的方法越来越受到医务工作者的重视[6]。针灸治疗抑郁症以中医学理论为基础,以脏腑经络理论为指导[7-9]。本研究所取穴位以肝、胆、督脉为主,百会、神庭、印堂3个穴位均为督脉经穴,督脉上络于脑,具有调理脑神之功效。百会、神庭、印堂3穴相配合,具有调节脑神、醒神开窍、疏理肝经经气的功效。太冲是足厥阴肝经输穴、原穴,有调和气血、疏肝理气的作用。诸穴相配,共奏疏肝解郁、行气止痛之功。
现代医学研究表明,抑郁症是一种涉及多种神经递质、神经内分泌、脑区及环路的疾病,同时其他生化物质和系统也参与其中。长期研究显示,抑郁症与5-羟色胺(5-HT)神经系统功能低下密切相关(经典单胺假说),5-HT是动物体内一种高度保守的化学物质,存在于大脑和消化道中,具有传导神经信号的功能,在各种调节过程中起着关键性的作用,如情感、动机、认知、喂食、睡眠及伤害性感受等。其紊乱将导致一系列不良情绪产生,如焦虑、抑郁、恐惧等[10-11]。研究证实,抑郁症发病机制与5-HT缺失综合征有关,比如抑郁症患者脑脊液中的5-HT代谢物浓度降低,抑制5-HT合成会诱发抑郁症状等[12]。药物治疗是抑郁症治疗的一个重要手段,选择性5-HT再摄取抑制剂(SSRIs),耐受性好,是一线抗抑郁药,包括氟西汀、帕罗西汀、舍曲林、西肽普兰。主要通过选择性阻断5-HT的摄取而发挥作用。作为临床首选的抗抑郁药,SSRI同时存在明显不良反应如恶心、呕吐或食欲减退等,这可能与其增加5-羟色胺效应有关[13-14]。
本研究采用针灸与药物并用治疗肝气郁结型抑郁症,经过8星期治疗后,两组HAMD评分与治疗前比较,有极显著差异,说明两组均能明显改善患者的抑郁症状;治疗后治疗组与对照组评分比较,有极显著差异,说明治疗组疗效明显优于对照组。同样在中医证候方面、5-HT浓度方面,治疗组改善都明显优于对照组,且未发生不良反应。说明针药结合较单纯使用药物治疗抑郁症更理想。
[1] 世界卫生组织.ICD-10精神与行为障碍分类[M].北京:人民卫生出版社,1993:97-100.
[2] 国家中医药管理局.中医病证诊断疗效标准[S].南京:南京大学出版社,1994:33-34.
[3] 郑筱萸.中药新药临床研究指导原则[S].北京:中国医药科技出版社,2002:87-99.
[4] 刘艳秋.针灸治疗中风后抑郁症的研究[J].医学信息, 2015,28(32):374.
[5] 郭小青,马晓军,贾红声.抑郁症中医辨证分型探讨[J].陕西中医,2003,24(3):241-242.
[6] 李西亮,宋小鸽.针灸治疗焦虑症的研究概述[J].甘肃中医,2010,23(12):70-72.
[7] 石冰清,张立秀,朱炜,等.抑郁症的中医干预研究进展[J].全科护理,2016,14(30):3150-3152.
[8] 冯驰今,韩雪梅,麻春杰,等.抑郁症中医治疗综述[J].内蒙古中医药,2016,32(1):155-156.
[9] 雷畅,赵天豫.郁证中医非药物治疗进展[J].中国中医药信息杂志,2016,21(10):127-131.
[10] 冯玉,张惠云,耿燕楠.经前舒颗粒对经前期综合征肝气郁证大鼠海马和下丘脑5-羟色胺转运体表达的影响[J].中国实验方剂学杂志,2011,17(14):132-135.
[11] Serretti A, Calati R, Mandelli L,. Serotonin transporter gene variants and behavior: a comprehensive review[J]., 2006,7(12):1659-1669.
[12] 郑莉明,史亚飞,吴皓萌,等.中枢5-HT能系统在早发性抑郁中的作用研究[J].中国药理学通报,2015,31 (1):19-23.
[13] 刘密花.抑郁症药物治疗进展[J/OL].世界最新医学文献文摘,2015,15(61):43.
[14] 汪玫,瞿金涛,吴爱群.选择性5-羟色胺再摄取抑制剂不良反应的研究进展[J].实用医学杂志,2010, 26 (14):2656-2658.
Clinical Observation of Acupuncture plus Paroxetine for Depression Due to Liver-qi Stagnation
-1,2,2,2,2.
1.,150001,; 2.,150040,
Objective To observe the clinical efficacy of acupuncture plus Paroxetine in treating depression due to liver-qi stagnation, for seeking a more effective treatment for this disease. Method Sixty patients with depression due to liver-qi stagnation were randomized into a treatment group and a control group, 30 cases in each group. The treatment group was intervened by acupuncture plus Paroxetine, while the control group was by Paroxetine alone, successively for 8 weeks. Hamilton Depression Scale (HAMD), Chinese medicine syndrome and sign score, and central neurotransmitters were observed before and after the treatment, for evaluating the therapeutic efficacy. Result The total effective rate was 96.6% in the treatment group versus 71.4% in the control group, and the treatment group was superior to the control group (<0.05). Conclusion Acupuncture plus Paroxetine is an effective method in treating depression due to liver-qi stagnation.
Acupuncture; Paroxetine; Depression; Stagnation of liver-qi; Acupuncture medication combined; Hamilton Depression Scale; Traditional Chinese medicine syndrome and sign scale
1005-0957(2017)02-0138-04
R246.6
A
10.13460/j.issn.1005-0957.2017.02.0138
2016-05-20
李晓宁(1969—),女,教授,博士生导师,研究方向为针灸治疗神经系统疾病,Email:lixiaoning456@163.com
高嵩(1990—),男,2014级硕士生,Email:619628744@qq.com
