高糖条件下锌对视网膜Müller细胞分泌VEGF的影响
2017-03-04陈艳艳李爱朋侯璐璐卢伯洋
陈艳艳,杨 威,李爱朋,侯璐璐,卢伯洋,董 宇
(吉林大学第一医院 眼二科,吉林 长春130021)
*通讯作者
高糖条件下锌对视网膜Müller细胞分泌VEGF的影响
陈艳艳,杨 威,李爱朋,侯璐璐,卢伯洋,董 宇*
(吉林大学第一医院 眼二科,吉林 长春130021)
糖尿病性视网膜病变(DR)是糖尿病常见且严重的微血管并发症之一,糖尿病患者视网膜缺血缺氧,导致血管内皮生长因子(VEGF)代偿性增加,促进了视网膜新生血管的形成。Müller细胞是视网膜分泌VEGF的主要细胞,在糖尿病患者早期即会产生一系列病理生理的改变,从而导致VEGF的表达增加,在DR的发展中起着至关重要的作用。锌本身在抗氧化和抑制糖尿病所致的视网膜损伤上具有多方面生理作用,而糖尿病患者血清锌水平与血糖呈显著负相关,本实验拟通过体外培养视网膜Müller细胞,观察补锌能否抑制体外培养的Müller细胞VEGF表达的增加。
1 材料与方法
1.1 主要试剂
DAB显色剂(武汉博士德公司)、H-DMEM培养基(Gibco BRL Co.)、标准胎牛血清(兰州民海公司 )、兔抗鼠VEGF 多克隆抗体(武汉博士德公司)、免疫组织化学SP试剂盒(武汉博士德公司)、 TritonX-10(Promega 公司)、胰蛋白酶 (Hylclone Co)。
1.2 Müller 细胞的原代及传代培养
将出生后3-5天大乳鼠(雌雄不限)(吉林大学动物中心提供),用75%酒精浸泡麻醉后,无菌操作取出眼球,PBS液冲洗3遍,沿角膜缘旁约1 mm处环行剖开眼球,去除晶状体和玻璃体,留后半眼球壁置于DMEM培养液中轻轻剥离视网膜,去除富含血管及髓放线后将视网膜剪碎成约1 mm×1 mm小片组织。吸取组织块置于培养瓶中,加足量含20%标准胎牛血清的DMEM培养液,置于5%CO2,37℃恒温孵箱内培养。约7天后,细胞从组织块周边爬出并达到80%以上融合,此时进行消化传代:将培养瓶内培养液吸出,加入0.1 mol/L PBS轻轻冲洗残余培养液2次,小心吸出后加入2 ml 0.25%胰蛋白酶37℃下消化,显微镜下观察,当细胞周边刚刚回缩即停止,加入等量含血清的DMEM培养液,用吸管吹打后吸入离心管中离心800 r/min×5 min,弃上清液,加入培养液重悬沉淀,1∶2-1∶3移入培养瓶中培养,第2代细胞供实验用。
1.3 Müller细胞的鉴定
视网膜Müller 细胞的免疫组化染色按试剂盒说明书操作。结果判定:以在细胞的胞膜、胞浆或胞核部位出现棕黄色颗粒者判定为阳性,阳性细胞在盖片上分布须均匀一致。
1.4 实验分组
将2代培养细胞分为4组。正常组(N):5 mmol/L葡萄糖DMEM培养液;高糖组(G):25 mmol/L葡萄糖DMEM培养液;正常加锌组(N+Z):本组仅加5.0 μmol/L ZnSO4。高糖加锌组(G+Z): 分别加入2.5 μmol/L、5.0 μmol/L、7.5 μmol/L、10 μmol/L ZnSO4。各组加入条件液后继续培养6天。
1.5 结果判定
采用Imagepro-Plus软件进行数据分析,应用计算机图像处理技术测定染色细胞累积光密度(IOD)。每张片子取五个视野,每个视野选定10个左右细胞测定灰度值。
1.6 统计学分析
2 结果
高糖组前5天Müller细胞VEGF水平高于高糖加锌组,到第6天高糖组Müller细胞VEGF水平接近甚至低于高糖加锌组;高糖组与正常组相比,前5天Müller细胞VEGF水平显著升高,第6天基本降至正常,Müller细胞VEGF表达在第四天达高峰,高糖组与高糖加锌组比较,Müller细胞VEGF水平显著增高,并具有显著性差异(P<0.01),高糖组与正常组比较Müller细胞VEGF表达水平显著增高,具有显著性差异(P<0.01);正常加锌组、正常组与高糖加锌组比较Müller细胞VEGF表达水平均无统计学差异(P<0.05)(表1)。
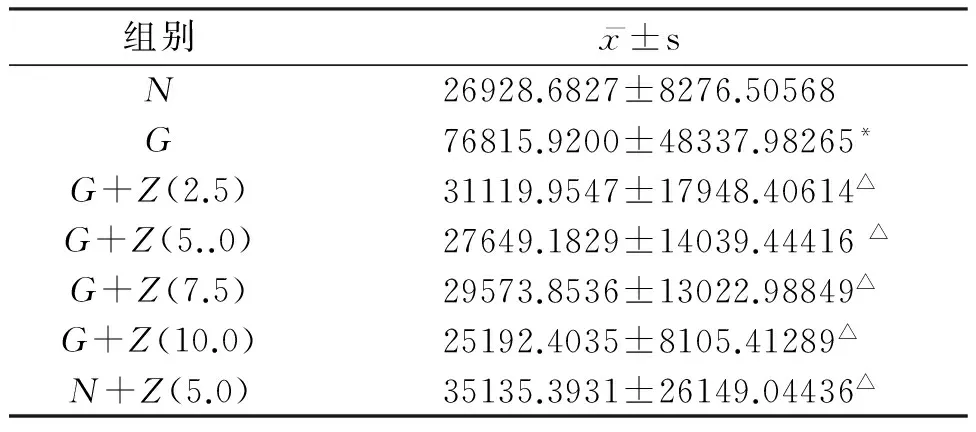
表1 各组Müller细胞VEGF表达灰度值结果
与正常组比较,*P<0.01,与高糖组比较,△P<0.01
3 讨论
糖尿病是一个糖尿病性视网膜病变(DR)的发生是由于糖尿病所造成的缺血缺氧的体内环境,致使氧化应激增加,氧自由基增多,氧化产物堆积,损伤了视网膜组织,造成微血管病变并导致血管闭塞,进而导致促血管生成因子和抑制因子的失衡,造成新生血管的形成.而新生血管生成因子中以VEGF研究频率最高,VEGF能特异作用于视网膜内皮细胞,可能是最直接的眼内新生血管形成因子。正常条件下表达 VEGF 的细胞有多种细胞,包括神经节细胞、Müller细胞、周细胞和视网膜色素上皮细胞等,糖尿病时Müller 细胞VEGF分泌增加,在DR发生发展中起至关重要的作用[1],本实验便是从Müller细胞着手,寻找抑制Müller细胞分泌VEGF的有效途径和方法。
本实验中采用25 mmol/L的高糖浓度体外培养Müller细胞,可以模拟糖尿病时体内高血糖状态[2],正常条件下各时相Müller细胞VEGF的表达一直处于低且平稳的水平,上下起伏波动不明显,而高糖条件下1天、2天、3天、4天Müller细胞VEGF明显随着时间延长表达显著增加,第5天开始下降,但仍明显高于正常对照组,第6天降至接近甚至低于正常水平,说明了正常条件下视网膜Müller细胞VEGF稳定低表达,而高糖条件可以诱导Müller细胞VEGF的表达增加,且第1到第4天表现出明显的时间依赖性,随时间延长表达亦显著增加,直到第5天、第6天细胞出现形态改变,功能下降,部分细胞失去表达VEGF的功能,导致VEGF逐渐下降到等同甚或低于正常条件组细胞VEGF表达量,此时的细胞状态已经衰老达不到正常细胞的状态,在本实验中,高糖组及高糖加锌组至第6天时VEGF表达反而下降,可能与此有关。实验中发现在高糖条件下,随时间延长,VEGF表达增加的现象,与临床上我们看到的随糖尿病病程越长,发生DR的可能性亦逐渐增加相一致。
目前国外大量体内、外研究均证实,锌在1型和2型糖尿病发展过程中发挥重要作用,在T2D患者,随着血清锌水平的下降,糖尿病微血管并发症发病率的增加,补锌可以改善血糖控制、降低糖尿病微血管病的发生率[3-6]。Moustafa研究表明锌可以防止糖尿病大鼠视网膜氧化应激过程并控制高血糖[7]。但是锌缺乏作为糖尿病微血管并发症的病因的证据还有待于更多的临床研究证实[8]。本实验通过体外高糖条件下培养的Müller细胞加锌,研究补锌对高糖情况下Müller细胞VEGF表达的影响,我们发现加锌对高糖条件下培养的Müller细胞VEGF表达有明显抑制作用,与国外研究结果相一致。高糖加锌组同正常组及正常加锌组比较无差异性(P>0.05),而高糖加锌组和高糖组细胞比较其VEGF表达水平具有显著性差异(P<0.01),说明锌对高糖条件下Müller细胞VEGF的分泌具有抑制效应,试验中我们发现高糖加锌组中5.0 μmol/L锌浓度下与正常条件下各时相Müller细胞VEGF的表达曲线变化相接近,但因该研究尚处于体外培养细胞研究阶段,是否为或接近为临床最佳治疗浓度,仍需大量研究证实,故适用于人类的最佳治疗锌浓度也可能成为未来研究热点。
[1]Robbins MA,Cepko CL.Control of Muller glial cell proliferation and activation following retinal injury[J].Nat.Neurosci,2000,3(9):873.
[2]薛庆善,主编.体外培养的原理与技术[M].北京:科学出版社,2001.483-484.
[3]Flannick J,Thorleifsson G,Beer NL,et al.Loss-of-function mutations in SLC30A8 protect against type 2 diabetes[J].Nat Genet,2014,46:357.
[4]Shan Z,Bao W,Zhang Y,et al.Interactions between zinc transporter-8 gene (SLC30A8) and plasma zinc concentrations for impaired glucose regulation and type 2 diabetes[J].Diabetes,2014,63:1796.
[5]Wenzlau JM,Frisch LM,Hutton JC,et al.Changes in zinc transporter 8 autoantibodies following type 1 diabetes onset:The type 1 diabetes genetics consortium autoantibody workshop[J].Diabetes Care,2015,38(Suppl 2):S14.
[6]Ranasinghe P,Pigera S,Galappatthy P,et al.Zinc and diabetes mellitus: understanding molecular mechanisms and clinical implications[J].Daru,2015,23(1):44.
[7]Moustafa SA.Zinc might protect oxidative changes in the retina and pancreas at the early stage of diabetic rats[J].Toxicol Appl Pharmacol,2004,201:149.
[8]Ying-Ying Luo,Jie Zhao,Xue-Yao Han,et al.Relationship Between Serum Zinc Level and Microvascular Complications in Patients with Type 2 Diabetes[J].Chin Med J (Engl),2015,128(24): 3276.
1007-4287(2017)02-0307-03
2016-04-15)
