快速康复干预在SuperPATH微创全髋关节置换术后的应用研究
2017-03-03于红英钭晓帆宋学良张晓英戴雅琴贾勤
于红英,钭晓帆,宋学良,张晓英,戴雅琴,贾勤
(浙江省人民医院,浙江杭州310014)
快速康复干预在SuperPATH微创全髋关节置换术后的应用研究
于红英,钭晓帆,宋学良,张晓英,戴雅琴,贾勤
(浙江省人民医院,浙江杭州310014)
目的观察快速康复干预在SuperPATH微创全髋关节置换术后应用的效果。方法选择SuperPATH微创全髋关节置换术患者100例,随机分为对照组和观察组各50例。观察组术后采用快速康复干预方案,对照组实施传统早期康复干预方案。比较两组患者日常生活活动能力、平衡功能、平均住院天数及髋关节功能。结果观察组术后7 d、14 d及1月日常生活活动能力高于对照组(P<0.01),术后2周平衡功能高于对照组(P<0.01);术后1个月髋关节功能评分高于对照组(P<0.01);观察组平均住院天数低于对照组(P<0.01);两组患者均无人工关节脱位发生。结论SuperPATH微创全髋关节置换术结合早期快速康复干预能改善患者髋关节功能,提高术后早期日常生活活动能力。
髋关节;关节置换术;快速康复;日常生活能力
全髋关节置换术(total hip arthroplasty,THA)是老年股骨颈骨折、骨关节病变终末期的有效治疗方法,但传统的THA关节囊切开手术对运动系统结构破坏较大,对活动具有较严格的限制,对早期恢复日常生活自理能力产生较大影响。2014年本院开展的全新微创技术SuperPATH(Supercapsular Percutaneously-Assisted Total Hip),结合了Supercap的股骨侧技术和经皮辅助(PATH入路)的髋臼侧技术的优点,不切断外旋肌群,保留完整的关节囊,在直视下通过工作通道进行髋臼操作,无需关节脱位即可进行股骨操作,提高早期关节稳定性[1]。理论上SuperPATH被称为“不会因手术入路导致脱位”的髋关节置换技术,术侧髋关节活动范围无需严格限制,能进行更早期及更大范围的运动训练[2]。加速康复外科(enhanced recovery after surgery,ERAS)是采用有循证医学证据证明有效的围术期处理措施,通过降低手术创伤的应激反应、减少并发症、提高手术安全性和患者满意度,从而达到加速康复的目的[3]。为探索SuperPATH术后更有效的康复训练方法,本研究在加速康复理念指导下,优化康复干预措施,提出快速康复干预,并与传统早期康复干预进行比较。现将研究结果报告如下。
1 对象与方法
1.1 对象纳入标准:符合THA指征的患者;意识清晰,可准确表达自己的意愿,能配合护士进行康复训练。排除标准:骨性僵直、强直、需要翻修、有内固定物取出、屈曲挛缩严重,术中需要广泛松解的患者;合并阿尔兹海默病、脑血管意外后遗症、肿瘤及精神病患者,因合并严重心、肾、肝疾病体力不支及术前长期卧床患者;严重骨质疏松患者。选择本院2014年12月至2016年4月符合纳入标准的100例SuperPATH手术患者,均为单侧置换。本研究经医院伦理委员会审批通过,根据入院时间先后随机编号,单号为对照组,双号为观察组,征得患者及家属同意,签署知情同意书。两组患者基础资料比较见表1,年龄分布与术前日常生活活动能力(ADL)评分采用t检验,性别分布、疾病类型、手术部位采用x2检验,差异均无统计学意义(P>0.05),具有可比性。
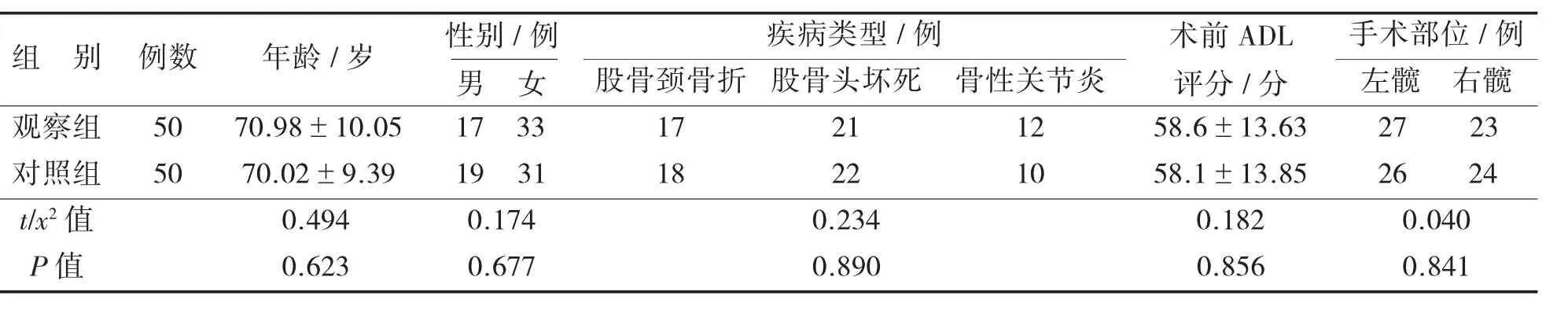
表1 两组患者基础资料比较
1.2 方法两组采取统一的围手术期禁食、补液标准、麻醉和疼痛控制方法以及预防深静脉血栓及抗感染措施[4];由主管医生、责任护士、患者及家属共同组成康复小组,由固定的责任护士介绍康复护理的目的、方法等,全面观察和评估患者,收集资料,提供康复训练计划表,播放康复训练视频;出院时制定康复训练及随访计划,教会患者及家属训练方法,1个月内每周电话随访1~2次,随访内容包括患者的切口情况、康复锻炼的进展及效果、评估生活自理能力、指导进一步的康复训炼方法,提醒按时复查。
1.2.1 对照组予传统早期康复干预。术后当天:双膝间予夹枕,患肢保持外展15~30°,髋关节屈曲<60°[5]。术后1~3 d:床上活动,进行深呼吸训练,利用床上拉手做引体、抬臀运动及踝关节屈伸和股四头肌等长舒缩运动。术后4~5 d:当髋关节屈曲训练至接近90°,髋部疼痛不明显时,指导患者扶步行器行走,术肢不完全负重。术后6~10 d:开始ADL训练,训练伸髋、屈髋、外展,强调日常生活如起立、坐、卧、如厕、洗澡等的注意事项,防止关节脱位。术后11~14 d:继续卧位、站立及步行训练,在体力耐受范围内进行ADL训练,练习上下楼梯。术后3个月内限制患肢超过90°屈髋,避免过度内收内旋活动[6],健侧卧位时两腿间夹枕,避免向患侧卧位。
1.2.2 观察组按照快速康复干预,制定各个阶段的目标和措施。
1.2.2.1 术后当天目标:卧床休息,可翻身侧卧。措施:术后当天患者取常规平卧位;椎管内麻醉后6 h、全身麻醉意识清醒后,生命体征稳定,给予床头摇高30°。患者双膝之间无需夹枕,允许髋关节屈曲,但不超过90°范围,可自由侧卧及翻身[7]。下肢感觉恢复即开始指导和鼓励患者行踝泵运动和股四头肌等长收缩训练,20~30次/组,每次持续5~10 s,间隔时间以患者不觉疲劳为度。
1.2.2.2 术后1~3 d目标:站立负重及步行。措施:包括卧位练习、体位转换练习和步行训练。卧位练习:患者双手拉住床上支架作上身轻度左右摇摆,注意臀部不能离床,以练习髋关节旋转,同时增强上肢肌力;协助患者进行仰卧位主动屈髋、屈膝运动,外展练习。活动范围以不引起明显的疼痛为度。体位转换练习和步行训练:评估患者局部和全身情况稳定,将床头摇高45~80°,进行床上坐位练习,20~30 min,无异常不适后
转移至床边进行坐位训练,协助患者把术侧肢体移近床边,靠近床沿放下,双手后撑坐起。如坐位下患者无明显头晕等不适,即在主管医生和责任护士指导下进行助行器站立训练,患者双足分离,在微痛范围内左右交替移动重心,争取达到双足站立时负重相同,逐渐至可用患腿单足站立。完成重心转移动作后,练习使用助行器辅助跨步行走,5~10 min/次,2~3次/d,注意逐步使手术侧肢体与对侧肢体达到等量负重,保持平衡。
1.2.2.3 术后4~5 d目标:生活基本达到自理。措施:患者体力基本恢复,在监护下进行日常生活自理能力训练,练习独立坐起、床椅移动、扶拐杖平地行走,独立如厕、穿衣、洗漱等。
1.2.2.4 术后6~10 d目标:强化肌力,改善本体感觉功能,达到正常关节活动范围,能扶拐上下楼梯。措施:包括卧位训练、坐位训练、立位训练、半蹲到全蹲训练和扶拐杖上下楼梯。卧位训练:主动屈髋和抗阻力屈髋,加强屈髋肌肌力;仰卧位或健侧卧位,患肢髋膝伸直,髋关节做抗阻和不抗阻内收外展运动;仰卧位,双下肢屈膝外展位,进行膝关节靠拢和分开运动,训练髋关节内外旋。坐位训练:坐位时练习伸髋、屈髋、屈髋位内外旋。立位训练:健肢支撑,髋关节后伸练习髋伸展;以患肢支撑,健肢侧向抬高保持外展位以矫正髋内收;患肢踏台阶上,屈髋屈膝上身前倾以练习髋关节前屈度;骨盆左右摇摆练习髋内收外展;前后移动健侧下肢以练习术侧髋关节内外旋。半蹲到全蹲训练:双手扶持床尾栏杆,重心后移进行半蹲训练,并逐步过渡到全蹲。以上康复训练15~20次/组,每次持续5~10 s,间隔时间以患者不觉疲劳为度,一般2~3组/d。抗阻力训练以弹力带辅助。同时进行扶拐上下楼梯练习。
1.2.2.5 术后11~14 d目标:独立上下楼梯。措施:加强患髋外展、外旋和内收功能,训练上下楼梯。患者坐在椅子上,伸直健侧下肢,在双上肢的帮助下,屈膝、屈髋将患侧小腿置于健侧肢体膝前,一手握住患肢足底,一手放于患膝内侧轻轻向下按压,并逐步屈曲健侧肢体膝关节,每次
10 min,每天两次,这个动作同时包含了髋关节屈曲、内收和外旋。训练走斜坡、上下楼梯等,进一步增强肌力,加强平衡力和协调力,提高ADL能力。
1.3 评价指标
1.3.1 改良Barthel指数[8]评定包括进食、洗澡、修饰、穿衣、大便控制、小便控制、用厕、床椅转移、平地行走、上下楼梯10个方面,每项分值有0~5分、0~10分、0~15分3类,总分100分。分数越高表示ADL越好。总分≤40分为重度依赖,41~60分为中度依赖,61~99分为轻度依赖,100分为无需依赖。分别于术后7 d、术后14 d、术后1个月进行测评,住院期间由责任护士进行床边评价,出院后通过电话随访评价或患者来院复查时评价。
1.3.2 平衡功能评分Berg评分代表患者动态平衡能力和步行的稳定性[9],最高分56分,最低分0分,分数越高表示平衡能力越强。0~20分,提示平衡功能差,患者需要乘坐轮椅;21~40分,提示有一定平衡能力,患者可在辅助下步行;41~56分,说明平衡功能较好,患者可独立步行。术后2周测定患者平衡功能,由主管医生或责任护士进行评定。已出院的患者,术后2周时回医院复查评估,不方便来医院复查的患者由康复小组成员上门回访进行评定。
1.3.3 髋关节功能评定采用Harris髋关节评分标准[10]进行评价,主要包括4个维度,疼痛(44分)、功能(47分)、畸形(4分)、关节活动程度(5分),总分为100分。术后1个月患者复查时由主管医生进行髋关节功能评定。髋关节功能分级标准:90~100分为优,80~89分为良,70~79分为中,<70分为差。髋关节优良率=(优人数+良人数)/总人数×100%。
1.3.4 住院时间统计平均住院天数。
1.3.5 并发症观察两组患者术后3个月内人工关节脱位和假体周围骨折发生情况。
1.4 统计学方法使用SPSS 17.0统计软件对各项资料进行统计分析,各组数据均拒绝正态性假设,因此采用非参数检验方法。计量资料采用t检验,计数资料用x2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术后改良Barthel指数评分比较见表2。
2.2 两组患者平均住院天数和术后平衡功能比较见表3。观察组住院天数4~23 d,对照组住院天数8~23 d。
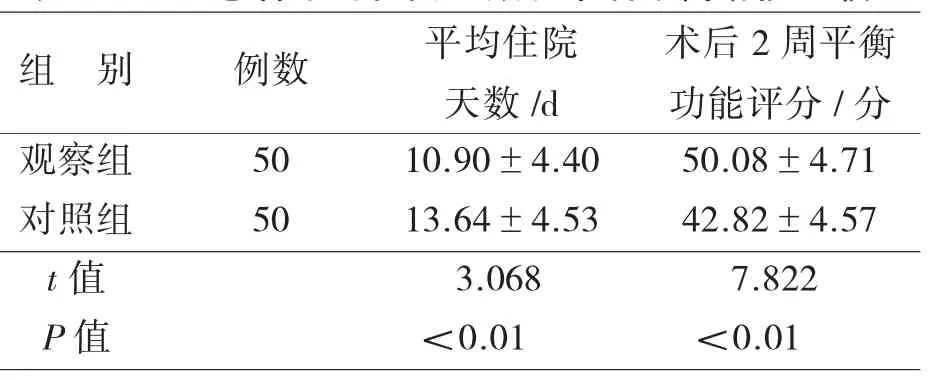
表3 两组患者平均住院天数和术后平衡功能比较
2.3 两组患者术后Harris髋关节评分及髋关节功能等级评定比较见表4。
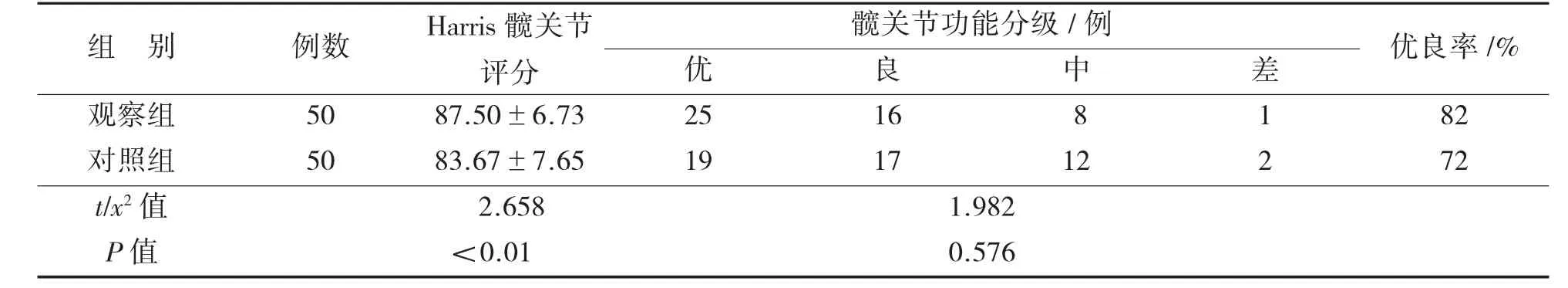
表4 两组患者术后Harris髋关节评分及髋关节功能分级比较
2.4 两组患者术后并发症发生情况术后随访大于3个月,两组患者均无人工关节脱位、假体周围骨折等并发症发生。
3 讨论
3.1 SuperPATH术后快速康复干预的创新性和安全性快速康复外科强调尽早下床活动,早期恢复患者生活自理能力,预防并发症发生。但传统的髋关节置换术后早期康复对髋关节活动有较多限制,如术后患肢保持外展10~20°中立位,两腿间放置软枕以防止患肢内收,穿“丁”字鞋防止患肢旋转,6周内禁止侧卧和90°坐位,3个月内髋关节做到“三防”,即防内旋、防内收、防止过度屈曲等,以预防人工假体脱位[11-12]。SuperPATH术最大程度保护周围组织,使术后不易脱位,允许术后次日即可在无痛范围内活动,这为早期快速康复干预创造了条件,也对术后康复护理提出新的要求。本研究根据SuperPATH的特点,结合加速康复理念,对康复训练方法进行创新,突破传统康复过程中对关节活动范围的严格限制,观察组患者手术后第1天即自行翻身和侧卧,双膝之间无需夹枕;允许在无痛情况下髋关节的全范围活动及完全负重。研究结果显示本组患者无人工关节脱位、假体周围骨折等并发症发生,初步验证了快速康复干预方案在Super-PATH术后应用的安全性。
3.2 SuperPATH术后实施快速康复干预提高了早期康复效果本研究根据患者术后各阶段变化特点,设计患肢多肌群肌力训练及更早期的下床活动方案,提高步行能力。而移动和步行能力是影响THA患者自理能力的主要因素,是评定独立生活能力和躯体健康功能的重要指标。Lguerra等[13]研究显示,术后24 h内起床活动与术后48 h后起床活动相比,前者住院时间平均比后者少1.8 d。本研究观察组患者术后第1天开始步行训练,最早术后6 h即开始步行训练;其次,采取阶段目标的快速康复,患者从入院到出院及术后随访全过程由康复小组成员与患者及家属共同进行康复目标管理,使患者了解不同阶段的康复要求并积极配合和参与,充分调动患者的主观能动性和积极性。而对照组遵循传统的康复方案,术后第4天开始步行训练,并且限制髋关节活动范围。结果发现,观察组术后2周平衡功能、术后1个月的髋关节功能评分均高于对照组(P<0.05),平均住院天数低于对照组(P<0.05);观察组患者在术后1周内即达到生活大部分自理,其1周达到的ADL水平,对照组患者1个月才达到。因此,SuperPATH术后采用快速康复干预明显提高患者早期康复效果,充分体现快速康复的优越性。
3.3 术后快速康复干预的注意事项
3.3.1 康复干预的心身评估髋关节置换多为高龄患者,常合并内科疾病,且关节周围软组织松弛,肌肉薄弱,骨质疏松;部分患者髋部患病多年没有及时治疗,存在髋关节周围肌肉挛缩、肌力不平衡、双下肢不等长等问题。因此,康复训练前做好全面充分的评估,与手术医生沟通,了解患者实施的手术方法、术中情况及人工关节的稳定性,是否存在影响活动的情况。了解患者的心肺功能,观察切口出血、肿胀、疼痛程度;与患者沟通,了解其康复欲望及心理状态;评估关节主动活动的范围和肢体肌力等。训练过程中护士经常询问患者感受,如有无疼痛不适,若出现头晕、乏力、胸闷等异常情况应立即卧床休息,保证患者安全,避免训练不当造成患者跌倒、假体脱位、骨折等意外发生。
3.3.2 准确执行康复方案正确有效地执行快速康复方案是THA后整体功能恢复的保障。加速康复外科理念认为,详细的术前教育和充分的沟通是早期快速康复的重要影响因素,对治疗和护理起促进作用[14]。针对老年患者的特点,采取视频教育、动作示范、图文资料等方法,患者及陪护可以一边观看一边模仿,护士在旁指导,及时纠正错误动作,不断强化,以提高康复依从性和效果。
3.3.3 做好延续性康复干预SuperPATH微创THA术后住院时间短,出院后康复训练能否延续直接影响康复效果。受目前医疗资源的限制,医院康复治疗师不能满足出院患者康复的需求,医院与社区康复的衔接以及社区的专业康复体系尚有待建立。关节置换术出院后仍以回家康复为主,后续康复训练的监督主要有非专业的陪护完成。因此手术科室应承担后续的康复指导任务,给予患者详尽的康复训练方案,并定期随访督查及评估,以保证康复锻炼的效果。
[1]Torre PK,Fitch DA,Chow JC,et al.Supercapsular percutaneously-assisted total hip arthroplasty[J].Radiographic Outcomes and Surgical Technique,2015,3(13):180.
[2]Capuano N,Del BA,Maffulli N.Tissue preserving total hip arthroplasty using superior capsulotomy[J].Operative Orthopä die and Traumatol,2015,27(4):334-341.
[3]周宗科,翁习生,曲铁兵,等.中国髋、膝关节置换术加速康复—围术期管理策略专家共识[J].中华骨与关节外科杂志,2016,9(1):1-9.
[4]Sibrahim M,Twaij H,Eldeangiebaly D.Enhanced recovery in total hip replacement a clinical review[J].Boneand Joint Journal,2013,95(12):1587-1594.
[5]王建超,方忠,李光辉,等.综合康复治疗对全髋关节置换术后早期并发症预防作用的分析[J].中华物理医学与康复杂志,2011,33(7):539-541.
[6]李莉,孙俊英,胡凤娟,等.全髋置换术后采用普拉提康复与传统康复的疗效对比观察[J].中华物理医学与康复杂志,2015,37(2):116-119.
[7]夏冰,朱丹杰,毕擎,等.全髋关节置换术中缝线锚入法修补后关节囊预防早期脱位[J].浙江医学,2010,32(7):1011-1013.
[8]李树贞,赵曦光.康复护理学[M].北京:人民军医出版社,2001:107-109.
[9]王云龙,陈长香,马素慧,等.不同平衡量表应用于脑卒中患者的相关性分析[J].中国康复医学杂志,2015,30(2):143-146.
[10]白愉乐,刘建国.人工全髋关节置换术后假体位置及髋关节功能评定方法[J].中国矫形外科杂志,2010,18(16):1354-1356.
[11]杨芝华,王光荣.老年人工全髋关节置换276例的围手术期护理[J].护理与康复,2011,10(3):207-208.
[12]林丽贤,章映丽,林宝珠,等.阶段性护理干预对预防人工髋关节置换术后假体脱位的效果评价[J].护理管理杂志,2011,11(3):194-196.
[13]Lguerra M,Singh P,FtaylorN.Early mobilization of patients who have had a hip or knee joint replacement reduces length of stay in hospital:a systematic review[J].Clinical Rehabilitation,2014,29(9):844-854.
[14]彭南海,叶向红,李巍,等.快速康复外科胃肠道手术不置胃肠减压管并早期进食的护理研究[J].中华护理杂志,2009,44(10):911-913.
Research on application of fast track intervention after SuperPATH minimally invasive total hip arthroplasty
Yu Hongying,Dou Xiaofan,Song Xueliang,Zhang Xiaoying,Dai Yaqin,Jia Qin//Zhejiang Provincial People’s Hospital,Hangzhou Zhejiang 310014,China
Objective To observe the effect of fast track intervention after SuperPATH minimally invasive total hip arthroplasty.Method Divide 100 patients after SuperPATH minimally invasive total hip arthroplasty into observation group(n=50)and control group(n=50)randomly.Patients in observation group receive fast track intervention.Patients in control group receive routine early rehabilitation intervention.Compare activities of daily living,balance function,average days of hospitalization and hip joint function between patients of two groups.Result Activities of daily living is better in observation group than in control group 7 days,14 days and 1 month after operation(P<0.01).Balance function is better in observation group than in control group 2 weeks after operation(P<0.01).Hip joint function is better in observation group than in control group 1 month after operation(P<0.01).Average days of hospitalization is shorter in observation group than in control group(P<0.01).There is no dislocation of artificial hip joint in either two groups.Conclusion SuperPATH minimally invasive total hip arthroplasty combined with early fast track intervention can improve patients’hip joint function and their postoperative activities of daily living in early stage.
hip joint;joint replacement;fast track;activity of daily living
R473.6
A
1671-9875(2017)02-0107-05
于红英(1969-),女,本科,主管护师.
2016-09-29
贾勤,浙江省人民医院
浙江省医药卫生科技计划项目,编号:2015KYA021
浙江省人民医院护理科研基金项目,编号:2014-HLB-009
10.3969/j.issn.1671-9875.2017.02.002
