四川地区成年人群中分叉下颌管的锥形束CT研究
2017-02-23叶立陈娅飞裴君刘媛媛齐舒群潘剑
叶立陈娅飞裴君刘媛媛齐舒群潘剑
1.口腔疾病研究国家重点实验室 华西口腔医院口腔颌面外科(四川大学);
2. 放射科,成都 610041
四川地区成年人群中分叉下颌管的锥形束CT研究
叶立1陈娅飞1裴君1刘媛媛2齐舒群1潘剑1
1.口腔疾病研究国家重点实验室 华西口腔医院口腔颌面外科(四川大学);
2. 放射科,成都 610041
目的 统计分析四川地区成年人群中分叉下颌管发生概率,并总结下颌管各分叉类型及发生率与走行方式和各自形态特征。方法 根据纳入和排除标准收集500例患者(共计1 000侧下颌骨)的锥形束CT(CBCT)影像资料,对所收集的资料进行观察分析,并记录数据,对下颌神经管分支的类型及其特征进行归纳和分类。结果 500例患者中分叉下颌管的发生率为13.8%(69/500),共发生于92侧(9.2%)的下颌骨中。其中最常见的类型为磨牙后管,其次为向牙根及颊舌向分支,最少见的类型为向前走行的分支。分支的平均直径和长度分别为0.90、9.39 mm。结论 本研究使用CBCT作为研究手段,得出的分叉下颌管在四川地区成年人群中的发生率要明显高于以前报道的使用全景片作为研究手段的研究;并且CBCT对下颌管及其分支的三维走行及形态特征的表现能力优于全景片。
下颌管; 锥形束CT; 分叉; 发生率
下颌管为下颌孔及颏孔之间,通常为沿下颌骨舌侧逐渐向颊侧自上而下走行的由薄层密质骨形成的单一管道,管腔近似椭圆形,在近下颌孔端管壁较厚,在走行过程中管壁逐渐变薄,在第一磨牙远中至颏孔段管壁不完整[1]。其内包含有下牙槽神经(inferior alveolar nerve,IAN)、下牙槽动脉及下牙槽静脉,共同形成下牙槽神经血管束。在颏孔区下颌管分成两条骨性管道,向前正中的较细的无管壁管道,称为切牙神经管;向后、外、上的较粗短的有管壁管道,称为颏管,其内走行下牙槽神经血管束的分支,即颏神经血管束[2]。
随着对下颌骨解剖学以及影像学研究的不断深入,特别是随着全景片、多层螺旋CT(multi-slice computed tomography,MSCT)及锥形束CT(cone beam computed tomography,CBCT)的广泛应用,以及一些临床病例的报道,逐步认识到下颌管各种变异形态的存在,如分叉下颌管(bifid mandibular canal,BMC)、三叉下颌管(trifi d mandibular canal,TMC)[3-5]、磨牙后管[6-8]、颞肌嵴管[9-10]、副颏孔(accessory mental foramen,AMF)[11-13]、舌侧孔、舌侧管[14-16]等;而这些变异的结构往往提示着神经的走行变异,所以在临床工作中偶有下牙槽神经阻滞麻醉不充分、术中大量出血、术后感觉异常、麻木,甚至因为变异副管内动脉损伤而致口底血肿最终窒息死亡的报道[16]。对于下颌管变异类型特别是分叉下颌管的研究,有多种方法可以选择,如组织化学染色[17]、下颌骨标本的解剖学研究[18]等。
在对下颌管形态研究的早期,各国学者们多采用全景片作为研究手段。但是全景片因为其二维成像的局限性,并不能准确地反应下颌管这一三维结构的形态特征,特别是管径、颊舌向走行等,并且全景片的成像精度较低,而一般常见的下颌管分支管径都较细小,在全景片上不能发现[19-22],导致了假阴性事件的发生。除全景片外,也有学者采用MSCT作为研究手段。相较于全景片,MSCT的精度更高,且MSCT的数据可以进行三维重建,在重建的三维模型上能更清楚地观察到下颌管及分支的走行与形态特征。并且有学者使用全景片和MSCT联合的方法,使用下颌管周围区域在MSCT上的像素值代表骨密度,研究下颌管周围骨松质密度及其管壁的骨皮质厚度对下颌管在全景片的可见度的影响[23]。到20世纪末,CBCT技术作为一种新型的成像技术引入到口腔放射学领域,研究[24-27]表明CBCT对分叉下颌管的检查率要明显高于全景片。
本文通过对分叉下颌管这一变异形态的CBCT影像学表现进行研究,总结在四川地区成年人群中分叉下颌管的发生率、类型及其形态特征,以期对口腔医生的临床工作提供一定的参考。
1 材料和方法
1.1 研究对象
选取2014年6—11月间在四川大学华西口腔医院放射科拍摄CBCT的500例年龄在18~60岁的患者共计1 000侧下颌骨的影像资料。
纳入标准:1)下颌骨无导致下颌管形态及走行受影响的病变或缺损;2)影像学图像清晰,包含完整的下颌骨,图像无变形或偏斜,能够满足准确的数据测量。排除标准:1)CBCT影像不清晰或观察区域内有金属(如种植体)干扰影;2)下颌骨病变(囊肿、肿瘤、骨髓炎等)邻近甚至侵犯下颌管,造成下颌管影像不清晰甚至移位;3)下颌骨术后(节段切除、箱状切除、矢状劈开、植骨等)致下颌管受累甚至缺失。
1.2 方法
1.2.1 CBCT扫描 本研究中所使用的CBCT图像均由同一台CBCT机(3D Accuitomo,Mortia公司,日本)采集。所有患者的CBCT图像采集过程均严格按照统一标准进行。扫描时患者取坐位,使矢状定位线与患者面中线重合,通过头带和颏托保持头部稳定,并确保在扫描的联动的矢状面、冠状面和横断面影像。影像资料存入INFINITT PACS影像系统中。
1.2.2 读片 由2名受过读片培训的研究者通过INFINITT PACS影像系统对所取得的CBCT影像的矢状面、冠状面及横断面进行分别判定,左右侧分别判定,以下颌管为主要观测对象,从3个方向沿下颌管的走行路径观察是否有分支发出,若有疑似分支,应观察连续层面以确定是否为一骨性管道,而非骨小梁的影像。对于确定有分支出现的,根据Orhan等[24]提出的分类方法进行分类(图1),具体如下。Ⅰ类:也称为磨牙后管,下颌管在磨牙后区发出分支,向上走行向磨牙后垫区;Ⅱ类:向牙根分支,下颌管在磨牙区发出分支,走行向磨牙的牙根,据此又可分为向第一磨牙、第二磨牙、第三磨牙;Ⅲ类:向前分支,下颌管在下颌体走行过程中发出向前的分支,根据分支最终是否与主干融合又可细分为融合及不融合两类;Ⅳ类:颊舌向分支,下颌管向颊侧或舌侧发出分支,可穿破骨皮质,也可终于骨松质内,根据向颊侧及舌侧可单独分类为颊侧分支和舌侧分支。
对于每一种类型,在INFINITT PACS系统上其相应层面记录分支的管径及长度(图1)。同时对于Ⅰ类,还应记录其是否开口于磨牙后垫区,并在矢状面上测量其与末位牙的距离并记录;对于Ⅱ类,若存在牙缺失,则根据邻牙判定分支走行位置;对于Ⅲ类,记录分支与主干的位置关系,并记录分支与牙槽嵴顶及主干的距离。
读片者独立读片,对所有样本进行2次读片,并分别测量所需采集的数据,2次读片时间间隔1月。若对同一个体是否存在分叉下颌管的2次读片判定结果不一致,则请口腔放射科专业医师读片判定。

图 1 各分类及测量方法示意图Fig 1 Schematic presentation and the measuring method of each type
2 结果
在500名患者中,男性264人,女性236人。本研究结果发现,总共有69名患者(13.8%)共计92侧下颌骨(9.2%)在CBCT上表现出分叉下颌管的存在;其中男性37例(53.6%),女性32例(46.4%)。Ⅰ类发生于44侧下颌骨,其中左侧22例,右侧22例;其次是Ⅱ类和Ⅳ类,均为17侧,Ⅱ类左、右侧分别为11、6例,Ⅳ类左、右侧分别为7、10例;最少的是Ⅲ类,共计14侧,左侧8例,右侧6例。
通过对各型分叉下颌管的分支管径以及长度的测量发现,下颌管分支的平均长度为9.39 mm,平均管径为0.90 mm。其中Ⅰ类(磨牙后管)平均长度为11.29 mm;平均管径0.75 mm;所有磨牙后管均自第三磨牙区离开主干,最终开口于磨牙后垫区,多位于第三磨牙远中颊侧,其开口距末位牙的平均距离为7.30 mm(图2)。

图 2 Ⅰ类分叉下颌管的CBCT表现Fig 2 The CBCT manifestation of type Ⅰ BMC
在17例Ⅱ类分叉下颌管(向牙根分支)中,12例分支向下颌第三磨牙,且开口于第三磨牙牙槽窝的根尖1/3区域内,5例分支向第一磨牙,开口于第一磨牙根尖,没有观察到向第二磨牙的分支。分支的平均管径为0.94 mm,平均长度为8.54 mm(图3)。
14例Ⅲ类分叉下颌管(向前分支),即分支离开主干向前,与主干可融合或不融合。其平均管径为1.44 mm,平均长度为11.67 mm。在14例Ⅲ类分叉下颌管中,有4例(28.6%)最终与主干再次融合,其余10例(71.4%)最终止于下颌骨内,未与主干相融合,也未穿出下颌骨皮质。其与主干最远平均距离为3.56 mm,与牙槽嵴顶最近平均距离9.18 mm,与走行区域牙的根尖最近平均距离1.03 mm,主要分布在下颌孔下方的下颌升支内及下颌磨牙区。该患者全景片上未观察到明显分支(图4)。
Ⅳ类分叉下颌管(颊舌向分支)共17例,其中向颊侧者12例,向舌侧者5例。平均管径0.82 mm,平均长度3.47 mm,主要分布在下颌第三磨牙区(图5)。
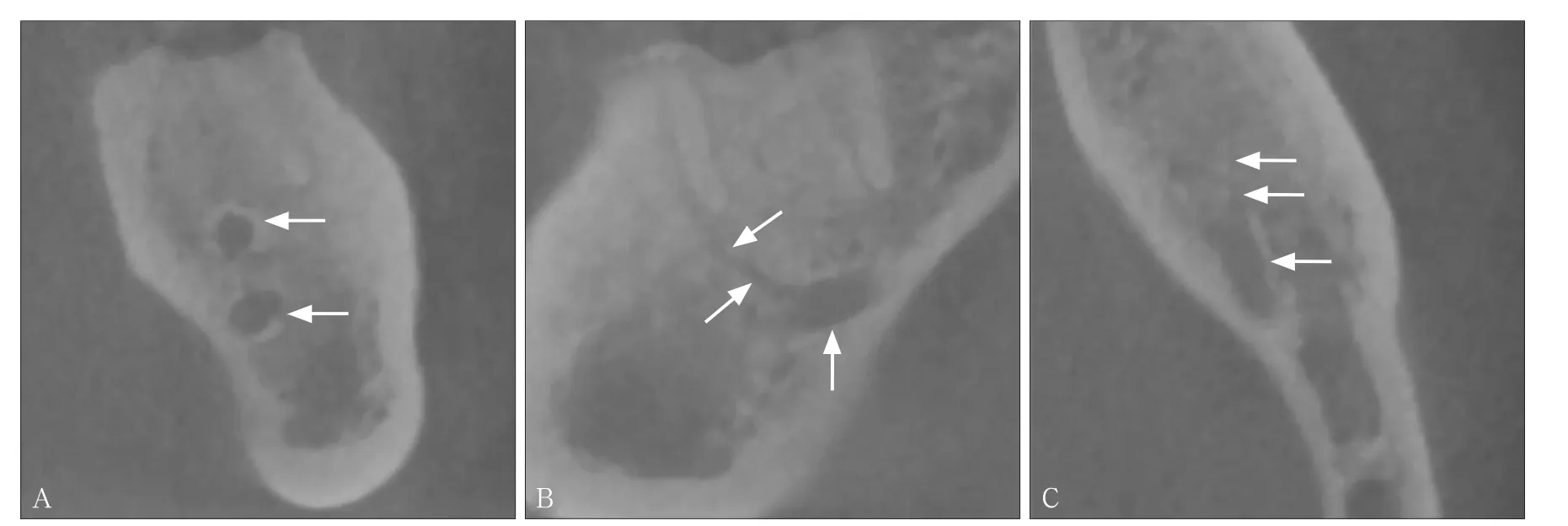
图 3 Ⅱ类分叉下颌管的CBCT表现Fig 3 The CBCT manifestation of type Ⅱ BMC

图 4 Ⅲ类分叉下颌管的CBCT及全景片表现Fig 4 The CBCT and panoramic radiograph manifestation of type Ⅲ BMC
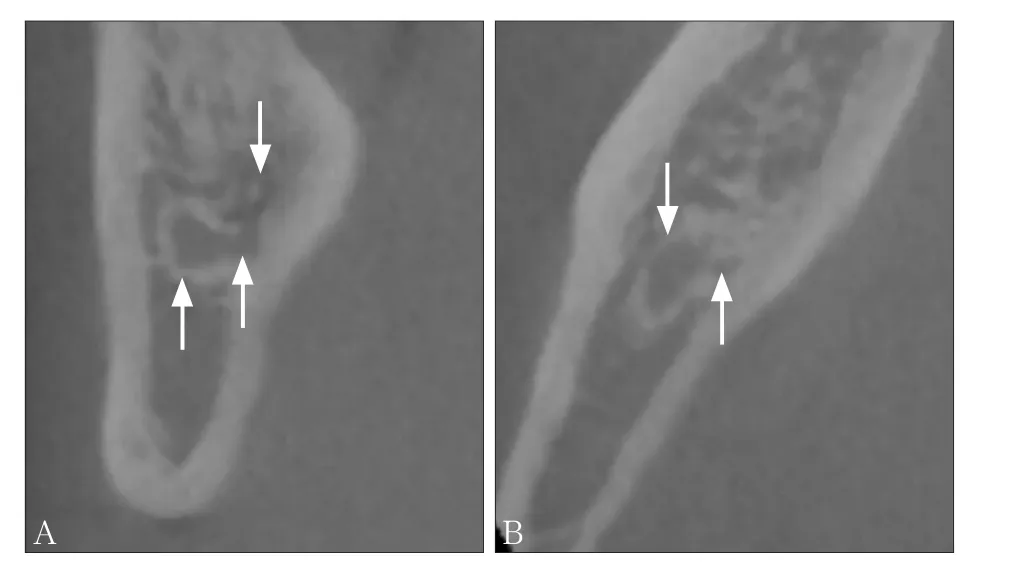
图 5 Ⅳ类分叉下颌管的CBCT表现Fig 5 The CBCT manifestation of type Ⅳ BMC
3 讨论
3.1 发生原因
下颌骨发育自第1鳃弓,在胚胎发育的第6周,第1鳃弓软骨从发育中的耳囊延伸至中线,此时的下颌神经在出颅后其游离端的1/3与下颌软骨平行,并在下颌骨后、中1/3交界处分为舌神经和下牙槽神经,下牙槽神经走行在软骨的颊侧上缘,最后分支为切牙神经和颏神经。胚胎发育第6周,Meckel软骨在切牙神经和颏神经的夹角处(即未来的颏孔区)出现结缔组织细胞致密区,此后这些结缔组织细胞分化为成骨细胞开始出现膜内骨化,形成最初的下颌骨骨化中心。此后下颌骨在沿下牙槽神经向前向后扩展,并逐渐包绕下牙槽神经形成最早期的下颌管;并在此过程中发出分支分布至发育中的牙胚相关的牙槽骨板[28]。
骨性的管道通常围绕神经的走行路径而形成,因此骨性管道的走行路径往往提示其内所包含的神经束的走行路径。Chávez-Lomeli等[18]对胎儿下颌骨的解剖学研究发现,下颌管在胚胎发育时期至少由三条相互独立的骨性管道构成,这三条骨性管道内走行着三支来源不同、发生时间不同、支配区域不同的三条相互独立的神经束,这三条独立的神经束分别支配牙列上三个不同的区域,即前牙区、前磨牙区及磨牙区,这三条神经束的功能障碍或者缺失导致其支配区域内牙发育畸形、缺牙甚至无牙。在胚胎发育过程中,随着快速的骨沉积和骨吸收,这三条神经束逐渐融合且并排走行,其各自的骨性管道也融合为一条独立的管道,即所见的下颌管,而胚胎发育时这三支神经束的融合不完全则可能引起分叉下颌管的出现。Wadu等[17]研究表明,下牙槽神经在颏孔区之前就已经分支成为切牙神经和颏神经,而在分支之前即发出向下颌磨牙的支配神经。这也在一定程度上能够解释在Ⅲ类分叉下颌管中最常见的分叉位置是在下颌磨牙区。
据此可以假设分叉下颌管的出现是因为胚胎发育时期这三支神经束的融合不充分,但目前对分叉下颌管的发生尚无定论。
3.2 研究方法
目前关于分叉下颌管的研究方法仍为全景片和CBCT,但这两种方法所得出的结果却差异较大。以采用全景片为主要手段的研究为例,各国学者所报道的发生率普遍低于1%[19-22]。综合来看,全景片作为一种二维成像手段,其对三维结构的特征表现具有局限性,特别是在口腔影像方面,存在较多的干扰。首先,下牙槽神经在进入下颌孔之前,分出下颌舌骨肌神经沿下颌骨内侧走行,最终进入口底,此神经在下颌骨内侧面的压迹在全景片上可能表现出类似骨皮质线的影像,类似下颌管壁;并且在下颌骨内侧面,下颌舌骨肌附着处,即下颌舌骨线,随着下颌舌骨肌对其持续的施力,导致此处骨皮质增厚,在全景片上此处密度高于周围骨密度,看起来也会形成一条骨皮质线影像[29];再者,Arensburg等[30]在其对下颌骨标本的解剖学研究中发现,约16%的标本中下颌舌骨沟已经部分或完全转化成为一条骨性管道。因此,这几种原因均可能导致使用全景片研究过程中假阳性事件的发生。同时,全景片在成像过程中会形成颈椎、咽部及对侧软硬组织的影像重叠,使得在全景片上观察下颌管分支这一细小结构变得更加困难。
而相较于全景片,CBCT研究报道的发生率在9.8%~65%[24-27]。CBCT是20世纪90年代新开发的成像技术,其原理是X线发生器以较低的射线量围绕投照体做环形数字成像,其所成图像为二维,再以一次投照生成的数百个图像进行重组,生成三维图像,并可在电脑上直接观察矢状位、冠状位、水平位三个方向的连续影像。CBCT相较于全景片其精度更高,体素最高可达0.125 mm;检查时间短,只需旋转360°即可获得全部所需影像;放射剂量低,仅略高于全景片,一次约36.9 uSv;且具有更高精度的空间分辨率及很高的各向同性空间分辨力。因此应用CBCT研究颌面部硬组织形态及其内部细小结构的形态目前已得到研究者的广泛认可。
3.3 副颏孔
本研究有38位患者(7.6%)的下颌骨上发现副颏孔的存在,没有双侧同时发生的情况,其他学者所报道的发生率为4.17%~7%[11-12,31]。Naitoh等[32]研究发现,48.6%的副颏孔拥有与之对应的副颏管,即颏管在离开下颌管后分叉为两条独立的骨性管道,分别于各自的开口穿出下颌骨颊侧。
3.4 分叉下颌管的影响
随着口腔影像学诊断技术的不断升级完善,对下颌骨的形态特征及其变异类型的了解也逐渐深入。临床中最常见的下牙槽神经阻滞麻醉、下颌牙拔除、下颌种植手术、下颌升支矢状劈开术都需要术者对下颌骨及下颌管的形态有清晰的认识,不仅包括其正常的走行,也包括可能出现的各种变异类型。下颌管内走行着下牙槽神经血管束,具有向下颌牙、同侧下唇、颏部皮肤以及部分牙龈等软组织提供神经支配、营养的功能,其分支内也走行着神经及血管束,因此若在手术中对这些分支内的神经血管束造成损伤,则可能引起感觉异常、麻木、出血甚至血肿。在本研究中还观察到舌正中管及舌侧管的存在,有学者[14-16]的研究证实舌正中管中走行着舌颏动脉,而舌侧管中走行的是舌下动脉的分支,在对CBCT影像的观察可以发现舌侧管在前磨牙区舌侧进入下颌骨后继续向前走行,最终与切牙神经管汇合。更有学者报道[16]在下颌种植手术后因为损伤舌侧管,造成其内的舌下动脉分支破裂而引起口底血肿甚至危及生命。因此加深对分叉下颌管、舌正中管、舌侧管的了解对于降低口腔颌面外科手术的风险至关重要。
3.4.1 对下牙槽神经阻滞麻醉的影响 在口腔门诊临床工作中,最常用的麻醉方法是下牙槽神经阻滞麻醉,下牙槽神经阻滞麻醉是将局麻药物通过口内注射到翼下颌间隙内,阻断其下方来自下颌牙、牙龈、下唇皮肤及颏部皮肤神经末梢传入的刺激,从而使整个区域达到麻醉效果的一种麻醉手法。而通过对下颌管的研究可见,下颌管在下颌孔及颏孔之间的走行路径内存在各种分支,且发生率并不低,并且有学者[8,24]对于磨牙后管(Ⅰ类分支)的解剖学研究证实在磨牙后管中走行的有神经及血管。
因此对于存在下颌管分支的患者,对其实施下牙槽神经阻滞麻醉可能不能达到预期的麻醉效果,而麻醉的不充分常引起术中的疼痛,或者术者因为麻醉不充分而一味的加大剂量以求获得满意的麻醉效果,则可能引起局部麻醉药物中毒。目前临床中最常用2%利多卡因作为首选麻醉剂,其过量使用则可能引起头晕、意识不清、呼吸困难、抽搐甚至心跳骤停等严重的中毒反应[33]。在这种情况下更应该仔细观察患者的CBCT,判断其麻醉不充分是否因为下颌管分支而引起,避免误判而导致严重的局麻药物中毒反应。3.4.2 与下颌第三磨牙的关系 口腔颌面外科门诊的拔牙手术以下颌第三磨牙(mandibular third molar,MTM)拔除术最大且术后反应最重,而在下颌第三磨牙拔除术之前必须评估其与下颌管的相对位置关系,其中一些低位阻生的患牙本身就与下颌管的位置十分靠近,而通过目前已有的研究可以发现下颌管的分支主要存在于下颌升支下份以及下颌磨牙区(尤其以下颌第三磨牙区较多)。Yamada等[34]和钱文涛等[35]均对下颌管的分支及其与下颌第三磨牙的关系进行了研究,并且根据分支及主干与下颌第三磨牙的关系将其分为4类。在Yamada等[34]的研究中,下颌管分支的检出率为94.6%,其中有54.8%的分支与下颌第三磨牙有接触。在钱文涛等[35]的研究中,在下颌第三磨牙区下颌管存在分支的占10.18%,其中36.36%的分支与下颌第三磨牙有接触。陈州莉等[36]通过CBCT分析下颌管分支,结果表明下颌管在第三磨牙区分支的出现率为18.99%,其中分支均位于主干的上方,且位于下颌第三磨牙的远中或根方。
对于下颌第三磨牙的拔除术来讲,下颌管分支的存在是一个必须考虑的问题,而其中对磨牙后管的考虑应该更为谨慎。磨牙后管从磨牙后垫区穿出下颌骨以后营养并支配磨牙后垫区软组织,且多位于第三磨牙的远中颊侧。而以目前常见的下颌第三磨牙拔除术来说,手术第一步便是翻开第三磨牙区颊侧的黏骨膜瓣,如果损伤磨牙后管内的神经血管束,首先便是术中出血,影响视野,干扰手术操作;其次在术后磨牙后垫区的感觉将出现暂时性的麻木,随着时间的推移可能因周围神经的支配而再次获得感觉。
3.4.3 对种植手术的影响 种植牙通过外科手术方式在颌骨内植入精密设计的纯钛种植体,替代缺失牙的牙根,在种植体与周围颌骨形成稳定的骨结合以后,在其上部再行冠修复,因其出色的恢复咬合的能力被广泛推荐用于恢复磨牙区的缺牙。而对于磨牙区及前磨牙区的种植手术来说,必须考虑下颌管的走行路径,但就目前研究来看,还必须考虑的是下颌管的分支及舌侧管。本研究在磨牙区向牙根及向前的分支发生率分别为1.7%及1.4%(n=1 000);且向前走行的分支与主干最远平均距离为3.56 mm,与牙槽嵴顶最近平均距离9.18 mm,与走行区域牙的根尖最近平均距离1.03 mm。因此就此来看,下颌磨牙区下颌管分支的存在影响了种植手术的设计,并且在一定程度上减少了可用于种植体植入的骨量。
综上所述,CBCT有着辐射剂量小、对颌面部硬组织显像准确、金属伪影轻、拍摄时间短等优点,且符合口腔医生的读片习惯,对于下颌管形态及其分支的观察十分有利。本研究中最常见的是Ⅰ类分支即磨牙后管,最少见的是Ⅲ类,即向前分支;性别及左右侧与分支的存在与否无明显关联。下颌管分支的存在对口腔临床工作中的麻醉及各类涉及下颌骨的手术方案有一定的影响,术前对其准确的评估可降低手术风险并减少术后并发症的发生。
[1] 姚小武, 殷学民, 朱明仁. 下颌管的应用解剖学研究[J].中国口腔种植学杂志, 2001, 6(4):151-153.
Yao XW, Yin XM, Zhu MR. The anatomic study of the mandibular canal[J]. Chin J Oral Implantol, 2001, 6(4): 151-153.
[2] Claeys V, Wackens G. Bifid mandibular canal: literature review and case report[J]. Dentomaxillofac Radiol, 2005, 34(1):55-58.
[3] Miloglu O, Yilmaz AB, Caglayan F. Bilateral bifi d mandibular canal: a case report[J]. Med Oral Patol Oral Cir Bucal, 2009, 14(5):E244-E246.
[4] Mizbah K, Gerlach N, Maal TJ, et al. The clinical relevance of bifid and trifid mandibular canals[J]. Oral Maxillofac Surg, 2012, 16(1):147-151.
[5] Mizbah K, Gerlach N, Maal TJ, et al. Bifi d and trifi d mandibular canal. A coincidental fi nding[J]. Ned Tijdschr Tandheelkd, 2010, 117(12):616-618.
[6] Patil S, Matsuda Y, Nakajima K, et al. Retromolar canals as observed on cone-beam computed tomography: their incidence, course, and characteristics[J]. Oral Surg Oral Med Oral Pathol Oral Radiol, 2013, 115(5):692-699.
[7] Kumar Potu B, Jagadeesan S, Bhat KM, et al. Retromolar foramen and canal: a comprehensive review on its anatomy and clinical applications[J]. Morphologie, 2013, 97(317): 31-37.
[8] Bilecenoglu B, Tuncer N. Clinical and anatomical study of retromolar foramen and canal[J]. J Oral Maxillofac Surg, 2006, 64(10):1493-1497.
[9] Kawai T, Asaumi R, Kumazawa Y, et al. Observation of the temporal crest canal in the mandibular ramus by cone beam computed tomography and macroscopic study[J]. Int J Comput Assist Radiol Surg, 2014, 9(2):295-299.
[10] Ossenberg NS. Temporal crest canal: case report and statistics on a rare mandibular variant[J]. Oral Surg Oral Med Oral Pathol, 1986, 62(1):10-12.
[11] Torres MG, Valverde Lde F, Vidal MT, et al. Accessory mental foramen: a rare anatomical variation detected bycone-beam computed tomography[J]. Imaging Sci Dent, 2015, 45(1):61-65.
[12] Cantekin K, Şekerci A. Evaluation of the accessory mental foramen in a pediatric population using cone-beam computed tomography[J]. J Clin Pediatr Dent, 2014, 39(1):85-89.
[13] Paraskevas G, Mavrodi A, Natsis K. Accessory mental foramen: an anatomical study on dry mandibles and review of the literature[J]. Oral Maxillofac Surg, 2015, 19(2):177-181. [14] Sahman H, Sekerci AE, Ertas ET. Lateral lingual vascular canals of the mandible: a CBCT study of 500 cases[J]. Surg Radiol Anat, 2014, 36(9):865-870.
[15] Scaravilli MS, Mariniello M, Sammartino G. Mandibular lingual vascular canals (MLVC): evaluation on dental CTs of a case series[J]. Eur J Radiol, 2010, 76(2):173-176.
[16] Longoni S, Sartori M, Braun M, et al. Lingual vascular canals of the mandible: the risk of bleeding complications during implant procedures[J]. Implant Dent, 2007, 16(2):131-138.
[17] Wadu SG, Penhall B, Townsend GC. Morphological variability of the human inferior alveolar nerve[J]. Clin Anat, 1997, 10(2):82-87.
[18] Chávez-Lomeli ME, Mansilla Lory J, Pompa JA, et al. The human mandibular canal arises from three separate canals innervating different tooth groups[J]. J Dent Res, 1996, 75 (8):1540-1544.
[19] Langlais RP, Broadus R, Glass BJ. Bifi d mandibular canals in panoramic radiographs[J]. J Am Dent Assoc, 1985, 110 (6):923-926.
[20] Sanchis JM, Peñarrocha M, Soler F. Bifi d mandibular canal [J]. J Oral Maxillofac Surg, 2003, 61(4):422-424.
[21] Kalantar Motamedi MH, Navi F, Sarabi N. Bifi d mandibular canals: prevalence and implications[J]. J Oral Maxillofac Surg, 2015, 73(3):387-390.
[22] Lindh C, Petersson A, Klinge B. Visualisation of the mandibular canal by different radiographic techniques[J]. Clin Oral Implants Res, 1992, 3(2):90-97.
[23] Naitoh M, Katsumata A, Kubota Y, et al. Relationship between cancellous bone density and mandibular canal depiction[J]. Implant Dent, 2009, 18(2):112-118.
[24] Orhan K, Aksoy S, Bilecenoglu B, et al. Evaluation of bifi d mandibular canals with cone-beam computed tomography in a Turkish adult population: a retrospective study[J]. Surg Radiol Anat, 2011, 33(6):501-507.
[25] de Oliveira-Santos C, Souza PH, de Azambuja Berti-Couto S, et al. Assessment of variations of the mandibular canal through cone beam computed tomography[J]. Clin Oral Investig, 2012, 16(2):387-393.
[26] Neves FS, Nascimento MC, Oliveira ML, et al. Comparative analysis of mandibular anatomical variations between panoramic radiography and cone beam computed tomography[J]. Oral Maxillofac Surg, 2014, 18(4):419-424.
[27] Kang JH, Lee KS, Oh MG, et al. The incidence and confi -guration of the bifi d mandibular canal in Koreans by using cone-beam computed tomography[J]. Imaging Sci Dent, 2014, 44(1):53-60.
[28] 于世凤. 口腔组织病理学[M]. 7版. 北京: 人民卫生出版社, 2013:18-20.
Yu SF. Oral histopathology[M]. 7th ed. Beijing: People’s Medical Publishing House, 2013:18-20.
[29] Auluck A, Pai KM, Shetty C. Pseudo bifi d mandibular canal [J]. Dentomaxillofac Radiol, 2005, 34(6):387-388.
[30] Arensburg B, Nathan H. Anatomical observations on the mylohyoid groove, and the course of the mylohyoid nerve and vessels[J]. J Oral Surg, 1979, 37(2):93-96.
[31] Kalender A, Orhan K, Aksoy U. Evaluation of the mental foramen and accessory mental foramen in Turkish patients using cone-beam computed tomography images reconstructed from a volumetric rendering program[J]. Clin Anat, 2012, 25(5):584-592.
[32] Naitoh M, Yoshida K, Nakahara K, et al. Demonstration of the accessory mental foramen using rotational panoramic radiography compared with cone-beam computed tomography[J]. Clin Oral Implants Res, 2011, 22(12):1415-1419.
[33] Gordh T. Lidocaine: the origin of a modern local anesthetic. 1949[J]. Anesthesiology, 2010, 113(6):1433-1437.
[34] Yamada T, Ishihama K, Yasuda K, et al. Inferior alveolar nerve canal and branches detected with dental cone beam computed tomography in lower third molar region[J]. J Oral Maxillofac Surg, 2011, 69(5):1278-1282.
[35] 钱文涛, 张瑛. 下颌管及其分支与下颌第三磨牙关系的影像学观察[J]. 口腔颌面外科杂志, 2013, 23(1):32-36.
Qian WT, Zhang Y. Imaging modalities for assessment of the position of MTM and mandibular canal[J]. J Oral Maxillofac Surg, 2013, 23(1):32-36.
[36] 陈州莉, 严洪海, 邵现红. 基于CBCT的下颌神经管磨牙后区分支的影像学研究[J]. 口腔医学, 2014, 34(5):343-346.
Chen ZL, Yan HH, Shao XH. The radiological study of mandibular canal branch in retromolar region via CBCT images [J]. Stomatology, 2014, 34(5):343-346.
(本文编辑 杜冰)
Cone beam computed tomography evaluation of bifi d mandibular canals in the adult population in Sichuan Province
Ye Li1, Chen Yafei1, Pei Jun1, Liu Yuanyuan2, Qi Shuqun1, Pan Jian1. (1. State Key Laboratory of Oral Diseases, Dept. of Oral and Maxillofacial Surgery, West China Hospital of Stomatology, Sichuan University, Chengdu 610041, China; 2. State Key Laboratory of Oral Diseases, Dept. of Radiology, West China Hospital of Stomatology, Sichuan University, Chengdu 610041, China)
Supported by: Health and Family Planning Commission of Sichuan Province Research Fund (16PJ267); Experiment Teaching Reform Project of Sichuan University(2016).
Objective To investigate the incidence of bifi d mandibular canals (BMC), and analyze the types, courses, and anatomic features of the variant canals in the adult population in Sichuan Province. Methods Five hundred patients (1 000 hemimandibles) underwent cone beam computed tomography (CBCT) were included in this study. The incidence, bifurcate types and courses of the BMC were evaluated. Results The incidence of BMC was 13.8% (69/500) in the study, 9.2% in terms of total hemimandibles. The most frequently type was retromolar canals, followed by the dental and buccolingual type, meanwhile the lowest was the forward type. The mean diameter of the accessory canals was 0.90 mm and the mean length was 9.39 mm. Conclusion CBCT used in this study has shown that the incidence of BMC assessed by CBCT was signifi cantly higher than panoramic radiography. Furthermore, CBCT can depict the position, course, size and the branches of the mandibular canals.
mandibular canal; cone beam computed tomography; bifurcate; incidence
R 445
A
10.7518/hxkq.2017.01.013
2016-02-22;
2016-11-12
四川省卫生和计划生育委员会项目资助(16PJ267);四川大学实验课程教学改革建设项目(2016)
叶立,硕士,E-mail:304298662@qq.com
潘剑,教授,博士,E-mail:jianpancn@163.com
Correspondence: Pan Jian, E-mail: jianpancn@163.com.
