糖化血红蛋白与2型糖尿病合并急性冠脉综合征病人冠脉病变的关系分析
2017-02-11郭进利窦梦怡张玉平王翼凤
郭进利,窦梦怡,张玉平,王翼凤
糖化血红蛋白与2型糖尿病合并急性冠脉综合征病人冠脉病变的关系分析
郭进利,窦梦怡,张玉平,王翼凤
目的 分析2型糖尿病(T2DM)合并急性冠脉综合(ACS)病人糖化血红蛋白(HbA1c)水平和冠状动脉狭窄程度之间的关系。方法 收集169例T2DM合并ACS病人,按HbA1c水平分成两组,Ⅰ组67例(HbA1c<7.0%),Ⅱ组102例(HbA1c≥7.0%)。所有病人住院期间均行冠状动脉造影,根据造影结果比较两组病人冠脉病变情况及Gensini积分。结果 两组病人年龄、性别、体重指数(BMI)、高血压、吸烟史、糖尿病史比较,差异无统计学意义(P>0.05)。两组病人3支病变发生率分别是38.8%和49.0%(P<0.05),闭塞发生率分别是7.5%和26.5%(P<0.01);单支、双支病变发生率两组比较,差异无统计学意义(P>0.05);Ⅱ组冠脉病变Gensini积分为51.35分±20.57分显著高于Ⅰ组35.70分±18.38分(P<0.05)。结论 T2DM合并ACS病人应长期、有效地控制血糖,以降低冠状动脉病变的程度。
2型糖尿病;急性冠脉综合征;冠状动脉疾病;糖化血红蛋白
急性冠脉综合征(ACS)是临床表现较为严重的冠状动脉疾病(CAD),是全球发病率和死亡率的主要原因。冠状动脉粥样硬化严重程度与ACS病人预后密切相关[1]。糖化血红蛋白(HbA1c)作为糖尿病诊断或筛查的工具,高水平HbA1c与心血管疾病风险和死亡率的增加相关[2]。Timmer等[3]证明高水平HbA1c与非ST段抬高心肌梗死合并糖尿病病人的不良结局相关,发现HbA1c浓度每升高1%,心血管或缺血性心脏病的死亡率大约增加30%,而合并2型糖尿病(T2DM)病人约增加40%[4]。关于HbA1c水平和T2DM合并ACS病人的冠状动脉狭窄程度之间的关系尚不明确。因此,本研究旨在评估HbA1c水平与血管造影冠状动脉狭窄程度的关系。
1 资料与方法
1.1 研究对象及分组 收集2013年6月—2015年6月我院心内科ACS(依据2007年ACC/AHA指南概述的ACS诊断标准)且合并T2DM病人169例,包括不稳定型心绞痛,非ST段抬高型心肌梗死和ST段抬高型心肌梗死。入院前均予降糖治疗,根据美国糖尿病协会(ADA)[5]建议HbA1c应<7%,因此按照入院HbA1c水平分为两组,Ⅰ组HbA1c<7.0%,67例,男46例,女21例,年龄56.63岁±10.09岁;Ⅱ组HbA1c≥7.0%,102例,男78 例,女24例,年龄58.34岁±9.67岁。
1.2 排除标准 年龄>80岁;全身严重感染、肿瘤、冠状动脉搭桥手术、自身免疫性疾病、结缔组织疾病及严重肝肾功能不全者。
1.3 一般资料 记录两组病人性别、年龄、体重指数(BMI)、血压、吸烟、三酰甘油(TG)、总胆固醇(TC)、高血压史等。
1.4 研究方法及评价指标 所有病人均采用Judkins方法行左、右冠脉造影,多角度、多体位照射。由两位专业医师对造影情况判断并分析结果。以冠状动脉及其主要分支内径狭窄≥50%为标准,根据狭窄动脉累及分支分为单支、双支和3支病变。弥漫性病变为病变长度2 cm以上或1支多处(节段)病变或血管全程或大部分纤细、僵硬、明显迂曲。根据Gensini评分方法对每支血管病变程度进行评分[6]。比较两组病人冠脉病变情况及Gensini积分。
2 结 果
2.1 两组一般情况比较 两组病人年龄、性别、BMI、TC、TG、高血压、吸烟史、糖尿病史比较,差异无统计学意义(P>0.05)。详见表1。
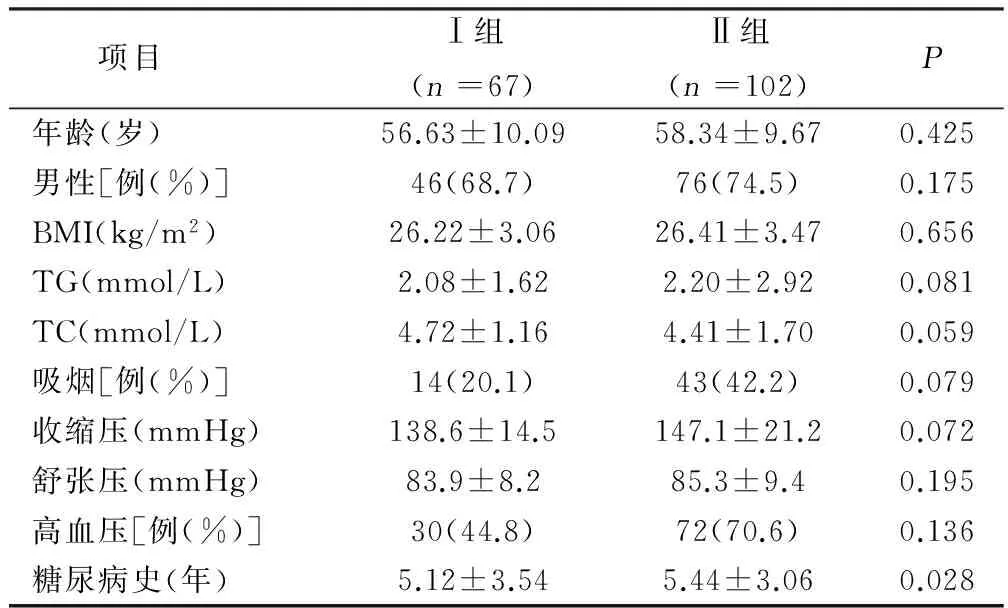
表1 两组一般情况比较
2.2 两组冠状动脉病变情况比较 Ⅱ组与Ⅰ组比较,3支病变及闭塞性病变发生率高(P<0.05或P<0.01)。单支、双支病变及弥散性病变两组病人比较,差异无统计学意义(P>0.05);表明T2DM合并ACS病人HbA1c较高者冠脉病变比较复杂。详见表2。

表2 两组冠状动脉病变情况比较 例(%)
2.3 两组Gensini积分比较 Ⅱ组冠脉病变Gensini积分为51.35分±20.57分,而Ⅰ组为35.70分±18.38分,两组比较,差异有统计学意义(t=2.488,P<0.001)。相关性分析显示Gensini积分与HbA1c呈显著正相关(P<0.01),表明T2DM合并ACS病人HbA1c较高者冠脉病变程度较严重。
3 讨 论
糖尿病是一种慢性疾病,在全球已成为一种流行病。40岁诊断为2型糖尿病病人估计预期寿命将缩短6岁~7岁[7]。冠状动脉疾病占糖尿病病人死亡率的75%[8]。HbA1c水平、血糖是常用的指标,与心血管事件和死亡密切相关[9]。HbA1c增加1%,糖尿病病人心血管事件风险增加18%,死亡率增加12%~14%。
诸多因素可影响糖尿病并发症,如年龄、性别、收缩压等[10],由UKPDS研究发现强化控制血糖水平可降低微血管并发症,如视网膜病和肾病[11]。一个包括5项随机对照临床研究的荟萃分析表明,强化控制血糖可减少17%非致死性心肌梗死几率,且不增加死亡率[12]。美国糖尿病协会建议HbA1c水平低于7.0%,可减少微血管并发症[5]。
本研究运用冠脉狭窄程度积分分析HbA1c水平对冠心病病人冠脉病变的影响,年龄、血压、BMI及血脂等均是冠状动脉粥样硬化的高度危险因素,因此在上述研究中,将年龄、血压、BMI、TG、TC、LDL-C等因素比较差异无统计学意义,由此得到各组冠脉狭窄程度积分真实反映不同HbA1c水平对其的影响。HbA1c水平低于7.0%能否降低血管并发症和死亡率尚不明确。确定HbA1c目标值只是一个期望值,同一目标血糖控制结果不同。
糖尿病病人聚集多种冠心病危险因素,加剧动脉粥样硬化发展。本研究发现,T2DM合并ACS病人Ⅱ组完全闭塞及3支病变发生率高(P<0.05),表明冠脉病变更加复杂,其Gensini积分也明显升高(P<0.01),这与陈汉阳等[13]研究结论类似。国外研究发现,HbA1c水平与Gensini积分呈正相关,HbA1c水平越高,Gensini积分越高,冠脉病变越重,提示HbA1c与冠状动脉病变支数有关[14],与本研究结果一致。本研究HbA1c控制差的病人冠脉病变程度较控制良好病人病变明显加重,说明HbA1c水平与冠脉狭窄程度积分呈正相关,HbA1c可作为心血管疾病的独立危险因素,应充分重视。有研究发现ST段抬高型心肌梗死的糖尿病病人,血糖水平是PCI术后院内死亡的独立危险因素,而HbA1c作为长期血糖控制的金标准与24 h平均血糖水平相关性较好[15]。据此,HbA1c与冠脉病变的严重程度与复杂程度明显相关。HbA1c可促进粥样斑块形成导致冠状动脉粥样硬化,导致急性冠脉事件发生。
本研究存在的不足有:①样本量相对较小,若样本量增加,则研究的结果更可靠;②血管内超声可能为评估动脉粥样硬化病变提供准确的信息,但在本研究中未使用。
[1] Huang G,Zhao JL,Du H,et al.Coronary score adds prognostic information for patients with acute coronary syndrome[J].Circulation Journal,2010,74(3):490-495.
[2] Stolar M.Glycemic control and complications in type 2 diabetes mellitus[J].American Journal of Medicine,2010,123(3):S3-S11.
[3] Timmer JR,Hoekstra M,Nijsten MWN,et al.Prognostic value of admission glycosylated hemoglobin and glucose in nondiabetic patients with ST-segment-elevation myocardial infarction treated with percutaneous coronary intervention[J].Circulation,2011,124(6):704-711.
[4] Khaw KT,Wareham N,Luben R,et al.Glycated haemoglobin,diabetes,and mortality in men in Norfolk cohort of European Prospective Investigation of Cancer and Nutrition (EPIC-Norfolk)[J].British Medical Journal,2001,322(7277):15-18.
[5] Home P,Haddad J,Latif ZA,et al.Comparison of national/regional diabetes guidelines for the management of blood glucose control in non-western countries.[J].Diabetes Ther,2013,4(1):91-102.
[6] Gensini GG.A more meaningful scoring system for determining the severity of coronary heart disease[J].Am J Cardiol,1983,51(3):606.
[7] Seshasai SR,Kaptoge S,Thompson A,et al.Diabetes mellitus,fasting glucose,and risk of cause-specific death[J].N Engl J Med,2011,364(9):829-841.
[8] Amsterdam EA,Wenger NK,Brindis RG,et al.2014 AHA/ACC guideline for the management of patients with non-ST-elevation acute coronary syndromes: a report of the American College of Cardiology/American Heart Association Task Force on practice guidelines[J].J Am Coll Cardiol,2014,64(24):e139-e228.
[9] Selvin E,Marinopoulos S,Berkenblit G,et al.Meta-analysis: glycosylated hemoglobin and cardiovascular disease in diabetes mellitus[J].Ann Intern Med,2004,141(6):421-431.
[10] Wilke T,Mueller S,Groth A,et al.Treatment-dependent and treatment-independent risk factors associated with the risk of diabetes-related events: a retrospective analysis based on 229,042 patients with type 2 diabetes mellitus[J].Cardiovasc Diabetol,2015,14:14.
[11] Holman RR,Paul SK,Bethel MA,et al.10-year follow-up of intensive glucose control in type 2 diabetes [J].N Engl J Med,2008,359(15):1577-1589.
[12] Ray KK,Seshasai SR,Wijesuriya S,et al.Effect of intensive control of glucose on cardiovascular outcomes and death in patients with diabetes mellitus: a meta-analysis of randomised controlled trials[J].Lancet,2009,373(9677):1765-1772.
[13] 陈汉阳,刘文娴,张丽洁.2型糖尿病合并冠心病患者冠脉病变与糖化血红蛋白水平的关系[J].中国介入心脏病学杂志,2011,19(2):88-90.
[14] McCance DR,Hanson RL,Charles MA,et al.Comparison of tests for glycated haemoglobin and fasting and two hour plasma glucose concentrations as diagnostic methods for diabetes[J].British Medical Journal,1994,308(6940):1323-1328.
[15] Lazzeri CL,Chiostri M,Sori A.Postprocedural hyperglycemia in ST elevation myocardial infarction submitted to percutaneous coronary intervention: a prognostic indicator and a marker of metabolic derangement[J].J Cardiovasc Med (Hagerstown),2010,11(1):7-13.
(本文编辑薛妮)
山西省长治市人民医院(山西长治 046000),E-mail:348143371@qq.com
引用信息:郭进利,窦梦怡,张玉平,等.糖化血红蛋白与2型糖尿病合并急性冠脉综合征病人冠脉病变的关系分析[J].中西医结合心脑血管病杂志,2017,15(2):224-226.
R542 R256.2
B
10.3969/j.issn.1672-1349.2017.02.032
1672-1349(2017)02-0224-03
2016-01-13)
