人乳头瘤病毒基因分型检测联合液基薄层细胞学检查的临床应用
2017-02-06郑景孟庄慧杰
郑景孟+庄慧杰
[摘要]目的研究并探讨人乳头瘤病毒(HPV)基因分型检测联合液基薄层细胞学检测(TCT)在宫颈癌筛查中的应用价值。方法于2015年5月~2016年6月,选取120例疑似宫颈癌患者作为此次研究的对象,所有患者均接受HPV检测、TCT检查,以病理诊断结果作为金标准,计算HPV、TCT以及HPV+TCT对宫颈癌的诊断敏感性、特异性、准确性。根据宫颈病变程度进行分组,将患者分为CIN Ⅰ级、CINⅡ级、CINⅢ级、宫颈癌,观察不同宫颈病变程度的HPV病毒载量,并计算宫颈病变程度与HPV病毒载量之间的相关性。结果HPV的敏感性明显高于TCT(P<0.05),TCT的特异性明显高于HPV(P<0.05),两种检测方法的准确性相当(P>0.05);HPV+TCT的诊断准确性为95.83%,较HPV、TCT更高(P<0.05)。宫颈病变程度与HPV病毒载量密切相关(P<0.05),且呈正相关。结论在宫颈癌的筛查中,HPV与TCT联合诊断的准确性高,可减少漏诊、误诊。
[关键词]宫颈癌;人乳头瘤病毒;液基薄层细胞学;诊断
宫颈癌属于临床常见妇科癌症,是最为常见的妇科恶性肿瘤之一,其发病率呈现出增高趋势,且发病年龄出现年轻化趋势,对患者的生育功能和生命安全构成了严重的威胁。早期筛查和诊断是确保宫颈癌患者得到及时有效治疗的关键,目前,临床上多采取液基薄层细胞学技术对宫颈癌进行筛查,而忽视了人乳头瘤病毒基因分型检测在宫颈癌中的重要性,导致诊断准确性不高,容易出现漏诊,延误患者的治疗时机。本次研究为了探讨宫颈癌筛查中人乳头瘤病毒(HPV)基因分型检测及液基薄层细胞学(TCT)检查的应用意义,特于2015年5月~2016年6月选取120例疑似宫颈癌患者进行HPV、TCT检查,现报道如下。
1资料与方法
1.1一般资料
于2015年5月~2016年6月,选取120例疑似宫颈癌患者作为此次研究的对象,所有患者均符合此次研究的纳入标准:(1)出现阴道不规则出血、腰部坠痛、接触性出血等症状;(2)存在宫颈癌病变的高危风险;(3)性生活史达到3年或早婚早育,部分患者具有多个性伴侣;(4)存在慢性宫颈病变、宫颈癌的家族史;(5)检查时处于月经干净阶段,且近2d内无性生活;(6)白带无异常。120例患者中,最小年龄患者为23岁,最大年龄患者为69岁,年龄均值为(45.17±15.62)岁,其中69例患者具有妊娠史,64例患者具有分娩史。所有患者在接受筛查前均对研究方法进行了了解,均自愿参与此次研究。
1.2方法
所有患者均接受HPV检测、TCT检查,检查前2d内禁止性生活,禁止阴道冲洗、用药。
HPV检测:采用棉签将宫颈分泌物擦去,采用专门的HPV高危8型采样棉签置于宫颈口,1min后,将采样棉签置入专门的试管中,于4℃环境下保存,在1~2d内进行检测,采用反向点杂交法进行检测,试剂盒为广州安必平医药科技有限公司生产的HPV基因分型检测试剂盒,严格按照试剂盒说明书进行操作,HPV病毒载量达到1000 copies/mL,即可判断为阳性,反之则为阴性。
TCT检测:采用专门的TCT细胞采集刷置于宫颈管内,顺时针旋转5~6周后,将细胞采集刷置入专门的小瓶中,于4℃环境下保存,在规定时间内送检;将样本进行低速离心处理,制成均匀的单层细胞薄片,采用液基薄层细胞检测试剂盒对样本进行检测。
病理活检:采用阴道镜在患者宫颈病变部位进行多点取样,将采集的宫颈组织进行处理,甲醛固定,石蜡包埋,再进行免疫组化检测。
1.3观察指标
以病理活检诊断结果作为金标准,计算HPV、TCT以及HPV+TCT对宫颈癌的诊断敏感性、特异性、准确性,并对两组诊断结果进行比较,敏感性=真阳性/(真阳性+假阴性),特异性=真阴性/(真阴性+假阳性),准确性=(真阳性+真阴性)/总例数。根据宫颈病变程度进行分组,将患者分为上皮内瘤变(CIN Ⅰ级、CINⅡ级、CINⅢ级)、宫颈癌,观察不同宫颈病变程度的HPV病毒载量,并计算宫颈病变程度与HPV病毒载量之间的相关性。
1.4统计学方法
所有研究数据均录入至SPSS17.0软件中进行处理,计量资料以(x±s)表示,采用t检验,计数资料以百分比表示,采用x2检验,P<0.05为差异有统计学意义;将各变量录入至corr程序中,计算其相关性系数(r),以P<0.05表示变量之间存在相关性,r为正数即正相关,反之则为负相关。
2结果
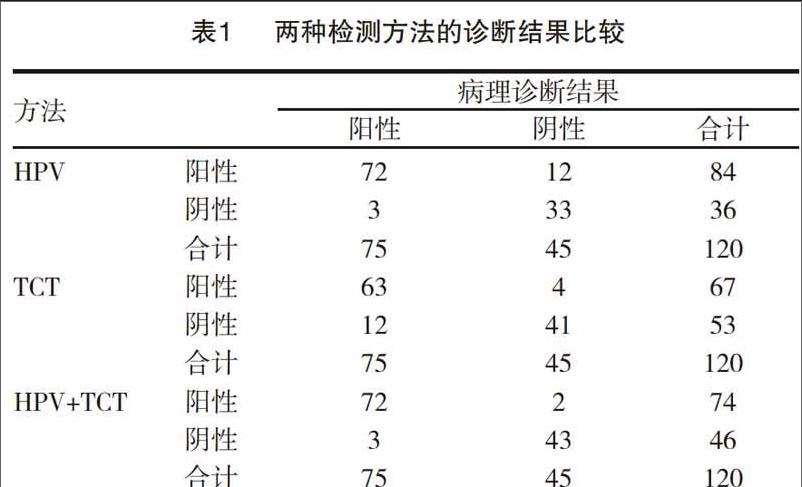
2.1两种检测方法的诊断结果比较
HPV对宫颈癌的诊断敏感性、特异性、准确性分别为96.00%(72/75)、73.33%(33/45)、87.50%(105/120),TCT对宫颈癌的诊断敏感性、特异性、准确性分别为84.00%(63/75)、91.1 1%(41/45)、86.67%(104/120),两组比较,HPV的敏感性明显高于TCT(P<0.05),但TCT的特异性明显高于HPV(P<0.05),两种检测方法的准确性相当(P>0.05)。HPV+TCT的诊断敏感性、特异性、准确性分别为96.00%(72/75)、95.56%(43/45)、95.83%(115/120),其准确性较HPV、TCT更高(P<0.05)。见表1。
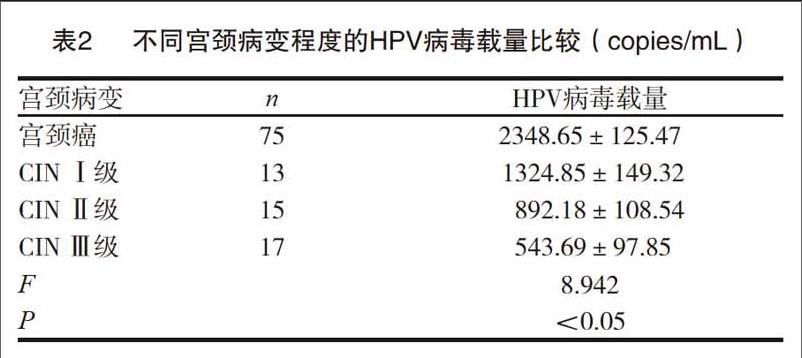
2.2不同宫颈病变程度HPV病毒载量比较及其与HPV病毒载量之间的相关性分析
宫颈癌患者有75例,宫颈上皮内瘤变患者有45例,其中CIN Ⅰ级13例、CINⅡ级15例、CINⅢ级17例。宫颈病变程度与HPV病毒载量密切相关(P<0.05),且呈正相关,r=0.0685。见表2。
3讨论
宫颈癌是一种常见的女性生殖系统恶性肿瘤,发病率较高,且其发病率出现增高趋势,危害了广大妇女的身体健康,还对患者的生命安全构成严重的威胁。宫颈癌的发病机制尚未完全明确,但临床上普遍认为,宫颈癌的发生与宫颈高危型HPV感染有关,宫颈高危型HPV感染是导致宫颈发生癌变的重要因素,当HPV病毒入侵机体,导致宫颈鳞状上皮细胞发生感染,长期发展往往会发展为宫颈癌,如患者未能得到及时的治疗,很可能会导致死亡的发生,因此,临床上有必要对宫颈癌进行早期筛查,以尽早发现宫颈癌病变或宫颈HPV感染。
目前,临床上诊断宫颈癌最常用的方法为宫颈脱落细胞学检查,随着细胞学诊断技术的不断发展,液基薄层细胞制片术逐渐取代宫颈脱落细胞学检查,这种检测方法主要是通过对宫颈细胞是否存在异型性,从而作出诊断,但其诊断结果往往会受到医师的主观经验及取材部位的影响,容易出现漏诊。本次研究中的TCT对宫颈癌的诊断敏感性、特异性、准确性分别为84.00%、91.11%、86.67%,出现12例漏诊患者,说明TCT检查尽管诊断特异性较高,但仍然存在着一定的局限性。由于HPV感染是导致宫颈癌变的重要前提和基础,故临床上可通过对HPV病毒进行检测,从而对宫颈癌进行判断,本次研究中,HPV对宫颈癌的诊断敏感性、特异性、准确性分别为96.00%、73.33%、87.50%,出现12例误诊,说明HPV检测尽管可有效检出宫颈癌,但也容易将宫颈良性病变误诊为宫颈癌,造成患者不必要的手术切除。而两种检测方法进行比较后发现,HPV的敏感性明显高于TCT(P<0.05),但TCT的特异性明显高于HPV(P<0.05),两种检测方法的准确性相当(P>0.05),这提示我们在临床诊断宫颈癌时,应综合HPV检测、TCT检查的结果,避免诊断误差。而对两种方法联合诊断的准确性进行计算后发现,HPV+TCT的准确性95.83%,其准确性较HPV、TCT更高(P<0.05),漏诊3例,误诊2例,证实了HPV检测与TCT检测联合应用对宫颈癌的诊断准确性。
本次研究还对不同宫颈病变程度的HPV病毒载量进行了比较,比较结果显示,不同宫颈病变程度的HPV病毒载量不同,宫颈病变程度与HPV病毒载量密切相关(P<0.05),且呈正相关,说明HPV病毒参与到了宫颈病变的发生发展过程中。
综上所述,在宫颈癌的筛查中,HPV具有高敏感性,TCT具有高特异性,两种检查方法可联合应用,还可将HPV病毒载量作为宫颈癌的肿瘤标志物,以减少漏诊、误诊。
