48例全身型幼年特发性关节炎临床分析
2017-01-20耿玲玲李小青
耿玲玲,张 翠,南 楠,李 丹,冯 媛,李小青
(西安交通大学医学院附属儿童医院风湿免疫科,陕西 西安 710003)
48例全身型幼年特发性关节炎临床分析
耿玲玲,张 翠,南 楠,李 丹,冯 媛,李小青
(西安交通大学医学院附属儿童医院风湿免疫科,陕西 西安 710003)
目的 分析全身型幼年特发性关节炎(SOJIA)的临床特征、治疗及预后。方法收集西安市儿童医院风湿免疫科自2012年9月至2015年4月收治的48例SOJIA患儿资料,分析其临床特征、治疗方案及疗效。结果48例患儿中,男女比率1.67:1;发病年龄4月至13.5岁,平均年龄为6.3岁。主要症状为发热48例(100.0%),关节炎39例(81.3%),皮疹36例(75%),并发巨噬细胞活化综合征4例(8.3%)。实验室检查白细胞计数、血沉、超敏C反应蛋白及血清铁蛋白均明显升高,感染骨髓象为主(占76.7%)。采用个体化初始治疗后42例(87.5%)临床缓解;5例甲泼尼龙冲击治疗后临床缓解;1例合并巨噬细胞活化综合征(MAS)死亡。10例(20.8%)减药过程中病情反复加用生物制剂、环孢素A、来氟米特等治疗后临床缓解;6例(12.5%)停药后复发;4例(8.3%)失访。结论SOJIA患儿男性略多于女性,发病年龄跨度较广。约有1/4患儿临床不伴有关节炎及皮疹,最常累及大关节。血常规、血沉、血清铁蛋白、C反应蛋白为判定临床缓解的敏感指标。对于难治性、激素依赖性SOJIA患儿适时加用生物制剂可改善其预后,减少激素副作用。
儿童;全身型幼年特发性关节炎;临床特征;生物制剂
幼年特发性关节炎(juvenile idiopathic arthristis,JIA)是儿童时期常见的结缔组织病,慢性关节炎为其主要特征,伴有全身多系统受累,是造成小儿致残及失明的首要原因。全身型(systemic onset,SO) JIA定义为关节炎伴随全身临床症状,典型的张弛热,每日热峰超过39℃或更高,持续时间超过2周,至少合并以下症状之一:易消散的皮疹,淋巴结肿大,多浆膜炎或肝脾大[1]。与其他JIA亚型相比,其诊断与治疗均较为困难,而且部分患儿在病程中可并发巨噬细胞活化综合征(macrophage activation syndrome,MAS),造成全身多器官损伤,病死率高,预后差[2]。本文回顾性分析西安交通大学医学院附属儿童医院风湿免疫科近3年收治的48例SOJIA患儿临床资料,现报告如下。
1 资料与方法
1.1 一般资料
选择西安市儿童医院风湿免疫科自2012年9月至2015年4月收治住院的48例患儿,诊断及分型符合国际抗风湿病联盟(ILAR)2001年全身型幼年特发性关节炎标准。
1.2 诊断标准
确诊SOJIA患儿:符合2条主要标准,即16岁以下儿童,不明原因每日发热,持续2周以上;伴有一过性或持续性的关节炎;同时伴有以下1项或更多次要症状:①短暂的、非固定的红斑样皮疹(随体温升降或消退);②淋巴结肿大;③肝脾肿大;④浆膜炎:如胸膜炎及心包炎。
拟诊SOJIA患儿:有持续发热,但缺少关节炎症状,伴有一项以上次要症状,并已基本除外其他疾病的患儿。
1.3 排除标准
①银屑病患儿;②8岁以上HLA-B27阳性的男性关节炎患儿;③家族史中一级亲属有HLA-B27相关疾病(强直性脊柱炎、与附着点炎症相关的关节炎、急性前色素膜炎或骶髂关节炎);④两次类风湿因子阳性,间隔时间超过3月;⑤以高热、皮疹等为主症的患儿除外感染性疾病(败血症、病毒感染)、血液病(白血病、淋巴瘤、组织细胞增生症)以及肿瘤性疾病(神经母细胞瘤、成骨肉瘤)等;⑥以关节症状为主症的需除外化脓性关节炎、与附着点炎症相关的关节炎等;⑦以皮肤、黏膜、内脏器官损害为突出表现的病例需排除其他风湿性疾病,如皮肌炎、系统性红斑狼疮(SLE)、川崎病等。
1.4 统计学方法
应用SPSS 16.0统计学软件分析数据,计数资料用率表示,采用χ2检验和Fisher精确概率法,以P<0.05为差异有统计学意义。
2 结果
2.1 临床表现
48例患儿中,男30例,女18例,男女比率1.67:1;发病年龄4月至13.5岁,平均6.3岁;起病时具备张弛高热、关节炎、皮疹三联征症状29例;关节炎发生时,累及的关节主要为膝、踝、肘、髋、肩、腕等大关节,其中膝关节受累23例,踝关节受累11例,肘关节5例,髋关节4例,肩关节4例,腕关节4例,指趾小关节受累5例,颈椎受累2例。4例病情恶化,合并MAS。临床表现见表1。
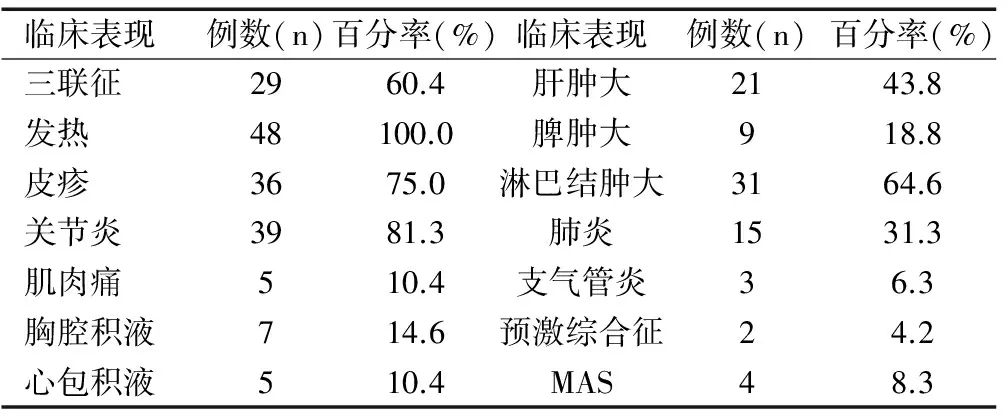
表1 SOJIA的临床表现
2.2 实验室检查
在48例患儿中3例初查类风湿因子升高,复查正常。骨髓细胞学检查43例,其中感染骨髓象33例(76.7%),感染伴增生性贫血3例,感染伴缺铁改变1例,粒系增生1例,5例正常,见表2。
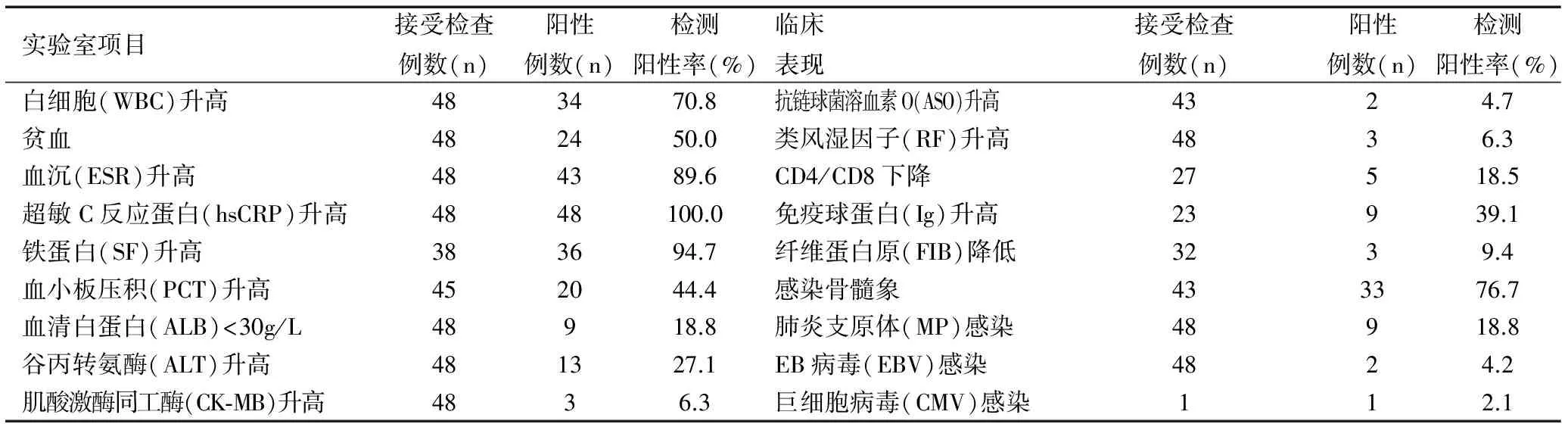
表2 SOJIA的实验室检查
2.3 治疗方法及预后
在48例患儿中,除1例合并MAS病情危重转PICU后家属放弃治疗,后电话随访死亡,其余均予专科治疗。非甾体抗炎药(NSAIDs)+激素+甲氨喋呤的三联治疗的缓解率与NSAIDs+激素或NSAIDs+甲氨喋呤的两联治疗的缓解率差异无统计学意义(χ2=0.011,P>0.05)。初始治疗方法见表3。
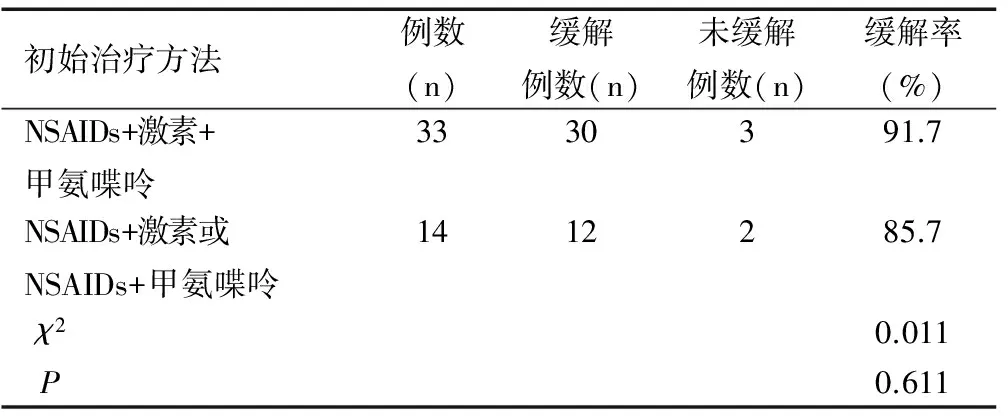
表3 SOJIA的初始治疗方法
经初始治疗及甲泼尼龙冲击治疗后,47例患儿均于0天~1月体温恢复正常,平均1.94天;10例减药过程中病情反复加用生物制剂、环孢素A、来氟米特等治疗后临床缓解;4例病程>6月、糖皮质激素依赖患儿中,3例加用TNF-α抑制剂、1例加用IL-6受体拮抗剂治疗后临床缓解,见表4。

表4 SOJIA的治疗效果及随访
3 讨论
3.1 全身型幼年特发性关节炎的流行病情概况
据统计,SOJIA的发病率大约为10/10万,占总的JIA的10%~15%,但致残率和病死率却占JIA的2/3以上。目前国内,特别是西北地区对于SOJIA的临床研究资料却不多,加强对该病的早期诊断及规范化、联合、有效治疗,有助于减少该病的致残率及MAS发生。本研究中,SOJIA发病男女比率1.67:1,男性明显占优势;发病年龄4月至13.5岁,年龄跨度较大,平均年龄6.3岁,这与国内其他研究组织的数据比较一致[3]。
3.2 全身型幼年特发性关节炎主要临床表现及巨噬细胞活化综合征
SOJIA的临床表现仍以发热、皮疹及关节炎最多见,除发热为100%发生外,关节炎及皮疹发生率分别为81.3%和75%,合并三联征占60.4%,但多数患儿并非入院时即具备典型三联征,而在疾病进展中逐渐出现。另外,淋巴结肿大及肝脏肿大发生率亦较高。疾病的诊断依托于临床表现,但大部分患儿疾病早期多易误诊其他疾病,如本组部分患儿入院时胸部CT提示支气管肺炎,但经强有力抗感染治疗后体温未见好转,炎症指标仍明显升高,最终经病情进展及排除感染、肿瘤等疾病后明确诊断。
在SOJIA的临床进展中,最严重的是并发MAS。MAS是一种组织细胞、巨噬细胞过度活化,导致其吞噬血细胞为特征的综合征,以持续发热、血细胞减少、肝脏功能异常、凝血功能障碍和中枢神经系统功能异常为特征,可见高分化巨噬细胞的过度激活和大量促炎细胞因子释放[2],该病起病突然,进展迅速,一旦发病,立即启动体内瀑布样连锁反应、进行性恶化,是JIA死亡的直接原因。本组患儿中有4例合并MAS,除1例病情危重,转PICU放弃后死亡外,其余3例确诊后立即给予大剂量甲泼尼龙(25~30mg·kg-1·d-1×3d)、静注用人丙种球蛋白(1g·kg-1·d-1×2d)冲击治疗,并口服环孢素A(3~5mg·kg-1·d-1)等联合治疗方案后均缓解,可见MAS的早期诊断、积极联合治疗对改善预后至关重要。
3.3 全身型幼年特发性关节炎的实验室敏感指标
本研究中的实验室检查再次证实末梢血白细胞、血沉和超敏C反应蛋白为SOJIA的敏感指标,阳性率分别为70.8%、89.5%和100.0%,但经治疗后,以上指标均可恢复正常,但对疾病诊断的却无特异性。近年来,高血清铁蛋白(serum ferritin,SF)水平和相关糖基化铁蛋白比例下降作为诊断和判断疾病活动的指标在成人Still病中获得越来越多的关注。在儿科领域,周怡芳等[4]研究显示活动期SOJIA患儿SF水平明显高于正常对照组、感染对照组及其他类型JIA;缓解期明显下降。并发MAS的SOJIA患儿SF水平显著高于未并发MAS的活动期SOJIA。可见,SF水平对疾病诊断、活动性及预后判断有重要指导意义。本研究中,SF阳性率达到94.7%。但SF在SOJIA中升高机制并不明确,可能是由于免疫反应,刺激单核-巨噬细胞系统增生,使其对铁的摄取增强而释放障碍,即单核-巨噬细胞内贮藏铁转移障碍,幼红细胞无法利用铁生成血红蛋白,因而在SOJIA活动期中,可出现SF增高,血红蛋白降低;也有学者认为是由于该病中由于肝脏损害,贮存于网状内皮系统,如肝脏中的SF释放增多所致。
3.4 全身型幼年特发性关节炎的经典用药及新兴生物制剂
SOJIA的治疗包括NSAIDs、缓解病情抗风湿药物(DMARDs)、糖皮质激素、免疫抑制剂等药物,目前强调早期进行有效的联合治疗,尽可能达到疾病完全缓解,以避免出现严重的并发症[5],以后再逐渐减少药物品种和剂量,即“降阶方案”。糖皮质激素在SOJIA治疗中可显著缓解病情,同时与NSAIDs、DMARDs药物联合治疗效果显著。在本组患儿中,经初始治疗后42例(87.5%)临床缓解,三药联合较两药联合5例缓解率略高,但无统计学差异。口服激素无效给予甲泼尼龙冲击治疗后临床缓解,但10例减药过程中病情反复,6例停药后复发。
对于难治性及激素依赖性SOJIA患儿,生物制剂如白细胞介素(IL)-1受体拮抗剂、IL-6受体拮抗剂及肿瘤坏死因子(TNF-α)抑制剂可减少激素用量,缓解病情。本组研究中有3例患儿予TNF-α抑制剂,1例IL-6受体拮抗剂治疗后临床缓解。在SOJIA关节症状中发挥主要作用的是TNF-α,由滑膜细胞和巨噬细胞产生,它能够激活内皮细胞,刺激成纤维细胞增殖,诱导基质金属蛋白酶产生,促进IL-l、IL-6和粒细胞-巨噬细胞集落刺激因子(GM-GSF)等的产生,这些均刺激破骨细胞的分化和活性,导致骨关节的损伤,这也是临床应用TNF-α拮抗剂治疗JIA的理论基础。Prince等2009年研究显示,SOJIA在病初时虽对TNF-α抑制剂反应较弱,但是长时间随访后其有效性与其他类型JIA比较也是相当的。美国食品及药物管理局(FDA)已于2011年4月15日批准IL-6受体拮抗剂托珠单抗单用或与甲氨蝶呤联用治疗2岁以上SOJIA。研究表明,托珠单抗与甲氨蝶呤或者其他DMARDs药物联合应用对比其他对照组而言表现了极大的优势,包括那些对甲氨蝶呤和(或)其他DMARDs药物反应欠佳的患儿[6]。在本组中,1例使用IL-6受体拮抗剂患儿在使用第1次后即出现体温下降,炎症指标好转,治疗1月成功减停激素,现激素减停近1月,临床持续缓解中。
3.5 全身型幼年特发性关节炎的远期预后
尽管大多数SOJIA患儿的全身症状会最终消失,但复发率高,病死率高,且局部关节症状经常持续存在。随访10年后的SOJIA的缓解率仅为37%,而病死率高达10%~14%,并MAS达6.7%,75%的SOJIA患儿在30年后会行关节置换手术[7]。在本研究中,虽初始治疗后多数患儿临床缓解,但已出现10例(20.8%)减药过程中病情反复,6例停药后复发;长期随访可能复发率会进行性增加。因此,今后进一步针对SOJIA病因和病理机制的研究,建立有效的早期诊断方法,对于提高治疗效果,改善预后具有重大的实用价值。
[1]Cimaz R, von Scheven A, Hofer M. Systemic-onset juvenile idiopathic arthritis: the changing life of a rare disease[J]. Swiss Med Wkly,2012,142:w13582.
[2]Ravelli A,Grom A A,Behrens E M,etal.Macrophage activation syndrome as part of systemic juvenile idiopathic arthritis: diagnosis, genetics, pathophysiology and treatment[J].Genes Immun,2012,13(4):289-298.
[3]中国全身型幼年特发性关节炎多中心研究协作组.中国557例全身型幼年特发性关节炎临床特征和预后分析的多中心研究[J].中华风湿病学杂志,2013,17(3):173-178.
[4]周怡芳,李彩凤,王江,等.血清铁蛋白对幼年特发性关节炎全身型活动性及预后判断的价值[J].中华医学杂志,2013,93(31):2487-2489.
[5]Beukelman T, Patkar N M, Saag K G,etal.2011 American College of Rheumatology recommendations for the treatment of juvenile idiopathic arthritis: initiation and safety monitoring of therapeutic agents for the treatment of arthritis and systemic features[J].Arthritis Care Res (Hoboken),2011,63(4):465-482.
[6]Frampton J E.Tocilizumab: a review of its use in the treatment of juvenile idiopathic arthritis[J]. Paediatr Drugs,2013,15(6):515-531.
[7]曹兰芳.全身型幼年特发性关节炎的诊治及预后[J].实用儿科临床杂志,2012,27(9):725-728.
[专业责任编辑:黄燕萍]
Clinical analysis of 48 cases of systemic onset juvenile idiopathic arthritis
GENG Ling-ling, ZHANG Cui, NAN Nan, LI Dan, FENG Yuan, LI Xiao-qing
(DepartmentofRheumatologyImmunology,AffiliatedChildren’sHospitalofXi’anJiaotongUniversity,ShaanxiXi’an71003,China)
Objectve To analyze the clinical features, therapy and prognosis of systemic onset juvenile idiopathic arthritis (SOJIA). Methods Data of patients with SOJIA admitted in department of rheumatology immunology of Xi’an Children’s Hospital from September 2012 to April 2015 were collected for the analysis of clinical features, therapeutic scheme and outcomes. Results A total of 48 cases of SOJIA were hospitalized with boy to girl ratio of 1.67:1, and the average age was 6.3 years (ranged 4 months-13.5 years). The main symptoms of SOJIA included fever in 48 cases (100.0%), arthritis in 39 cases (81.3%), macular rash in 36 cases (75%), and macrophage activation syndrome in 4 cases (8.3%). For laboratory results, the evident features of SOJIA were elevated white blood counts, erythrocyte sedimentation rate, C-reactive protein level and serum ferritin. Infection of bone marrow was the majority. Forty-two cases (87.5%) got clinical remission after individual initial treatment, 5 cases got clinical remission after methylprednisolone pulse therapy, and 1 case with MAS died. Ten cases (20.8%) repeated illness during reducing drug, and they relieved after using biologics, cyclosporine A and leflunomide treatment. Six cases (12.5%) recurred after discontinuation of medication, 4 cases (8.3%) lost to follow-up. Conclusion SOJIA occurs more frequently in boys than girls with broad age span. Arthritis and macular rash is not necessarily present in 1/4 cases. Large joints are mostly frequently involved. Blood routine, ESR, serum ferritin and C reactive protein are the sensitive indexes of determining clinical remission. For patients with refractory or hormone dependent SOJIA, timely use of biological agents can improve their prognosis and reduce side effects of hormone.
children; systemic onset juvenile idiopathic arthritis (SOJIA); clinical features; biological agents
2015-08-13
西安市科技局资助项目[SF1509(6)]
耿玲玲(1982-),女,主治医师,主要从事儿童风湿免疫的临床工作。
李小青,主任医师。
10.3969/j.issn.1673-5293.2016.06.019
R72
A
1673-5293(2016)06-0729-03
