腹腔镜下盆腔淋巴结清扫术与传统开腹手术在妇科恶性肿瘤治疗中的比较
2017-01-05朱丽莉
朱丽莉
(张家港市中医医院妇产科,江苏张家港 215600)
腹腔镜下盆腔淋巴结清扫术与传统开腹手术在妇科恶性肿瘤治疗中的比较
朱丽莉
(张家港市中医医院妇产科,江苏张家港 215600)
目的:探讨腹腔镜盆腔淋巴结清扫术在妇科早期恶性肿瘤治疗中的可行性及其临床效果。方法:选取近3年收治的妇科恶性肿瘤病例,其中行腹腔镜盆腔淋巴结清扫术者32例,同期行开腹手术盆腔淋巴结清扫术者54例,对其临床资料进行回顾性分析,观察两组的术中情况、治疗效果及术后恢复情况。结果:腹腔镜组在手术时间、切除淋巴结数目、术后保留导尿时间、住院天数与开腹组比较,差异无统计学意义(P>0.05);在术中出血量和术后肠功能恢复时间方面,腹腔镜组均明显优于开腹组,差异有统计学意义(P<0.01)。结论:腹腔镜盆腔淋巴结清扫在治疗妇科早期恶性肿瘤疗方面具有效果好,创伤小,出血少,术后恢复快等特点,是一种较安全的微创手术方法,值得临床推广应用。
腹腔镜;淋巴结;传统;恶性肿瘤
腹腔镜手术与传统开腹手术相比,具有创伤小、恢复快、痛苦轻等优点,被临床医生所青睐,已成为微创外科的主流术式,目前在妇科恶性肿瘤手术领域被推广应用。但腹腔镜下广泛全子宫或全子宫切除术联合淋巴结清扫术术式复杂,对术者的要求高,需要较长的学习过程,并且腹腔镜手术用于治疗妇科早期恶性肿瘤,能否与开腹手术达到同样的效果,淋巴结能否清扫完全,减少术后并发症,目前仍存在一定的争议。我们回顾分析2012年4月至2015年4月期间我院共完成的32例腹腔镜盆腔淋巴结清扫术,并与同期54例开腹手术进行对比分析,现将结果报道如下:
1 对象与方法
1.1对象 2012年4月至2015年4月,选取我院妇科早期恶性肿瘤行腹腔镜下盆腔淋巴结清扫术32例,其中子宫内膜癌17例,病理分期ⅠA期2例,ⅠB期15例;宫颈癌15例,病理分期ⅠB1期11例,ⅠB2期4例;同期我科收治因子宫内膜癌或宫颈癌行开腹手术的患者54例,其中子宫内膜癌19例,病理分期ⅠA期1例,ⅠB期18例;宫颈癌35例,病理分期ⅠB1期24例,ⅠB2期11例。腹腔镜组年龄35~69岁,平均年龄53.8岁,开腹组年龄33~74岁,平均年龄50.3岁;腹腔镜组合并有高血压8例,开腹组合并有高血压11例;腹腔镜组合并有糖尿病3例,开腹组合并有糖尿病5例;两组患者一般资料进行组间比较,差异无统计学意义(P>0.05)具有可比性,见表1。
1.2方法 两组患者均于术前行常规阴道冲洗和肠道准备。开腹组中子宫内膜癌患者、宫颈癌患者分别行全子宫或广泛全子宫切除术加盆腔淋巴结清扫术加双侧附件切除术,腹腔镜组中子宫内膜癌患者、宫颈癌患者分别行腹腔镜下全子宫或广泛全子宫切除术加盆腔淋巴结清扫术加双侧附件切除术。手术关键步骤:盆腔淋巴结清扫:沿骨盆漏斗韧带方向超声刀打开侧腹膜,显露出腹膜后的腰大肌髂血管及输尿管,分离腰大肌上的脂肪结缔组织,显露生殖股神经,避开输尿管,打开动脉鞘,沿腰大肌自上而下清除髂总动脉和髂外动脉前方及其周围的淋巴结脂肪组织。暴露出髂内动脉,分离其间的淋巴脂肪组织,在髂血管的最下端分离出腹股沟深淋巴结。在髂外静脉及膀胱上动脉之间进入闭孔窝,分离出闭孔神经,在闭孔神经的上方,自上而下分离闭孔窝淋巴脂肪组织。同法清扫盆腔对侧淋巴结。
1.3观察指标 回顾性分析上述病例资料,观察内容包括两组患者手术时间、术中的出血量、切除的淋巴结数目、肠功能恢复时间、保留导尿管天数以及住院天数。
1.4统计学处理 采用SPSS 19.0软件进行统计学分析,数据采用(均数±标准差)表示,两组数据比较采用独立样本的t检验,P<0.05表示差异具有统计学意义。
2 结果
2.1两组患者手术时间、出血量的比较 腹腔镜组手术时间为(172.03±36.32)min,开腹组手术时间为(167.94±31.60)min,二者比较差异无统计学意义(P>0.05);腹腔镜组出血量(158.75±203.32)mL,开腹组出血量(334.26±277.42)mL,腹腔镜组的出血量明显少于开腹组,差异具有统计学意义(P<0.01)。见表1
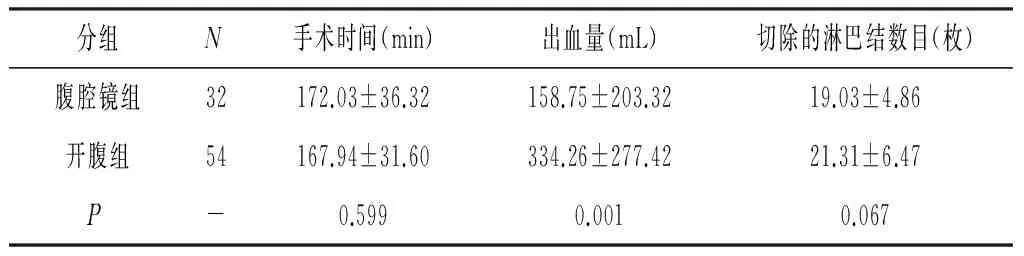
表1 两组患者手术时间、出血量的比较
2.2两组患者切除淋巴结数目的比较 腹腔镜组切除淋巴结数目(19.03±4.86)枚,开腹组切除淋巴结数目(21.31±6.47)枚,差异无统计学意义(P>0.05)。
2.3两组患者肠功能恢复、保留导尿管及住院天数的比较 腹腔镜组患者肠功能恢复时间(1.93±0.50)d,开腹组患者肠功能恢复时间(2.78±0.66)d,腹腔镜组患者肠功能明显短于开腹组患者肠功能恢复时间,差异具有统计学意义(P<0.01);腹腔镜组患者保留导尿管时间(13.78±13.30)d,开腹组患者保留导尿管时间(14.52±11.30)d,差异无统计学意义(P>0.05);腹腔镜患者住院天数(16.78±6.64)d,开腹组患者住院天数(17.72±5.40)d,差异无统计学意义(P>0.05)。见表3
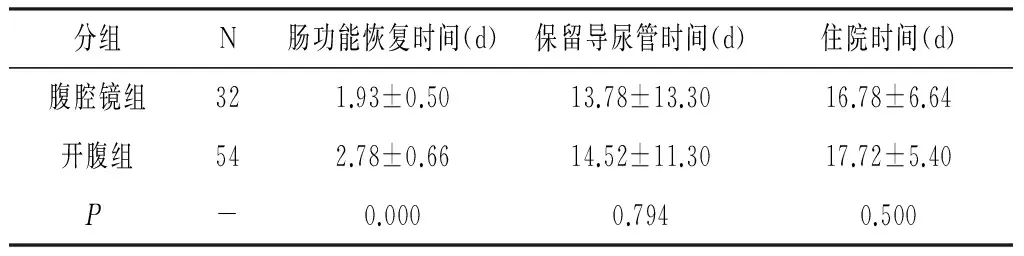
表3 两组患者肠功能恢复、保留导尿管及住院天数的比较
3 讨论
盆腔淋巴结清扫是临床对妇科恶性肿瘤患者处理时一个非常重要的内容,腹腔镜在临床应用中具有创伤小、有利于恢复的显著优势,但曾有不少学者提出质疑,腹腔镜下进行盆淋巴清扫是否能够将盆腔淋巴结清扫干净[1]。目前,国内外已有大量文献报道对于妇科早期恶性肿瘤,如子宫内膜癌、宫颈癌,行腹腔镜下全子宫或广泛全子宫切除术加盆腔淋巴结清扫术,通过与同期相同病种及手术范围的开腹手术对比,分析两种术式的术中情况,手术结果,术后恢复等指标,提示腹腔镜与开腹手术行盆淋巴清扫在疗效、安全性方面相当,其差异无统计学意义[2]。也有文献报道,腹腔镜组的手术时间通常都较开腹组延长[3],也有两组间手术时间无差异[4]或腹腔镜组的手术时间比开腹组明显缩短的报道[5]。
本研究中,通过回顾性分析比较我院32例腹腔镜下广泛全子宫或全子宫加盆腔淋巴结清扫术及54例经腹广泛全子宫或全子宫加盆腔淋巴结清扫术,发现腹腔镜组与开腹组在平均手术时间、切除的淋巴结数目、术后保留导尿管时间及住院天数方面比较无明显差异;但腹腔镜组出血量明显少于开腹组,且在肠功能恢复时间明显短于开腹组。因此,在严格掌握指征的条件下,腹腔镜手术具有恢复快,临床疗效肯定等优点,可推广成为早期妇科恶性肿瘤的治疗术式之一。
[1] 沈怡,王泽华.腹腔镜下和经腹广泛全子宫切除及盆腔淋巴结清扫术治疗早期子宫恶性肿瘤的近期疗效分析[J].实用妇产科杂志,2010,26(1):48-51.
[2] Stevens VL, Jacobs EJ, Sun J, et al. Weight cycling and risk of endometrial cancer[J]. Cancer Epidemiol Biomarkers Prev, 2012,21(5):747-752.
[3] Yin XH, Wang ZQ, Yang SZ, et al. Clinical observation of Laparoscopic radical hysterectomy for cervical cancer[J]. Int J Cin Exp Med, 2014,7(5):1373-1377.
[4] 张希峰,丁士刚.内镜下粘膜下层剥离术治疗胃肠道病变进展[J].中国微创外科杂志,2011,11(9):849-853.
[5] 韩宁,张毅.腹腔镜手术治疗早期宫颈癌38例临床分析[J].江苏医药,2009,35(3):283-284.
A comparative study between the therapeutic effects of laparoscopic pelvic lymphadenectomy and laparotomy in the treatment of gynecologic malignant tumor
ZHU Lili
(ObstetricsandGynecologyDepartmentofZhangjiakouChineseTraditionalHospital,Zhangjiakou215600,China)
Objective:To investigate the feasibility and clinical effect of laparoscopic pelvic lymphadenectomy in the treatment of early gynecologic malignant tumor. 人Methods:The clinical data of gynecologic malignant tumor in the recent three years were retrospectively analyzed, including 32 cases by laparoscopic pelvic lymphadenectomy and 54 cases by laparotomy. Intra-operative findings, clinical effect and recovering conditions were observed and compared. Results:There were no significant differences in operation time, the number of resected pelvic lymph nodes, catheterization time and hospitalization days between the two groups(P>0.05). The intraoperative blood loss and the time of gastrointestinal function recovery in the laparoscopic group were significantly better than those in the laparotomy group(P<0.01). Conclusion:Laparoscopic pelvic lymphadenectomy in the treatment of early gynecologic malignant tumor is of better effect, minimal trauma, less bleeding and quicker recovery, and is a safer minimally invasive surgery worthy of clinical application.
Laparoscopic; Lymph nodes; Traditional; Malignant tumor
2015-09-16)
