超声联合测量在急性胰腺炎诊断中的应用
2017-01-03王光霞
石 林,王光霞,高 磊,李 亮
临床报道
超声联合测量在急性胰腺炎诊断中的应用
石 林1,王光霞2,高 磊1,李 亮2
目的:研究超声联合测量胰腺前后径及上下径在急性胰腺炎诊断中的应用。方法:选取急腹症患者236例,超声测量胰腺前后径及上下径,结合临床表现和血、尿淀粉酶及CT诊断结果判断。结果:胰腺前后径测量对急性胰腺炎诊断的灵敏度、特异性、准确率分别是92.7%、93.7%、93.2%,上下径测量的灵敏度、特异性、准确率分别是85.5%、98.2%、91.5%,前后径和上下径联合测量的灵敏度、特异性、准确率分别是93.5%、100%、96.6%。结论:胰腺上下径测量可用于急性胰腺炎的诊断,超声联合测量胰腺前后径和上下径可提高对急性胰腺炎诊断的准确率。
超声诊断;胰腺周径测量;急性胰腺炎
急性胰腺炎具有起病快、病情变化迅速且严重威胁生命健康安全的特点[1],早期诊断和确诊病因有重要的临床意义。增强CT扫描被认为是胰腺体积测量的最佳方法,它使用多层扫描法,勾画出每一层胰腺的轮廓,再由软件重建计算出胰腺体积,具有较高的可信性和可重复性[2]。但费用高、检查时间长并且辐射剂量大[3]。近年来超声已逐渐成为诊断急性胰腺炎不可或缺的技术方式,超声可以对腹腔进行多角度、广范围的全面检查,显示胰腺的形态学改变,还可以发现胰腺内部、胰腺周围的积液以及假性囊肿等,故超声已作为检查急性胰腺炎的首选影像学手段。本文选取我院从2014年2月—2015年3月收治共236例胰腺炎影像学资料,分析其影像学表现,旨在探讨联合测量胰腺上下径及前后径对提高诊断急性胰腺炎准确率的意义。
1 资料与方法
1.1 一般资料 本组共236例,其中急性胰腺炎(急性胰腺炎组)124例,男65例,女59例;年龄22~65岁,平均(50.4±14.6)岁。其他急腹症(对照组)112例,男63例,女49例;年龄21~68岁,平均(53.2± 14.6)岁。两组一般资料比较,无统计学差异。
纳入标准:(1)年龄≥18周岁。(2)以急性腹痛为主要诊断,且行腹部超声检查。排除标准:(1)有慢性胰腺炎、胰腺癌、胰腺囊肿及有胰腺手术史者。(2)对相关诊断和检查依从性差,不配合检查者。
1.2 检测方法 采用Philips IU Elite型彩色多普勒超声诊断仪,C5-l凸阵探头,探头频率为1.0~5.0 MHz。两组均采用超声测量胰腺其前后径及上下径。取平卧、半卧及侧卧等体位,空腹。采用多普勒超声多切面扫查手段显示胰腺,记录胰腺前后径及上下径的测量值,观察其形态、内部回声及周围组织情况。查看腹膜后间隙、胸部、腹部及盆腔中是否存在积液以及存在积液的量,注意观察胆囊、胰管及胆管是否出现扩张,且是否存在异常回声。
选择胰腺长轴断面,以胰周血管作为测量标志点,分别在肠系膜上静脉右前方约45°、肠系膜上动脉前方、腹主动脉左前方约45°测量胰腺头、体、尾前后缘切线间的垂直距离。选择下腔静脉长轴断面胰头部短轴像、肠系膜上动脉及腹主动脉长轴断面胰体部短轴像,分别测量胰腺上下缘切线间的垂直距离。选择纵切左季肋区显示部分肝左叶及胰尾部。正常胰腺的超声测值参考标准[4]:胰腺前后径(厚径):胰头约2.5 cm,胰体约2.0 cm,胰尾约1.5~2.0 cm;胰腺上下径(短轴径)约3.0~4.0 cm;胰腺长轴径约12.0~15.0 cm。
1.3 评价指标计算 灵敏度(Se)=A/(A+C);特异性(Sp)=D/(B+D);准确率=(A+D)/(A+B+C+D)。其中A为真阳性例数,B为假阳性例数,C为假阴性例数,D为真阴性例数。
1.4 统计学方法 选择SPSS 17.0统计软件建立数据库并进行分析,单独测量和联合测量胰腺前后径和(或)上下径诊断急性胰腺炎准确性的比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 正常参考范围的测定及临界值的选择 测量对照组112例的胰腺前后径及上下径,前后径呈正态分布,男女之间无差异。根据胰腺前后径及上下径正常测量值的标准,胰腺前后径以胰头约2.5 cm、胰体约2.0 cm或胰尾约2.0 cm为临界值,胰腺上下径以直径约3.0 cm为临界值,达到或超过相应的临界值,为胰腺前后径阳性或上下径阳性,即胰头、胰体及胰尾的前后径和上下径中任何一项达到或超过临界值的即为阳性,否则为阴性。
2.2 阳性和阴性检查结果 两组胰腺前后径和(或)上下径的径线测量,差异均有统计学意义(P<0.05)。见表1。

表1 两组患者胰腺前后径和(或)上下径阳性和阴性检查结果比较(cm)
2.3 诊断急性胰腺炎的评价指标 联合测量胰腺前后径及上下径诊断急性胰腺炎的灵敏度、特异性及准确率均高于前后径和上下径单独测量(P<0.05)。见表2。
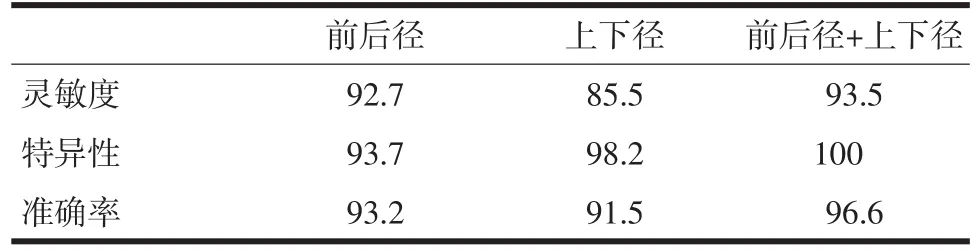
表2 胰腺前后径和(或)上下径测量诊断急性胰腺炎的评价指标(%)
3 讨论
超声是诊断急性胰腺炎时首选的影像检查方法。超声通过胰腺的直接病理声像图改变、间接征象及继发征象等,为临床提供诊断依据,结合临床特征和生化检查,急性胰腺炎是容易诊断的。Schrader等[5]研究发现,胰腺的病理变化通常会导致胰腺大小的改变,在胰腺肿瘤和急性胰腺炎时会导致胰腺的局部或整体增大,而慢性胰腺炎会出现胰腺体积的缩小。B型超声波的作用在于了解胰腺的形态改变及其病理改变特征,发现并发症,评估病情转归及预后。本文主要探讨了超声检查胰腺前后径及上下径的测量值对诊断急性胰腺炎价值,发现胰腺前后径和上下径同时测量时的诊断率更高,同时当前后径接近正常时,结合患者存在的临床症状,加测胰腺上下径更能提高诊断率,并结合实验室检查及其他影像学检查,确诊急性胰腺炎更为准确。
本研究中,236例中前后径阳性122例,其中金标准阳性115例,阴性7例。前后径阴性的114例中,金标准阳性9例,阴性105例。前后径测定对急性胰腺炎诊断的灵敏度为92.7%,特异性为93.7%,准确率为93.2%。236例中上下径阳性108例,其中金标准阳性106例,阴性2例。上下径阴性的128例中,金标准阳性18例,阴性110例。上下径测定对急性胰腺炎诊断的灵敏度为85.5%,特异性为98.2%,准确率为91.5%。由此可知,在灵敏度和准确率上,前后径单独测量均高于上下径测量,是公认的胰腺大小在于胰腺(前后径)厚径。但研究发现,在特异性的测量中上下径的测量优于前后径的测量,尤其是当胰腺前后径接近正常值且此时患者还存有不同程度的临床症状时,加测胰腺上下径更具有诊断价值。胰腺前后径和上下径的测量同时阳性列为阳性,否则为阴性。236例中前后径和上下径阳性116例,其中金标准阳性116例,阴性0例。前后径和上下径阴性120例,金标准阳性8例,阴性112例。前后径和上下径联合测量对急性胰腺炎诊断的灵敏度为93.5%,特异性为100%,准确率为96.6%。联合测量胰腺前后径及上下径诊断急性胰腺炎,灵敏度、特异性及准确率均高于单独测量前后径和上下径。因此,联合测量前后径和上下径比单独测量诊断急性胰腺炎准确率更有临床价值。
目前很多医院对急性胰腺炎的诊断依赖于胰腺前后径的测量。London等[6]报道,胰腺大小指数越高,急性胰腺炎严重度也越高。所谓“胰腺大小指数”即为胰头与胰体的前后径乘积,可知胰腺前后径测量对诊断急性胰腺炎是一个很有意义的指标。通过研究病例得知,急性胰腺炎发作时前后径的灵敏度、特异性和准确率分别为92.7%、93.7%和93.2%。但前后径的测量与胰腺炎的轻、中、重程度并不完全成比例,少数患者胰腺的前后径的测量值未超过胰腺炎的临界值。同时患者临床症状明显,参考其实验室检查,测量其上下径,此时上下径的测量特异度高于前后径,而联合测量前后径和上下径的特异度和准确度分别为100%和96.6%。由此可知,在临床诊断急性胰腺炎时,联合测量胰腺前后径和上下径的特异度和准确度均高于单独测量前后径或单独测量上下径。
急性胰腺炎在发病初期即数小时内形态学改变不明显,也包括胰腺大小正常,但其回声稍增强或超声仅提示腹腔积液,复查时胰腺仍未见增大,但积液明显增多。考虑为由于反复发病,胰腺纤维组织增生,体积减小回声增强,致使图像不典型,种种因素致使胰腺前后径或上下径的假阴性。为此,要正确了解其正常的胰腺,在纵轴断面形态可分为腊肠型(胰腺的头、颈、体、尾厚度相近)、哑铃型(头、尾部厚大,体部细窄)和蝌蚪型(最多见,胰头部粗,头颈尾厚度逐渐缩小)。由于每个人胰腺形态各异,所以联合测量胰腺前后径和上下径比单独测量其中一个指标更有意义。值得注意的是,使用超声诊断急性胰腺炎,患者的体位至关重要。一般采用仰卧位。此外,检查胰腺时,探头要适度加压,并不时摆动探头,为推开胰腺周围的气体[7],以便更好地显示胰腺形态。本研究单纯测定上下径的灵敏度和准确率分别为85.5%和91.5%,说明单纯测量上下径对急性胰腺炎的诊断也是不足的。而联合测量前后径和上下径诊断急性胰腺炎的准确率可达96.6%,因此,前后径和上下径的联合测量可提高对急性胰腺炎的诊断。
急性胰腺炎的声像图表现为胰腺弥漫性或局限性增大,以弥漫性肿大多见,少数表现为局限性肿大,个别可形成局限性炎性肿块。胰腺肿大在急性胰腺炎的早期病理改变中最为常见[8]。刘翠芳等[9]研究表明,胰腺肿大程度是决定急性胰腺炎患者预后的重要因素之一,则准确测量胰腺体积大小是关键。超声检测胰腺肿大以测量胰腺厚径即前后径为基础测值,也可根据胰腺肿大的类别增加胰腺上下径的测量作为参考值,尤以当胰腺前后径接近正常值且此时患者还存有不同程度的临床症状时,加测胰腺上下径更具诊断价值。Basiratnia等[10]报道,目前临床上超声监测胰腺大小还主要停留在测量胰腺各部分径线的大小来评估胰腺体积。同时考虑到该病反复发作胰腺纤维组织增生,体积减小,致使图像不典型。Yang[11]报道,因胰腺位于腹膜后,前有胃肠气体干扰,肥胖患者、手术瘢痕患者受检时超声显示往往比较困难,重症患者又不便改变体位,故超声检查具有一定的局限性。所以,测量前后径和上下径的同时也要结合病史及实验室检查。
超声作为一种经济有效的非侵入性检查方法,在胰腺检查方面具有独特的优势,超声操作简单、费用低,可重复检查,结果也比较全面正确,危重患者还可床旁检查,有无创伤的优势。同时能够监测病情的变化,在诊断中有一定的参考价值,能够为急性胰腺炎的诊断提供重要依据,故可作为首选的检查方法。急性胰腺炎是一个累及多种器官的全身性疾病,超声检查既要全面、仔细,又要动态、持久。超声检查胰腺不仅只是检查胰腺本身的超声改变,还要注意胰周、腹腔及胸腔的改变[12],更重要的是检查胆道系统的疾患,了解胆道有无梗阻,对急性胰腺炎的治疗同样具有重要意义。
[1]古力斯坦·卡迪尔.全面腹部超声检查在急腹症诊断中的价值[J].大家健康(学术版),2015,14(7):56-57.
[2]Djuric-Stefanovic A,Masulovic D,Kostic J,et al.CT volumetry of normal pancreas:correlation with the pancreatic diameters measur⁃able by the cross-sectional imaging,and relationship with the gen⁃der,age,and body constitution[J].Surg Radiol Anat,2012,34(9): 811-817.
[3]彭红芬,张东友,马志娟,等.CT、MRI在急性胰腺炎诊断中的价值对比研究[J].实用医学杂志,2013,29(10):1649-1651.
[4]王光霞.腹部外科超声诊断图谱[M].武汉:华中科技大学出版社, 2010:115-116.
[5]Schrader H,Menge BA,Schneider S,et al.Reduced pancreatic vol⁃ume and beta-cell areas with patients with chronic pancreatitis[J]. Gastroen-terology,2009,136(2):513-522.
[6]London NJ,Neop tolemos JP,Lavelle J,et al.Contrast-enhanced abdominal computed tomography scanning and prediction of severi⁃ty of acute pancreatitis:aprospective study[J].Br J Surg,2001,76 (3):268-272.
[7]宋玉君.浅谈CT对急性胰腺炎的诊断[J].医学影像,2013,13(19): 234-237.
[8]郭万学.超声显像在急性胰腺炎诊治中应用的价值[J].中国超声医学杂志,2003,19(11):371-372.
[9]刘翠芳,赵建农,余聪,等.多层螺旋CT测量胰腺体积的准确性评价[J].临床放射学杂志,2012,5(4):663-666.
[10]Basiratnia R,Hekmatnia A,Kolahriz MR.Ultrasonographic altera⁃tions of pancreas in diabetic[J].JRMS,2007,12(1):21-23.
[11]Yang MZ.Diagnostic value of ultrasound for acute pancreatitis[J]. Si chuan Medical Journal,2004,25(6):695.
[12]岑华.超声诊断急性胰腺炎的临床价值[J].临床超声医学杂志, 2001,3(增刊):53-54
(收稿:2016-04-26 修回:2016-09-20)
(责任编辑 张静喆 李国华)
R657.5+1
A
1007-6948(2016)06-0580-03
10.3969/j.issn.1007-6948.2016.06.017
1.天津中医药大学研究生院(天津 300193)
2.天津市南开医院超声科(天津 300100)
