根治性前列腺切除术后早期尿控恢复的相关术前因素分析
2016-12-24阳王磊毛祺琦
阳王磊 毛祺琦
根治性前列腺切除术后早期尿控恢复的相关术前因素分析
阳王磊 毛祺琦
目的 探讨术前相关因素对根治性前列腺切除患者术后早期尿控恢复的影响。方法 行根治性前列腺切除术的前列腺癌患者446例,分别在患者拔除导尿管后及术后1、2、3、6个月评估尿控恢复情况。根据患者拔除导尿管后和术后3个月两个时间点的尿控恢复情况,分成尿控组和尿失禁组,比较两组患者年龄、吸烟、BMI、高血压、糖尿病、术前前列腺特异性抗原水平、Gleason评分、是否术前盆底肌训练等术前因素的差异。结果 患者拔除导尿管后以及术后1、2、3、6个月的尿控率分别为1.3%、2.5%、20.0%、53.4%、92.2%。多因素分析显示,是否术前盆底肌训练与患者拔除导尿管后尿控恢复有关;患者年龄、BMI、是否术前盆底肌训练与患者术后3个月尿控恢复有关。结论 患者年龄、BMI及是否术前盆底肌训练是RP术后早期尿控恢复的相关因素,这有助于临床医师术前与患者的沟通及作出下一步临床决策。
前列腺切除 尿失禁 危险因素
根治性前列腺切除术(RP)是治疗局限性前列腺癌最有效的方法。近年来,随着相关解剖学的发展及手术技术的改进,RP术后患者尿失禁的发生率虽大大降低,但尿失禁仍是影响患者术后生活质量最主要的并发症之一[1]。多数情况下尿失禁短期内可自行消失,但仍有些患者会持续1年以上,甚至无法恢复尿控。影响术后尿失禁发生的因素目前尚未完全明确,术前因素(患者年龄、肥胖、前列腺大小、既往前列腺手术史等)和术中技术(膀胱颈保留或重建、神经血管束保留等)均可能与尿控恢复有关[2]。本研究回顾性分析接受RP患者的临床资料,旨在探讨术前因素对RP术后早期尿控恢复的影响,现报道如下。
1 对象和方法
1.1 对象 2010年1月至2013年10月在浙江大学医学院附属第一医院接受RP治疗的前列腺癌患者493例,排除既往行经尿道前列腺切除术、新辅助内分泌治疗及保留神经血管束的RP患者,共纳入446例。其中行腹腔镜下RP 248例,行开放性RP 198例。
1.2 方法 部分患者在穿刺病理学检查确诊为前列腺癌后,于术前3~4周开始盆底肌训练;RP术后拔除导尿管后均行盆底肌训练直至恢复尿控。所有患者在尿控恢复前均未接受任何辅助性放疗或尿失禁手术治疗,并在患者术后1、2、3、6个月进行电话随访,评估其尿控恢复情况及进行盆底肌训练的督促和指导。本研究尿控定义为患者不使用尿垫、日常活动不漏尿或偶尔少许漏尿。根据拔除导尿管后和术后3个月两个时间点患者的尿控恢复情况,将患者分为尿控组和尿失禁组。
1.3 观察指标 观察比较两组患者年龄、是否吸烟、BMI、高血压、糖尿病、术前前列腺特异性抗原(PSA)水平、Gleason评分、是否术前盆底肌训练等术前因素。
1.4 统计学处理 应用SPSS 16.0统计软件;计量资料以表示,组间比较采用t检验;计数资料以构成比表示,组间比较采用χ2检验;多因素分析采用logistic回归。
2 结果
2.1 患者术后尿控恢复情况 患者拔除导尿管后及术后1、2、3、6个月的尿控率分别为1.3%、2.5%、20.0%、53.4%、92.2%,尿控功能呈逐步好转趋势。
2.2 两组患者拔除导尿管后尿控恢复的相关术前因素分析 见表1。

表1 两组患者拔除导尿管后尿控恢复的相关术前因素分析
由表1可见,拔除导尿管后,单因素分析显示患者年龄和是否术前盆底肌训练是尿控恢复的相关术前因素;多因素分析显示是否术前盆底肌训练是尿控恢复的独立术前因素。
2.2 两组患者术后3个月尿控恢复的相关术前因素分析 见表2。
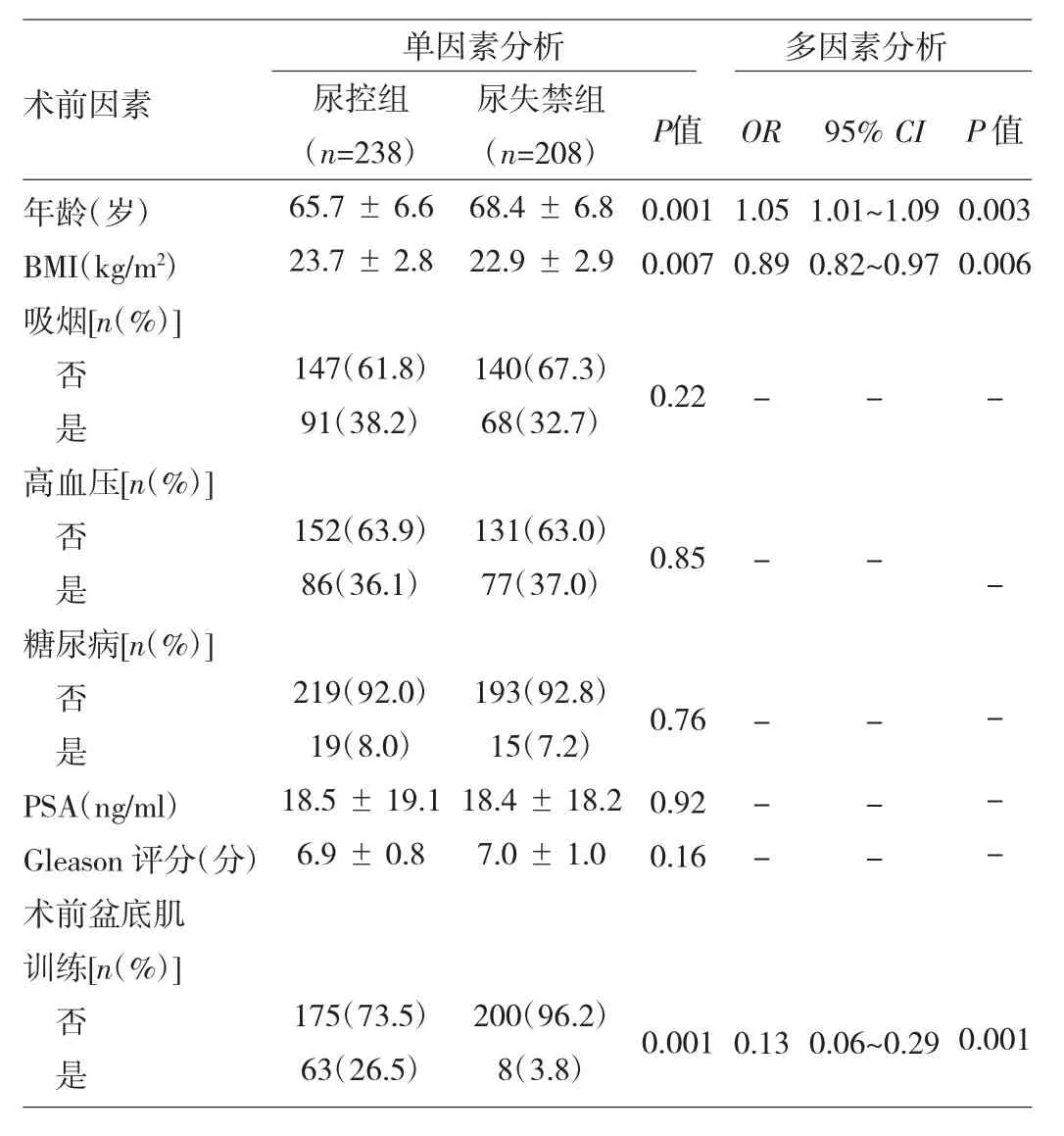
表2 两组患者术后3个月尿控恢复的相关术前因素分析
由表2可见,术后3个月,单因素分析显示患者年龄、BMI、是否术前盆底肌训练是尿控恢复的相关术前因素;多因素分析显示患者年龄、BMI、是否术前盆底肌训练是尿控恢复的独立术前因素。
3 讨论
前列腺癌的发病率逐年升高,已成为最常见的泌尿系统肿瘤之一,RP是治疗早期局限性前列腺癌的首选方法。而RP术后尿道内括约肌被破坏,外括约肌功能也受到一定程度的影响,患者均会出现不同程度的尿失禁,严重影响生活质量[1]。术后尿控功能主要取决于外括约肌收缩张力和膀胱内压之间的平衡,在膀胱顺应性正常时,膀胱的尿量在一定的范围内,其内压无明显变化,不至于发生尿失禁;当膀胱内压高于尿道阻力时,便出现尿失禁。本研究拔除导尿管后患者尿控率仅为1.3%,原因可能为患者术中均未保留神经血管束。而在术后3个月和6个月,患者尿控率分别达到53.4%、92.2%,高于既往研究[3-4],这可能与患者术后均行盆底肌训练有关。对于RP术后尿控,有的研究定义为不使用尿垫、没有漏尿的完全控制,有的定义为不使用尿垫但少许漏尿,还有的定义为每天使用0~1块预防性尿垫[5]。这可能是造成各研究尿控率相差较大的一个重要因素。
对于RP术后尿失禁相关术前因素的分析有助于术者与患者及其家属之间的沟通,并对下一步的临床决策有所帮助。既往文献已对一系列术前相关因素进行研究,包括患者年龄、BMI、前列腺体积、既往前列腺手术史及下尿路症状等,但研究结果并不一致,并研究西方患者较多[3,6-7]。本研究针对中国前列腺癌患者,结果提示患者年龄、BMI和是否术前盆底肌训练是影响RP术后3个月尿控的独立因素。
目前有多项研究表明患者年龄与术后尿失禁发生率呈正相关。Mandel等[4]发现随着年龄的增长,RP术后尿失禁发生率逐渐升高;Campodonico等[6]报道患者年龄<65岁相对于年长患者RP术后恢复尿控更快;相反,Kumar等[8]却认为高龄并不是尿控恢复的一个危险因素。本研究发现患者年龄确实是影响术后早期尿控恢复的独立因素。
肥胖患者盆底肌肉及膀胱受到的压力较大,其血供及神经支配也受到影响,因此肥胖男性尿失禁的可能性较大[9]。既往研究也发现肥胖与RP术后尿失禁的发生率有关。Anast等[10]报道BMI高的患者RP术后尿控恢复相对较差,但对生活质量无明显影响。同样van Roermund等[11]报道了252例开放性RP术后患者中,肥胖患者尿控恢复明显较慢。但本研究却提示BMI越高,RP术后3个月尿控恢复越差,这与Freedland等[12]报道的结果相符。因此,BMI与RP术后尿控恢复的关系仍需进一步研究。
盆底肌训练作为RP术后尿失禁的主要保守治疗手段已得到公认,但是术前盆底肌训练是否能降低术后尿失禁发生率、帮助尿控恢复目前仍有争议。理论上如能术前行盆底肌训练,患者便能尽快掌握盆底肌训炼的动作要领,并尽快转为行为治疗,利于尿控恢复。多数研究结果也支持术前盆底肌训练的这一作用,但也有研究认为术前盆底肌训练没有意义[13-15]。最近一项Meta分析指出,术前盆底肌训练与术后尿控恢复并无联系[16]。但该Meta分析纳入研究的数量较少,异质性较大,因此结论需谨慎对待。本研究显示,无论是拔除导尿管后还是术后3个月的尿控恢复,术前盆底肌训练均是尿控恢复的有利因素,能降低患者RP术后尿失禁的发生率。
综上所述,本研究结果显示患者年龄、BMI、是否术前盆底肌训练是RP术后早期尿控恢复的独立术前因素,这有助于临床医师术前给予患者关于术后尿控恢复适当的期望值和相关的建议。
[1] Punnen S,Cowan J E,Chan J M,et al.Long-term Health-related Quality of Life After Primary Treatment for Localized Prostate Cancer:Results from the CaPSURE Registry[J].Eur Urol,2014,68 (4):600-608.
[2] Touijer K.Urinary continence after radical prostatectomy:"beauty is in the eye ofthe beholder"[J].Eur Urol,2007,51(4):879-880.
[3] Matsushita K,Kent M T,Vickers A J,et al.Preoperative predictive modelof recovery of urinary continence after radicalprostatectomy[J].BJU Int,2015,116(4):577-583.
[4] MandelP,Graefen M,MichlU,et al.The effect ofage on functionaloutcomes after radicalprostatectomy[J].UrolOncol,2015,33(5): 11-18.
[5] Thuroff J W,Abrams P,Andersson K E,et al.EAU guidelines on urinary incontinence[J].Eur Urol,2011,59(3):387-400.
[6] Campodonico F,Manuputty E E,Campora S,et al.Age is predictive of immediate postoperative urinary continence after radical retropubic prostatectomy[J].UrolInt,2014,92(3):276-281.
[7] Barnoiu O S,Baron Lopez F,Garcia Galisteo E,et al.Comprehensive prediction model of urinary incontinence one year following robot-assisted radical prostatectomy[J].Urol Int,2013,90(1): 31-35.
[8] Kumar A,SamavediS,Bates AS,et al.Age stratified comparative analysis of perioperative,functional and oncologic outcomes in patients after robot assisted radicalprostatectomy--Apropensity score matched study[J].Eur J Surg Oncol,2015,41(7):837-843.
[9] Khullar V,Sexton C C,Thompson C L,et al.The relationship between BMI and urinary incontinence subgroups:results from Epi-LUTS[J].NeurourolUrodyn,2014,33(4):392-399.
[10] Anast J W,Sadetsky N,Pasta D J,et al.The impact of obesity on health related quality of life before and after radicalprostatectomy(data from CaPSURE)[J].J Urol,2005,173(4):1132-1138.
[11] van Roermund J G,van Basten J P,Kiemeney L A,et al.Impact ofobesity on surgicaloutcomes following open radicalprostatectomy[J].UrolInt,2009,82(3):256-261.
[12] Freedland S J,Haffner M C,Landis P K,et al.Obesity does not adversely affect health-related quality-of-life outcomes after anatomic retropubic radicalprostatectomy[J].Urology,2005,65 (6):1131-1136.
[13] Centemero A,RigattiL,Giraudo D,et al.Preoperative pelvic floor muscle exercise for early continence after radical prostatectomy:a randomised controlled study[J].Eur Urol,2010,57(6): 1039-1043.
[14] Geraerts I,Van PoppelH,Devoogdt N,et al.Influence of preoperative and postoperative pelvic floor muscle training(PFMT) compared with postoperative PFMTon urinary incontinence after radicalprostatectomy:a randomized controlled trial[J].Eur Urol, 2013,64(5):766-772.
[15] Patel M I,Yao J,Hirschhorn A D,et al.Preoperative pelvic floor physiotherapy improvescontinence after radical retropubic prostatectomy[J].Int J Urol,2013,20(10):986-992.
[16] Wang W,Huang Q M,Liu F P,et al.Effectiveness of preoperative pelvic floor muscle training for urinary incontinence after radical prostatectomy:a meta-analysis[J].BMC Urol,2014,14(1):1-8.
Preoperative factors related to early urinary continence recovery after radical prostatectomy
YANG Wanglei,MAO Qiqi.Department of Urology,the First Affiliated Hospital of Zhejiang University School of Medicine,Hangzhou 310003,China
Objective To identify the preoperative risk factors associated with urinary incontinence (UI)after radical prostatectomy(RP). Methods A total of 446 patients treated with non-nerve-sparing RP were included in the study.UI was evaluated after catheter removal,and at 1,2,3 and 6 month after surgery.Univariate and multivariate logistic regression analyses were applied to examine the preoperative factors related to urinary continence,including age,body mass index(BMI), co-morbidities,preoperative prostate-specific antigen (PSA)level,Gleason score,and preoperative pelvic floor muscle exercise (PFME)after catheter removal and at 3 months after surgery.Results The continence rate was 1.3%,2.5%,20.0%,53.4%,92.2% and 98.7%after catheter removaland at 1,2,3 and 6 months,respectively.Preoperative PFME was the only independent protective factor for immediate continence after catheter removal.Age was a risk factor for delayed continence at 3 month following surgery, while BMI and preoperative PFME were the protective factors for postoperative UI. Conclusion Our results support that age,BMI and preoperative PFME are predictive factors forearly incontinence afterradicalprostatectomy.
Prostatectomy Urinary incontinence Risk factor
2015-09-17)
(本文编辑:李媚)
310003 杭州,浙江大学医学院附属第一医院泌尿外科(阳王磊系进修医师,现在安徽省宁国市人民医院泌尿外科工作)
毛祺琦,E-mail:uromao@126.com
