后Pilon骨折影像形态学研究
2016-12-15王驭恺王建伟罗从风姚凌
王驭恺 王建伟 罗从风 姚凌
·临床研究·
后Pilon骨折影像形态学研究
王驭恺 王建伟 罗从风 姚凌
目的 探讨后Pilon骨折在CT三维重建图像上的形态学表现。方法 将踝关节X线上“双廓征”与“台阶征”作为确诊后Pilon骨折的标准。在CT横断面图像上,分别测量后外侧与后内侧骨块骨折线与双踝连线的夹角(α、β角)、骨折块前后径与胫骨远端前后径比值、骨折块面积与胫骨远端总面积比值;在CT矢状面图像上,测量骨折块最大高度及骨折线与胫骨解剖轴的夹角(γ、θ角)。结果 36例后Pilon骨折中有28例发生距骨脱位或半脱位,26例骨折线累及内踝。在影像归档和通信系统(PACS)上完成测量,α、β角正负不同,表明骨折线方向不同。后外侧、后内侧骨折块前后径与胫骨远端前后径比值存在统计学差异(P<0.05),分别为29.8%±4.6%和24.3%±5.2%;后外侧、后内侧骨折块面积与胫骨远端总面积比值无统计学差异(P=0.65);后外侧、后内侧骨折块最大高度分别为(24.6±6.2)mm与(21.9±8.4)mm,两者有统计学差异(P<0.01);后内侧骨块骨折线相对于后外侧骨块骨折线更加垂直水平面 (P<0.05)。结论 符合X线诊断标准的后Pilon骨折发生距骨脱位概率较高。后Pilon后内侧、后外侧骨折块在骨折线方向、前后径与胫骨远端前后径比值及最大高度方面存在一定差异。
后Pilon骨折;组织形态学;踝关节骨折
目前临床上对累及后踝的胫骨远端关节内骨折诊断和治疗尚存在争议[1-7]。Hansen[8]早于2000年就将此特殊类型的骨折定义成后Pilon骨折,描述为“严重的三踝骨折,后踝骨折主要分为深、浅2块”。Weber[1]提出这类骨折形态的特别之处为具有不同于三踝骨折中Volkman骨折块的后内侧骨折块。Amorosa等[4]进一步总结后Pilon骨折的特点,认为其受伤能量介于低能量旋转暴力与高能量垂直暴力之间,损伤机制无法用Lauge-Hansen分型解释,骨折块向近端移位形成台阶,可伴有距骨半脱位。Haraguchi等[3]研究后踝骨折的病理解剖特点,发现Ⅱ型后踝骨折(即后踝骨折的骨折线位于冠状面,可延伸至内踝前丘)类似于后Pilon骨折的描述。近年来,后Pilon临床研究为了明确定义,都采用正位X线片上“双廓征”与侧X线片上“台阶征”作为诊断后Pilon的标准[1,6,9]。因此,无论是损伤机制还是骨折形态描述,后Pilon骨折与传统三踝骨折、Pilon骨折均存在差异。
目前临床上后Pilon骨折的治疗方法尚缺乏统一意见,易被错误地当作三踝骨折来处理[10-12]。根据后踝骨折的治疗经验,临床医师通常依据后踝骨折块大小决定是否采取固定术及是采用螺钉固定还是支撑钢板固定[3,13]。现有的后踝骨折CT形态学研究及其分型有助于术前计划制定,而后Pilon骨折形态学研究报道相对较少,这可能成为后Pilon骨折治疗策略发展的掣肘。本研究的目的是分析后Pilon骨折形态,以期为手术入路与内固定方式选择提供参考。
1 资料与方法
1.1 临床资料
收集上海交通大学附属第六人民医院2009年1月至 2012年1月收治的胫骨远端骨折病例。排除标准:术前踝关节正侧位X线检查或CT平扫和重建资料不全;年龄小于18岁;踝关节有先天性畸形;有踝关节周围相关手术史。将同时具备踝关节正位X线片上“双廓征”与侧位X线片上“台阶征”作为诊断后Pilon骨折及入组标准[1,6,9]。符合以上要求且资料完整的后Pilon骨折共计36例(图1),其中男11例,女25例;平均年龄51.8岁;患侧为左侧15例,右侧21例。
1.2 测量方法
由2位医师使用影像归档和通信系统(PACS)工作站对所有病例进行测量,取平均值。本次所采用的测量方法依据Haraguchi等[3]、Yao等[13]和谢诗涓[14]的报道,主要包括以下指标。①横断面成角为后外侧、后内侧骨折块与双踝连线的夹角,分别记为α、β角。根据主要骨折线方向定义角度正负,骨折线从外踝切迹向后内侧方向,角度定义为正,骨折线从后侧走向内侧,角度定义为负。②骨折块前后径比(FLR)为后Pilon骨折块前后径与胫骨远端前后径的比值。作双踝连线的平行线,分别经过胫骨远端前唇与后唇,两线之间的距离即为胫骨远端前后径;同法,后Pilon骨折块前后缘分别作平行线,两线之间的距离为骨折块前后径。后外侧、后内侧骨折块前后径与胫骨远端前后径比值分别为FLR1、FLR2。③骨折块面积比(FAR)为后Pilon骨折块面积与胫骨远端面积的比值。后外侧、后内侧骨折块及2个骨折块面积之和与胫骨远端面积的比值分别为FAR1、FAR2、FAR3。④骨折块最大高度(FH)为经过后Pilon骨折块尖端最高点、交于胫骨远端关节面且平行于胫骨解剖轴的线段长度。后外侧与后内侧FH分别记为FH1、FH2。⑤矢状面成角为后外侧、后内侧骨块主要骨折线与胫骨解剖轴的夹角,分别记作γ、θ角。根据主要骨折线方向定义角度正负,从骨折近端起始骨折线朝向距骨前方,角度定义为正,骨折线朝向距骨后方,角度定义为负。上述α角、β角、FLR 和FAR是选取CT横断面图像上胫骨远端横径最大所在平面进行测量,而FH和γ角、θ角选取CT矢状面图像进行测量(图2)。
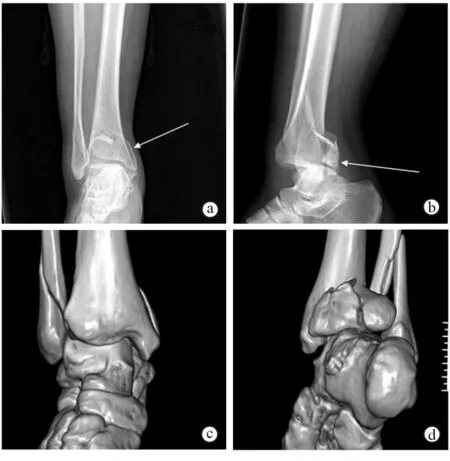
图1 后Pilon骨折术前踝关节正侧位X线片及CT三维重建 a、b. 术前踝关节正侧位X线片可见内踝附近“双廓征”和后踝附近“台阶征”,分别用箭头表示 c、d. 典型的后Pilon骨折CT三维重建像图像,可见后外侧与后内侧骨折块,骨折线位于冠状面与矢状面,另伴有外踝骨折
1.3 统计学方法
采用SPSS 19.0软件统计分析所有数据。采用非参数K-S检验所有数值变量是否服从正态分布。后外侧与后内侧骨折块的数据采用配对样本t检验及单因素方差分析。FLR与FAR、α角与γ角、β角与θ角采用Pearson相关性分析。P<0.05为差异具有统计学意义。
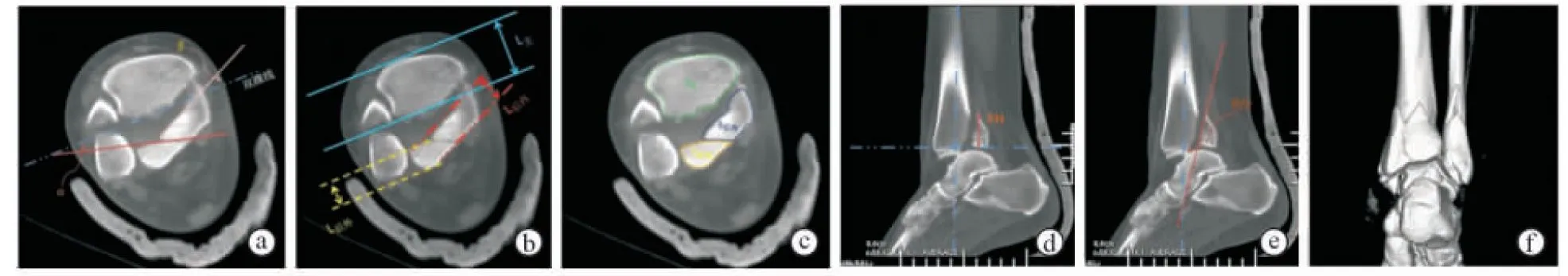
图2 CT横断面与矢状面图像上后Pilon骨折形态学测量指标 a. 横断面成角 b. FLR,其中FLR1=L后外/(L主+L后外)*100%,FLR2= L后内/(L主+L后内)*100% c. FAR,其中FAR1=S后外/(S主+S后外+S后内)*100%,FAR2= S后内/(S主+S后外+S后内)*100%,FAR3=FAR1+FAR2 d. FH,其中FH1为后外侧骨折块矢状面最高点与胫骨远端关节面的距离, FH2为后内侧骨折块矢状面最高点与胫骨远端关节面的距离 e. 矢状面成角 f. 同一病例的CT三维重建图像,距骨向后半脱位
2 结果
2.1 一般情况
本研究中车祸伤导致后Pilon骨折仅有10例(27.8%),其余皆是以跌落及扭伤为主诉的低能量暴力。按照AO/OTA分型,44-B3型26例,44-C2型10例。发生距骨半脱位或脱位者达到28例(77.8%)。所有病例胫骨远端关节面骨折块均至少分成后外侧与后内侧两大部分,且均伴有外踝骨折。后内侧骨块主要骨折线累及内踝26例(72.2%),存在距骨脱位或半脱位28例(77.8%)。
2.2 后Pilon主要骨折块之间的测量参数比较
经过非参数K-S检验验证,所测量α角、β角、FLR、FAR、FH、γ角、θ角均符合正态分布。后外侧骨折块α角与后内侧骨折块β角存在显著性差异(P<0.01),分别为17.6°±9.1°和-14.9°±9.3°,且α、β角的正负不同表明骨块主要骨折线走行不同,即横断面上后外侧骨块骨折线从腓骨切迹走向后方,而后内侧骨块骨折线方向相反。FLR1与FLR2存在统计学差异(P<0.01),分别为29.8%±4.6%和24.3%±5.2%。而FAR1与FAR2无统计学差异(P=0.65),分别为15.8%±3.2%和15.4%±3.8%,FAR3为32.3%±4.3%。经Pearson相关性分析发现,无论是后外侧骨折块还是后内侧骨折块,FLR与FAR均不显著相关。后外侧FH显著大于后内侧(P=0.006),分别为(24.6±6.2)mm和(21.9±8.4)mm。此外,后外侧与后内侧骨折块γ、θ角也存在显著性差异(P=0.001),分别为14.5°±16.1°和11.2°±13.0°,后内侧骨块骨折线相对于后外侧骨块骨折线更加垂直水平面(图3)。
2.3 分组比较
根据CT横断面图像上后内侧骨块骨折线是否累及内踝分成累及组(26例)组和未累及组(10例)。两组无论是α角、β角、γ角、θ角,还是FLR、FAR、FH,变量方差均具有齐性,但未见统计学差异(P>0.05)。
根据是否存在距骨脱位或半脱位分成脱位组(28例)和未脱位组(8例)。同样,两组变量方差均具有齐性,除FLR1和β角外,其余变量未见显著性差异。脱位组FLR1小于未脱位组(P=0.01),分为为28.5%±4.1%和34.2%±3.4%;脱位组β角为-16.6°±9.7°,未脱位组为-8.8°±3.9°(P=0.035),虽然两者总体方向相同,但角度大小存在差异。
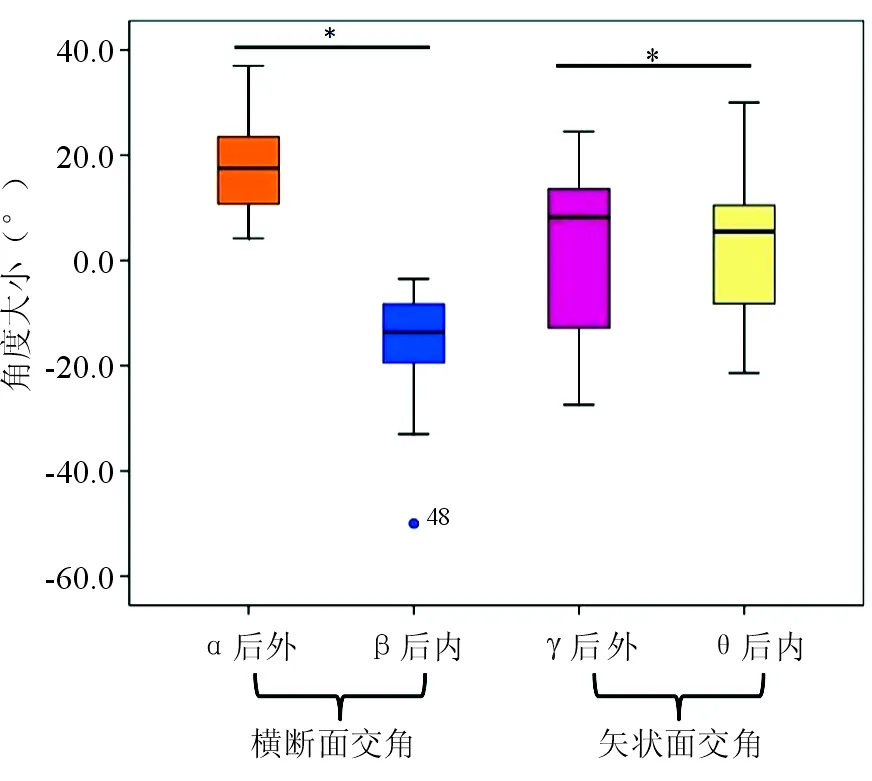
图3 横断面与矢状面成角箱式图
3 讨论
临床上后Pilon骨折日益受到重视,但无论是损伤机制还是骨折形态,仍未明确,从而影响治疗方案的确定[10-12,15]。后Pilon骨折损伤能量介于低能量旋转暴力与高能量垂直暴力之间,但目前对于哪种暴力起主导因素存在分歧,甚至有学者提出将受伤时足的位置结合受伤暴力方向作为后Pilon骨折的损伤机制[1,4-5,8]。此外,虽然后Pilon骨折主要骨折线位于冠状面已达成共识,但仍缺乏骨折块大小、位置及FH相关研究。
目前有许多研究借鉴后踝骨折的研究方法尝试对后Pilon骨折进行分型,包括根据内踝骨折累及范围分型[5]、根据横断面上后踝骨折线形态分型[6,10]等。然而,缺乏统一的诊断标准和专门针对后Pilon骨折的形态学研究是造成目前难以用理想分型来充分描述后Pilon骨折的可能原因。通过文献回顾,我们认为X线诊断结合CT分析是研究后Pilon骨折的可行方法。典型的后Pilon骨折可于正侧位X线片上观察到胫骨远端内侧缘典型的“双廓征”和关节内骨折“台阶征”[1,6,9]。由于后Pilon骨折主要骨折线分布于冠状面,容易低估侧位X线片上的骨折块大小,所以经由X线检查确诊后结合CT三维重建图像可以进一步充分评估后Pilon骨折形态。
本研究发现,符合X线诊断标准的后Pilon骨折均存在胫骨远端后外侧与后内侧骨折块,因此除了典型的冠状面骨折线外,后外侧与后内侧骨折块之间存在必然的矢状面骨折线。不同于谢诗涓等[14]提出的后Pilon骨折多种亚型,本研究入组的后Pilon骨折不存在仅有单独Volkman骨折块的类型。采用X线片上“双廓征”与“台阶征”的诊断标准可能使得诊断的特异性增高,与Haraguchi等[3]描述的Ⅱ型后踝骨折更为类似。CT横断面图像上后外侧与后内侧骨块骨折线方向明显不同,后外侧骨块骨折线以从腓骨切迹走向胫骨远端后方多见,而后内侧骨块骨折线从胫骨远端后方走向内踝方向居多。虽然FAR1与FAR2无显著性差异,但FLR1稍大于FLR2。CT矢状面图像上后内侧骨块主要骨折线更垂直于水平面,后外侧FH稍大于后内侧。
Pilon骨折FAR可达30.3%,踝关节骨折仅为13.7%,而后Pilon骨折FAR3更接近于Pilon骨折,为32.3%[13-14]。将后Pilon骨折后外侧及后内侧骨折块单独作为变量考虑,FAR1和FAR2分别为15.8%和15.4%,更接近于踝关节骨折。Pilon骨折FH可达35 mm,而在后Pilon骨折中,无论是后外侧骨折块还是后内侧骨折块,其FH均更接近于踝关节Volkman骨折(19.3 mm)。由此进一步证明,后Pilon骨折在形态学上也是介于典型的踝关节骨折与Pilon骨折之间[1]。
所有病例中有28例发生距骨脱位或半脱位,发生率达77.8%,与Forberger 等[16]回顾性研究后踝骨折所报道的73%接近。因此,本研究根据是否有脱位将病例分成两组,比较骨折形态学差异,发现脱位组FLR1更大,且两组CT横断面图像上后内侧骨块骨折线方向存在差异,脱位组CT横断面图像上后内侧骨块骨折线走向更偏向内踝方向,间接提示距骨向后、向内移位的可能。此外,有26例患者后内侧骨块骨折线累及内踝,类似于过去对后踝骨折累及内踝后丘的描述[3,5]。Wang等[5]推测,大多数情况下,后内侧骨折块与内踝骨折分离,可能由足跖屈位时受到复合的旋转和垂直暴力造成,能量相对较低;后内侧骨折块与内踝相连的后 Pilon骨折可能由足旋前位时受到外旋和垂直暴力所致,能量较高。这提示术者在处理后Pilon骨折时需注意内踝骨折线情况,避免轻视高能量骨折。
目前后Pilon骨折手术入路仍以为治疗后踝骨折设计的后外侧入路居多,另有后内侧入路和后内侧与后外侧联合入路[6,9-12,15]。本研究显示,符合X线诊断标准的后Pilon骨折必然会出现后外侧及后内侧两大主要骨折块。虽然采用俯卧位的后外侧入路时可在经拇长屈肌腱与腓骨长短肌间隙直视下复位固定后外侧骨折块,但对后内侧骨折块只能间接背屈踝关节复位,难以直接操作确保解剖复位。因此,对于存在后外侧与后内侧骨折块的后Pilon骨折,推荐采用后内侧与后外侧联合入路或后内侧经踝管入路进行复位固定[5,9],尤其是后内侧骨块骨折线累及内踝(后丘)时,后内侧经踝管入路在暴露上更具优势,即切开腱鞘后对胫骨后肌腱进行半脱位,处理后内侧骨折块,肌腱回纳进踝管,再固定内踝后丘骨折块。此外,后Pilon骨折形态学分析对于内固定方式选择也有指导意义。鉴于后Pilon骨折合并距骨半脱位的发生率很高,用于后踝骨折的拉力螺钉不适合固定后Pilon骨折块,因为单纯依靠螺钉难以有效对抗轴向剪切力,术后可能需要额外的制动以避免复位后移位。因此,需从后侧采用坚强的支撑钢板固定,鼓励早期康复锻炼[10-12]。
综上所述,符合X线诊断标准的后Pilon骨折具有典型的后外侧与后内侧主要骨折块。CT横断面图像上,后外侧与后内侧骨块骨折线走行方向不同,但矢状面图像上骨折线都与关节面近似垂直。FLR1与FLR2存在显著性差异,FLR1稍大,但FAR1与FAR2无显著性差异。后Pilon骨折发生距骨半脱位或全脱位的概率较高,提示其损伤能量大小接近于Pilon骨折。临床上后Pilon骨折一般需要进行内固定,本研究的结果对于手术入路及内固定方式选择具有参考意义。
[ 1 ] Weber M. Trimalleolar fractures with impaction of the posteromedial tibial plafond: implications for talar stability[J]. Foot Ankle Int, 2004, 25(10):716-727.
[ 2 ] Topliss CJ, Jackson M, Atkins RM. Anatomy of pilon fractures of the distal tibia[J]. J Bone Joint Surg Br, 2005, 87(5):692-697.
[ 3 ] Haraguchi N, Haruyama H, Toga H, et al. Pathoanatomy of posterior malleolar fractures of the ankle[J]. J Bone Joint Surg Am, 2006, 88(5):1085-1092.
[ 4 ] Amorosa LF, Brown GD, Greisberg J. A surgical approach to posterior pilon fractures[J]. J Orthop Trauma, 2010, 24(3):188-193.
[ 5 ] Wang L, Shi ZM, Zhang CQ, et al. Trimalleolar fracture with involvement of the entire posterior plafond[J]. Foot Ankle Int, 2011, 32(8):774-781.
[ 6 ] Klammer G, Kadakia AR, Joos DA, et al. Posterior pilon fractures: a retrospective case series and proposed classification system[J]. Foot Ankle Int, 2013, 34(2):189-199.
[ 7 ] Chen DW, Li B, Aubeeluck A, et al. Open reduction and internal fixation of posterior pilon fractures with buttress plate[J]. Acta Ortop Bras, 2014, 22(1):48-53.
[ 8 ] Hansen S. Functional Reconstruction of the Foot and Ankle[M]. 1st ed. Philadelphia: Lippincott Williams & Wilkins, 2000:135-175.
[ 9 ] Switaj PJ, Weatherford B, Fuchs D, et al. Evaluation of posterior malleolar fractures and the posterior pilon variant in operatively treated ankle fractures[J]. Foot Ankle Int, 2014, 35(9):886-895.
[10] 俞光荣,陈大伟,赵宏谋,等. 支撑钢板固定后侧pilon骨折的疗效分析[J]. 中华创伤杂志, 2013, 29(3):243-248.
[11] 赵荣财,邵林. 后Pilon骨折的诊断与治疗进展[J]. 创伤外科杂志, 2015, 17(4):373-376.
[12] 陈立,马昕,王旭,等. 后Pilon骨折[J]. 国际骨科学杂志, 2014, 35(3):151-152.
[13] Yao L, Zhang W, Yang G, et al. Morphologic characteristics of the posterior malleolus fragment: a 3-D computer tomography based study[J]. Arch Orthop Trauma Surg, 2014, 134(3):389-394.
[14] 谢诗涓,金丹,余斌,等. 后侧pilon骨折与后踝骨折的影像形态学比较研究[J]. 中华骨与关节外科杂志, 2015, 8(6):517-522.
[15] 张健,蒋协远,王满宜,等. 后外侧入路在Pilon骨折治疗中的应用[J]. 中国骨伤, 2013, 26(1):59-63.
[16] Forberger J, Sabandal PV, Dietrich M, et al. Posterolateral approach to the displaced posterior malleolus: functional outcome and local morbidity[J]. Foot Ankle Int, 2009, 30(4):309-314.
(收稿:2016-08-05; 修回:2016-08-21)
(本文编辑:万文)
Morphological characteristics of posterior Pilon fractures: a CT based study
WANG Yu-kai, WANG Jian-wei, LUO Cong-feng, Yao Ling.
Department of Orthopaedics, the Sixth People’s Hospital Affiliated to Shanghai Jiaotong University, Shanghai 200233, China
WANGJian-weiE-mail:kelvennwang6h@163.com
Objective To explore the morphological characteristics of posterior Pilon fractures based on CT. Methods The cases diagnosed as posterior Pilon fractures, which were included in this retrospective study, were based on the “double contour sign” and “Step-off sign” shown on X-rays. On the transverse CT view, the cross angle α between the posterolateral fragments and the bimalleolar line and the angle β between the posteromedial fragments and the bimalleolar line, fragment length ratio (FLR) of the anteroposterior length of either posterior fragment to that of the anterior plafond, and fragment area ratio (FAR) of the area of either posterior fragment to that of the anterior plafond were measured. On the sagittal CT view, the cross angle γ and θ between the fracture lines and the tibial axis, and the maximal fragment heights (FH) of the posterior fragments were measured in the picture archiving and communication system. Results Based on the diagnosis of posterior Pilon fractures, 36 cases were brought into this study. Both posterolateral and posteromedial fragments were found in these cases, among which 28 had talar subluxation or dislocation, and 26 had fracture lines extending to the medial mallelous. The FLR of posterolateral and posteromedial fragments were 29.8%±4.6% and 24.3%±5.2%, respectively; FH of them were 24.6±6.2 mm and 21.9±8.4 mm, respectively. Both parameters were found significantly different between the posterolateral and posteromedial fragments. But no significant difference was observed in the fragment area ratio between the two fragments. There were significant differences between angle α and β as well as between angle γ and θ (P<0.01). The statistics indicated that the direction of major fracture lines of posteromedial and posterolateral on the axial plane was different, and the sagittal fracture lines of the posteromedial fragments were more vertical than that of the posterolateral fragments. Conclusion Posterior Pilon fractures diagnosed according to the X-ray criteria had a high rate of talar subluxation. The posterolateral and posteromedial fragments were different in the fragment length, height and fracture lines.
Posterior pilon fractures; Morphology; Ankle fractures
200233, 上海交通大学附属第六人民医院骨科
王建伟 E-mail: kelvennwang6h@163.com
10.3969/j.issn.1673-7083.2016.06.013
