乳腺癌子宫转移1例报道
2016-12-07李丹姚嫱
李丹姚嫱
1 临床资料
患者,女,59岁。因“颈部淋巴结转移癌3个月”于2015年7月29日就诊我院。患者2015年4月发现左颈部淋巴结肿大,于外院行颈部淋巴结切除术,术后病理显示:淋巴结转移性腺癌,癌细胞呈巢状或条索状浸润,可见腺管样排列,细胞大小较一致,细胞质丰富,细胞核明显,病理性核分裂可见(图 1);免疫组化:CK(+)、EMA(+)、CAM5.2(+)、CK7(+)。术后患者出现排尿困难,盆腔 MRI检查显示:子宫占位,左侧附件区囊性病变。肿瘤标志物显示:HE4 857.9 pmol/L,CA125 57.89 U/ml。PET-CT 检查显示:子宫底及子宫体肿物,可见放射性浓聚,考虑肿物为恶性;左乳外上象限多发小结节,未见放射性浓聚;左附件区混杂密度灶,无明显放射性浓聚。2015年6月21日行全子宫+双附件+膀胱肿物切除术。术毕剖视标本见子宫前壁宫底处有一直径约8 cm质硬包块,剖面失去漩涡状结构,局部似鱼肉样,肌层满布出血后形态,子宫内膜较薄。术后经多家医院病理会诊考虑为转移性低分化癌,但未明确病理性质,病理切片见子宫肌壁间、浆膜均有恶性肿瘤细胞浸润,形态与颈部淋巴结转移癌相同(图2);双附件、膀胱见广泛低分化癌细胞浸润;免疫组 化:CK8/18(+)、GCDFP-15(+)、Vimentin(-)、PR(-)、ER(-)、HER-2(-)、Calretinin(-)、Mam-moglobin(-)、WT-1(-)。查体发现患者颈部、腹股沟可触及多发肿大的淋巴结,质硬,边界清,活动尚可;左乳腺外上方可触及片状增厚,边界清,质韧,活动尚可。乳腺钼靶检查显示:左乳外上限不规则致密影,边界欠清。行左乳腺肿物穿刺活检术,病理显示:浸润性小叶癌,癌细胞散在呈线状排列,体积小,核分裂相少(图3)。免疫组化:PR(-)、HER-2(+)、ER(-)、P120(+)、GCDFP-15(+)(图 4)。最终确诊为乳腺浸润性小叶癌伴多处转移。
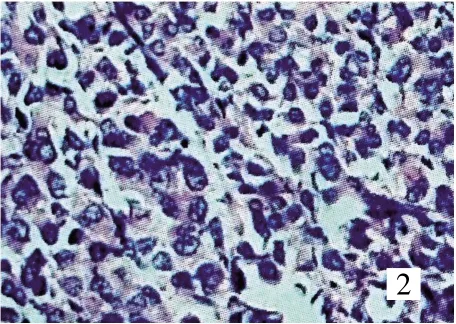
图2 子宫转移灶镜下表现(HE×200)
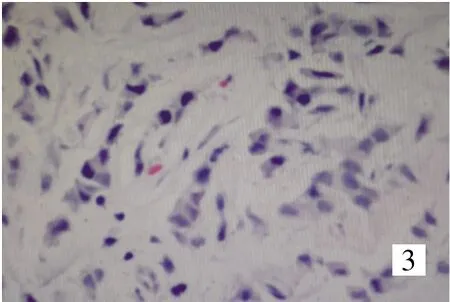
图3 乳腺浸润性小叶癌(HE×200)

图4 乳腺肿瘤细胞表达 GCDFP-15(SP×40)
2 讨论
乳腺癌的远处转移常见于肺、肝、骨、脑等,转移至生殖系统,特别是转移至子宫极为少见,仅占女性生殖道转移癌的10%以下[1]。其原因可能与子宫较小,远端血液循环量少,加之子宫内含丰富的纤维组织,均不利于恶性肿瘤传播有关[2]。目前,国内报道子宫转移的乳腺癌仅有数例,其中以乳腺浸润性小叶癌(ILC)为多,其症状隐匿,极易漏诊。因此需要熟悉ILC的临床特点及免疫组化检查结果,提高诊断率。
ILC在临床查体时多可触及乳腺肿块,好发于乳腺中央,具有多中心、多灶性特点。但有时不能触及肿物,只表现为乳腺片状增厚。X射线检查表现:典型肿块影,以不规则浸润性边缘肿块多见;其次为星芒状边缘肿块,结构扭曲征象,局灶性不对称致密征象,有时临床可扪及肿块,而X射线仅示局灶性不对称致密影,无肿块表现,易漏诊;不易定性钙化[3~5]。B超检查肿块型主要表现为形态不规则、边界不清的低回声肿块;非肿块型表现为结构紊乱,易漏诊[4]。病理特点:典型ILC镜下表现为癌细胞呈单个、散在、弥漫于乳腺小叶外的纤维间质中或呈单行线状排列,亦可围绕乳腺导管呈同心圆样靶环状排列;癌细胞体积小,大小一致,黏附性差,嗜酸性强。细胞核小,核分裂相少,细胞质少,分布于细胞边缘,内含小空泡;细胞间质透明或硬化[5~7]。
对于来源部位不明的恶性肿瘤,免疫组化检查常可提供重要线索,协助诊断。常见有关转移性乳腺癌的抗体有 GCDFP-15、Mammoglobin、HER-2、P120、E-cadherin 等。GCDFP-15是乳腺囊肿液中一种较大的组成蛋白,是公认的乳腺癌特异性指标。据报道[8]GCDFP-15的表达与倾向于转移的乳腺癌相关,尤其是生殖道转移。Mammoglobin具有乳腺组织特异性,可作为乳腺癌诊断、预后评估的标志物,其对于乳腺癌的特异度可达99.1%,但灵敏度较低,仅为45%~55%[9,10]。HER-2 是公认的与乳腺癌相关的原癌基因。HER-2过表达的乳腺癌发生远处转移的概率相对较高[11]。P120在乳腺癌中的表达与组织学类型显著相关,在ILC的异常表达明显高于浸润性导管癌(IDC)。E-cadherin表达阳性常提示肿瘤来源于乳腺导管。E-cadherin阴性、P120细胞质阳性是ILC的表达模式;而E-cadherin及P120细胞膜阳性则是 IDC 的表达模式[12]。
本病例免疫组化检查显示CK和EMA均阳性,提示肿瘤来源于上皮细胞;GCDFP-15阳性,提示乳腺来源的可能性大。经再次详细查体,发现左乳腺片状增厚区中心部质硬,果断行乳腺肿物穿刺取活检。最终依据组织学特点及 P120(+)和 HER-2(+),明确了 ILC 的诊断。其诊断的难点在于:ILC的体征不明显;影像学检查易漏诊;发生子宫转移极少见且以转移灶症状为主要表现。乳腺癌发生子宫转移预后较差,报道较少,需进一步研究探索最佳治疗方案。
[1]Mazur MT,Hsueh S,Gersell DJ.Metastases to the female genital tract:Analysis of 325 case[J].Cancer,1984,53(9):1978-1984.
[2]Pérez-Montiel D,Serrano-Olvera A,Salazar LC,et al.Adenocarcinoma metastatic to the uterine cervix:a case series[J].J Obstet Gynaecol Res,2012,38(3):541-549.
[3]李卫江,王莉,袁丹军,等.乳腺浸润性小叶癌的临床影像学表现[J].现代医药卫生,2011,27(15):2252-2253.
[4]张奇兵,杨明,张鹏,等.乳腺浸润性小叶癌临床病理特点[J].中国老年学杂志,2011,31(17):3246-3248.
[5]刘华.乳腺浸润性小叶癌患者的临床病理研究[J].当代医学,2013,19(22):13-14.
[6]于凤玲,刘艳娟.乳腺浸润性小叶癌临床病理分析[J].中国现代药物应用,2011,5(20):9-10.
[7]赵辉.乳腺浸润性小叶癌临床病理探析[J].亚太传统医药,2013,9(4):74-75.
[8]Bockstaele L,Boulenouar S,Van Den Steen G,et al.Evaluation of quantitative polymerase chain reaction markers for the detection of breast cancer cells in ovarian tissue stored for fertility preservation[J].Fertil Steril,2015,104(2):410-417.
[9]Al Joudi FS.Human mammaglobin in breast cancer:a brief review of its clinical utility[J].Indian J Med Res,2014,139(5):675-685.
[10]Wells JM,Ginter PS,Liu Y,et al.Evaluating the utility of trefoil factor 1 as a mammary-specific immunostain compared and in conjunction with GATA-3 and mammaglobin in the distinction between carcinomaofbreastand lung[J].Am JClinPathol,2015,144(3):444-451.
[11]李维权,宋茂民.HER-2、p53、Ki-67、Nm23、ER、PR 蛋白在乳腺癌中的表达及临床意义[J].标记免疫分析与临床,2011,18(1):18-22.
[12]金夏祥,诸炯,王爱忠,等.E-cadherin P120ctn在乳腺癌中的表达及意义[J].中国肿瘤临床,2013,40(3):144-147.
