腹腔镜内镜微创保胆术治疗胆囊息肉的meta分析
2016-12-01张蔚薛皓皓李雯黎耀东王莉
张蔚,薛皓皓,李雯,黎耀东,王莉
(西安医学院第一附属医院院办,西安 710077)
腹腔镜内镜微创保胆术治疗胆囊息肉的meta分析
张蔚,薛皓皓,李雯,黎耀东,王莉
(西安医学院第一附属医院院办,西安 710077)
目的探讨腹腔镜内镜微创保胆手术治疗胆囊息肉的临床疗效,为临床治疗提供科学依据。方法检索PubMed、CNKI等数据库中使用腹腔镜内镜微创保胆术治疗胆囊息肉患者的临床资料,对其诊断过程、结果、有无并发症等情况采取随机对照的方法进行meta分析。结果共纳入8篇文献,研究案例1 086例。meta分析结果表明,胆囊息肉患者使用腹腔镜内镜微创保胆手术相比较于腹腔镜胆囊切除术(LC)的手术时间更短、术中出血量更少、术后第1次排气时间更短、术后并发症的发生率更低、肠蠕动恢复时间更早,差异有统计学意义。结论腹腔镜内镜微创保胆取息术较LC痛苦轻、康复快、手术并发症少,对符合适应症的患者是一种安全、有效的术式。
腹腔镜内镜微创保胆术;腹腔镜胆囊切除术;胆囊息肉;meta分析
网络出版地址
胆囊息肉样病变(polypoid lesion of galibladder,PLG)是肝胆外科常见病、多发病之一。近年来腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)[1]广泛应用于PLG治疗中,但胆囊切除术可能造成的医源性胆道损伤及胆囊缺失引发的不良反应会给患者带来较大的痛苦,因此LC治疗PLG一直存在不同意见。胆囊功能越来越受到重视,其原本“可有可无”的角色已逐渐向“能保则保”的方向转变,因此腹腔镜内镜微创保胆息肉摘除术逐渐成为临床治疗PLG的新型手术方法,不仅操作空间大、术野暴露满意,而且术中可进行PLG病理诊断,并根据结果调整手术治疗方案,确定保留胆囊或进一步切除胆囊。本研究系统评价了腹腔镜内镜微创保胆息肉摘除术治疗PLG的临床疗效,为临床选择治疗方案提供了科学依据。
1 材料与方法
1.1研究对象
所有符合纳入标准的随机对照试验。
1.2纳入排除标准
1.2.1纳入标准:(1)患者术前均经B超检查明确胆囊息肉的大小、数目、部位且息肉直径0.6~1.5 cm;(2)不合并胆道疾病;(3)年龄<70岁;(4)腹腔无明显粘连;(5)无手术禁忌证。
1.2.2排除标准:(1)右上腹手术史;(2)术前检查高度怀疑胆囊癌或PLG恶化;(3)重度不典型增生的肿瘤性息肉;(4)瓷化胆囊;(5)胆囊息肉合并顽固性高血压、糖尿病、冠心病等严重并发症;(6)若术前高度怀疑息肉性质不良或胆囊无功能者,直接行胆囊切除术。
1.3检索策略
通过计算机检索PubMed、CNKI等数据库中使用腹腔镜内镜微创保胆术治疗胆囊息肉患者的临床资料,检索年限为2006年至2015年。检索词:胆囊息肉、腹腔镜胆囊切除术、内镜微创保胆术。
1.4资料提取
由2名独立的检索人员严格按照纳入和排除标准筛查文献、提取数据并交叉核对,确保数据一致,当两者意见不同时,通过讨论或咨询第三方意见解决,对无法获取的资料不予处理。摘录的内容包括:手术时间、术中出血量、术后第1次排气时间、术后并发症和肠蠕动恢复时间。
1.5统计学分析
使用RevMan 5.3统计软件将纳入的RCT文献进行meta分析。计数资料采用比值比OR或均数差MD作为有效性、安全性评价的统计量,各效应量均以95%置信区间(confidence interval,CI)表示。在合并数据进行meta分析前,对各组数据进行异质性检验,若研究结果不存在异质性(P>0.1或I2≤50%),采用固定效应模型分析;若存在异质性差异(P≤0.10且I2>50%),采用随机效应模型分析。P≤0.05,多个研究的合并效应量差异有统计学意义;P>0.05为差异无统计学意义。
2 结果
2.1纳入的一般情况
在PubMed、CNKI等数据库中共检索到相关文献97篇。按照纳入和排除标准进行筛选,8篇文献纳入meta分析研究[2⁃9],纳入患者1 086例,涉及实验组患者636例和对照组患者450例。纳入文献的基本信息见表1。

表1 纳入文献的基本信息表Tab.1 Basic characteristics of the included studies
2.2研究结果
2.2.1手术时间:6项研究比较了实验组与对照组的手术时间(图1),随机效应模型meta分析结果显示,差异有统计学意义[MD=-9.48,95%CI为(-13.06, -5.89)],实验组比对照组有更短的手术时间。
2.2.2术中出血量:8项研究比较了实验组与对照组的术中出血量(图2),各研究间存在异质性(P<0.000 01,I2=98%),采用随机效应模型。meta分析结果显示,差异有统计学意义[MD=-15.87,95%CI为(-21.09,-10.66)],菱形完全位于垂直线的左侧,实验组比对照组术中出血量更少。

图1 实验组和对照组手术时间的meta分析Fig.1 Meta analysis of test group and control group in operative time

图2 实验组和对照组术中出血量的meta分析Fig.2 Meta analysis of test group and control group in blood loss during operation
2.2.3术后第1次排气时间:3项研究比较了实验组与对照组的术后第1次排气时间(图3),随机效应模型meta分析结果显示,差异有统计学意义[MD= -4.12,95%CI为(-8.02,-0.22)],实验组比对照组术后第1次排气时间更短。
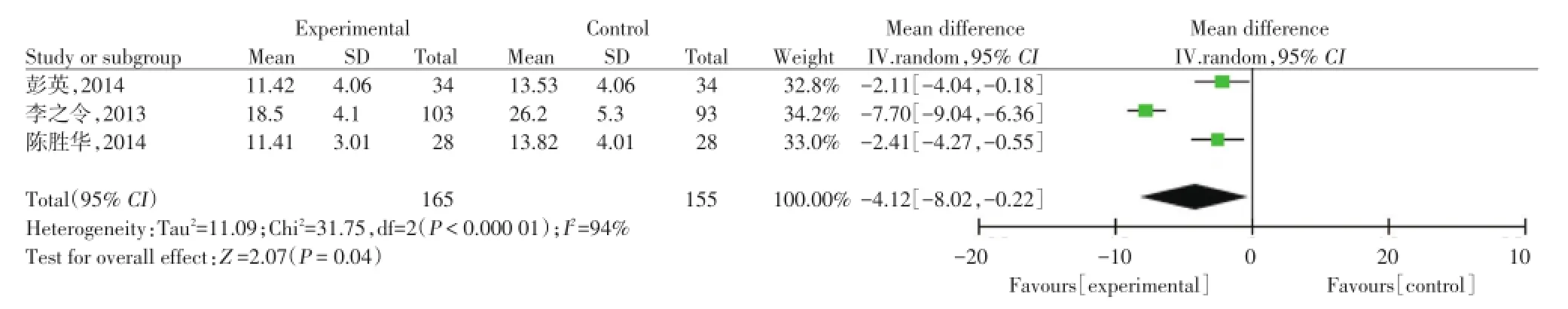
图3 实验组和对照组术后第1次排气时间的meta分析Fig.3 Meta analysis of test group and control group in the first postoperative exhaust time
2.2.4术后并发症发生率:4项研究比较了实验组与对照组的术后并发症发生率(图4),固定效应模型meta分析结果显示,差异有统计学意义[OR= 0.32,95%CI为(0.18,0.57),P<0.001]。
2.2.5肠蠕动恢复时间:2项研究比较了实验组与对照组的肠蠕动恢复时间,固定效应模型meta分析结果显示,差异有统计学意义[MD=-6.08,95%CI为(-7.02,-5.13),P<0.001]。
2.3发表偏倚
对纳入以腹腔镜内镜微创保胆术治疗胆囊息肉的术中出血量为结局指标的研究,以效应量的标准误作为纵坐标,以各研究的效应量MD的对数值作为横坐标绘制倒漏斗图,图形呈倒漏斗状,但分布不对称提示可能存在发表偏倚,见图5。
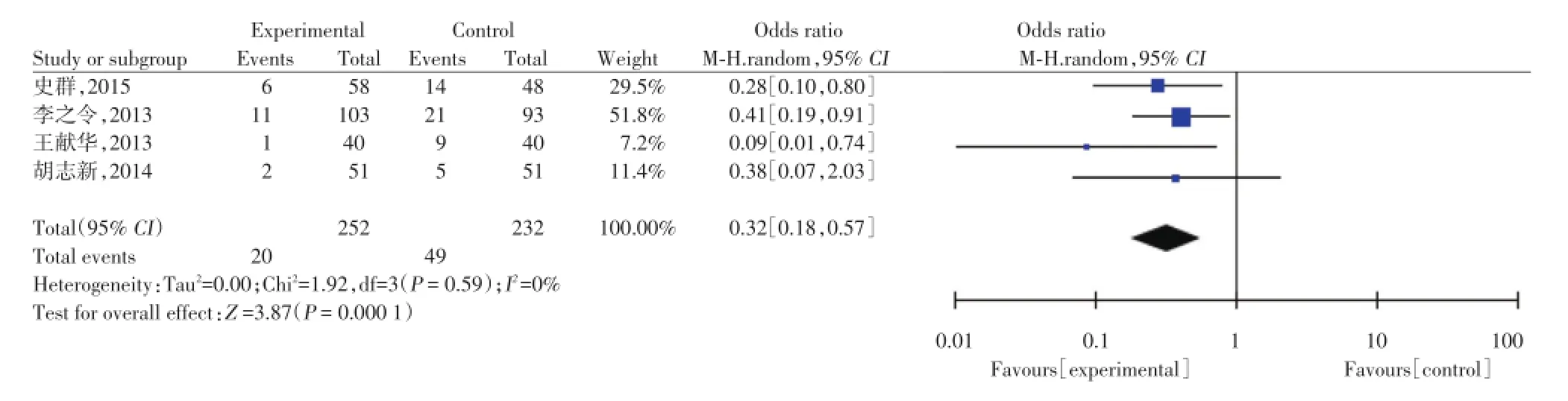
图4 实验组和对照组术后并发症的meta分析Fig.4 Meta analysis of test group and control group in postoperative complications
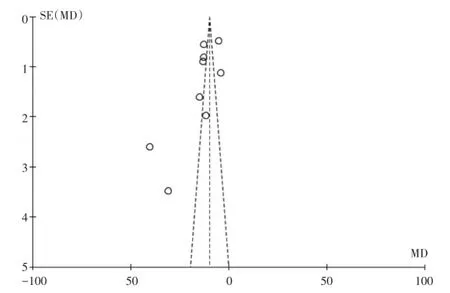
图5 实验组和对照组术中出血量的发表偏倚漏斗图Fig.5 Funnel plot of published bias of test group and control group in blood loss during operation
3 讨论
临床上所指的胆囊息肉,实际上是指PLG,多为良性,是否需要治疗或采用何种方法治疗一直是肝胆外科医生的研究问题之一,目前尚无统一的实践标准。PLG治疗的关键在于排除早期胆囊癌和癌前病变,以往观点认为对有高危因素的胆囊息肉患者,主张釆用手术治疗;对无高危因素的无症状病人,主张非手术治疗。由于大多数胆囊息肉为良性,不会发生癌变,故对于治疗方式的选择,尤其手术时机的把握,一直存在较大的争议。虽然胆囊切除后解除了胆囊息肉恶变的风险,较好和较为彻底地解决了胆囊疾病的问题[10],但随后随访大量病例发现胆囊切除后带来许多严重的并发症,如胆道损伤、消化不良、腹胀、腹泻、反流性胃炎、胆囊切除后综合征等和胆总管结石发病率升高,严重影响患者术后的生活质量,因此一些研究认为保持胆囊的相对完整性很重要。从本次meta分析结果可以看到保留胆囊后患者术后恢复情况、术后并发症的发生率明显小于LC患者。
在临床应用中应严格把握腹腔镜内镜微创保胆息肉摘除术的适应证[11],主要包括以下几点:PLG诊断明确,胆囊收缩功能佳,且近期无急性胆囊炎发作;术前术中检查证实胆囊管及胆总管通畅,胆囊无萎缩、胆囊壁厚度<5 mm、胆囊无恶变;无上腹部手术史;无严重心、肝、肾、肺等器官疾病;无肝肾功能、凝血功能异常等。如术中发现以下情况则应禁行微创保胆手术:胆囊壁厚且呈萎缩性、急性、慢性增生性炎症;息肉大、胆囊腔小、胆汁少而黏稠者,胆囊腺瘤呈重度不典型增生等。
目前,在PLG临床诊断中,仅凭医师查体及影像学检查资料难以对其进行定性确诊。而胆囊作为人体重要器官之一,在能够保留的情况下应尽量保留胆囊,减少胆囊切除后并发症[12]。腹腔镜内镜微创保胆息肉摘除术在治疗PLG的过程中,可进行PLG病理诊断,并根据结果调整手术治疗方案,确定是否保留胆囊或进一步切除胆囊,在PLG治疗中具有其独特优势。本研究中,采用腹腔镜内镜微创保胆治疗方法进行治疗的实验组患者,其手术时间、术中出血量、术后第1次排气时间、术后并发症显著低于采用腹腔镜手术进行治疗的对照组患者(P<0.05)。因此,腹腔镜内镜微创保胆治疗方法值得在治疗胆囊息肉疾病临床上推广应用。
[1]杜斌,王风臣,吴雄志.胆囊息肉样病发病因素的探讨[J].医学理论与实践,2006,19(1):44-55.
[2]彭英.腹腔镜内镜微创保胆治疗胆囊息肉的临床疗效观察[J].现代诊断与治疗,2014,25(1):138-138.
[3]陈胜华.腹腔镜內镜微创保胆治疗胆囊息肉的临床体会[J].现代诊断与治疗,2014,25(22):5149-5150.
[4]史群.腹腔镜联合胆道镜保胆手术治疗胆囊结石合并胆囊息肉效果观察[J].中国乡村医药杂志,2015,22(2):11-13.
[5]胡志新.腹腔镜内镜微创保胆治疗胆囊息肉51例临床效果分析[J].中国医药指南,2012,12(35):216-217.
[6]祁永清,杨海龙,陈芳德.保胆术治疗胆囊结石合并胆囊息肉的疗效[J].世界华人消化杂志,2014,22(23):3505-3509.
[7]陈泽华,王学良,邓骏.腹腔镜保胆取石取息肉术手术方法适应症的临床研究[J].河北医学,2014,20(12):1994-1995.
[8]李之令,张东,刘江伟,等.微创内镜保胆取息肉术与腹腔镜胆囊切除术治疗胆囊息肉的对比研究[J].中国普通外科杂志,2013,22(2):188-191.
[9]王献华.内镜微创保胆治疗胆囊息肉的临床疗效[J].中国医药指南,2013,11(20):548-548.
[10]王悦华.胆囊结石患者该如何选择腹腔镜胆囊切除或保胆取石[J].中国普通外科杂志,2011,20(8):864-868.
[11]吴在德,吴肇汉.外科学[M].7版,北京:人民卫生出版社,2008:559.
[12]LUM YW,HOUSE MQ,HAYANGA AJ,et al.Postcholecystecto⁃my syndrome in the laparoscopic era[J].J Laparoendosc Adv Surg Tech A,2006,16(5):482-485.DOI:10.1089/lap.2006.16. 482.
(编辑于溪)
Meta Analysis of Laparoscopic Minimally Invasive Endoscopic Confirmed Gallbladder Surgery in the Treatment of Gallbladder Polyps
ZHANG Wei,XUE Haohao,LI Wen,LI Yaodong,WANG Li
(The Office of Hospital,The First Affiliated Hospital of Xi'an Medical University,Xi'an 710077,China)
ObjectiveTo evaluate the clinical efficacy of endoscopic minimally invasive laparoscopic gallbladder surgery gallbladder polyps,so as to provide a scientific basis for clinical treatment.MethodsRetrieved from PubMed,CNKI and WANFANG database,random controlled tri⁃als about the laparoscopic minimally invasive endoscopy in the treatment of gallbladder polyps were collected,and the meta⁃analysis was performed for the diagnosis process,the treatment results,complications and so on.ResultsA total of 8 RCTs were included,involving 1 086 patients.Meta⁃analysis showed that the operation time of gallbladder polyps patients with laparoscopic minimally invasive endoscopy confirmed gallbladder sur⁃gery were shorter than laparoscopic resection.In addition,the intraoperative blood loss was less,the postoperative exhaust time was shorter for the first time,with lower incidence of postoperative complications and earlier peristalsis recovery time.The differences were intestinal statistically signif⁃icant.ConclusionThe laparoscopic minimally invasive endoscopic confirmed gallbladder surgery is better than laparoscopic cholecystectomy with lighter pain,faster recovery,less complications,which is a safe and effective operation.
laparoscopic minimally invasive endoscopic confirmed gallbladder surgery;gallbladder polyps;laparoscopic cholecystecto⁃my;meta analysis
R43
A
0258-4646(2016)11-1013-04
10.12007/j.issn.0258⁃4646.2016.11.013
陕西省社会发展攻关项目(2015SF080);陕西省教育厅科学研究项目(14JK1628);西安市科技局医学研究项目[SF1418(5)]
张蔚(1978-),男,主治医师,本科.
王莉,E-mail:piaolanger7828@163.com
2015-12-21
网络出版时间:
