无创正压通气对新生儿窒息早期血清SOD和MDA的影响
2016-11-11彭晓菊王思思
曾 珍 彭晓菊 王思思
无创正压通气对新生儿窒息早期血清SOD和MDA的影响
曾珍彭晓菊王思思
目的 分析无创正压通气(NPPV)对新生儿窒息早期超氧化物歧化酶(SOD)和丙二醛(MDA)的影响,探讨其在新生儿窒息治疗中的作用。方法 新生儿窒息患儿80例按照Apgar评分分为重度窒息组(22例)和轻度窒息组(58例),两组患儿均在常规抢救基础上给予NPPV治疗,分别于NPPV前及NPPV 5min、10min后比较其血清SOD和MDA的变化,并对两组治疗前后进行Apgar评分。结果 NPPV治疗5min后,两组患儿血清SOD、MDA水平及Apgar评分比较差异无统计学意义(P>0.05);NPPV治疗10min后,SOD、MDA水平及Apgar评分均有明显改善,差异有统计学意义(P<0.05)。结论 NPPV治疗新生儿窒息可显著提高Apgar评分,其机制可能与其能抑制脂质过氧化物的产生、提高机体自由基清除能力有关。
新生儿窒息 无创正压通气 超氧化物歧化酶 丙二醛 Apgar评分
新生儿窒息是指婴儿出生时出现呼吸抑制或无自主呼吸,导致低氧血症和混合性酸中毒,是新生儿致残和致死的重要原因之一[1]。新生儿窒息本质是缺氧引起多器官功能损害[2]。吸氧是提高新生儿窒息疗效的关键。近年来,无创正压通气(NPPV)疗法显示良好的应用前景[3]。本文探讨无创正压通气(NPPV)对新生儿窒息早期超氧化物歧化酶(SOD)和丙二醛(MDA)的影响及其在新生儿窒息治疗中的作用。报道如下。
1 临床资料
1.1一般资料 2013年1月至2015年6月本院新生儿科和妇产科抢救的新生儿窒息患儿80例,其诊断标准参照中国医师协会新生儿专业委员会制定的新生儿窒息诊断标准[4]。所有患儿按照Apgar评分标准分为重度窒息组(22例)和轻度窒息组(58例)。两组均在常规抢救基础上给予无创正压通气治疗。两组在胎龄、分娩方式、出生体重等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2方法 (1)治疗方法:两组患儿均于出生时立即采取常规抢救措施,在上述措施基础上均使用婴儿鼻塞连接的NPPV,SC-T200婴儿呼吸机参数设置为:氧流量5~8L/min,Ti 0.8~1.0s,FiO230%~40%,PEEP 3~5cmH2O。(2)正压通气前后Apgar评分:两组患儿分别在NPPV前及NPPV 5min、10min后通过观察心率、呼吸、肌张力、对刺激的反应和皮肤颜色对患儿进行Apgar评分,即重度窒息0~3分,轻度窒息4~7分,正常为8~10分。(3)正压通气前后血清SOD、MDA测定:两组患儿均于NPPV前及NPPV5min、10min后分别采集静脉血2ml,离心后取上清液检测SOD、MDA。SOD活性测定采用黄嘌呤氧化酶法,MDA测定采用硫代巴比妥比色法,观察比较两组NPPV后SOD、MDA水平的变化。SOD、MDA试剂盒均购自南京建成生物工程研究所,检测步骤严格按说明书进行。
1.3统计学方法 采用SPSS 20.0 统计软件。计量资料用(x±s)表示,组间比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1正压通气前后Apgar评分比较 NPPV 5min后,两组Apgar评分有所升高,但差异无统计学意义(P>0.05);正压通气10min后,两组患儿Apgar评分较NPPV前明显升高,差异有统计学意义(P<0.05)。见表1。

表1 两组患儿正压通气前后Apgar评分比较(x±s)
2.2正压通气前后血清SOD、MDA水平比较 NPPV 5min后,两组血清SOD、MDA水平有所改善,差异无统计学意义(P>0.05);NPPV 10min后,两组血清SOD水平较NPPV前明显升高,MDA水平明显降低,差异有统计学意义(P<0.05)。见表2、3。
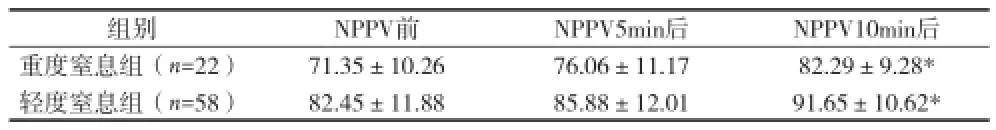
表2 两组正压通气前后血清SOD水平比较[U/ml,(x±s)]

表3 两组正压通气前后血清MDA水平比较[μmol/L,(x±s)]
3 讨论
新生儿窒息是新生儿科常见疾病,也是新生儿病死率最高的疾病。尽管新生儿窒息的发病机制仍未完全阐明,但氧自由基在新生儿窒息发生发展过程中所起的作用已得到普遍认同。研究表明,缺氧时,大量的氧自由基蓄积于体内,引起组织和细胞的病理损伤[5]。SOD和MDA是反映机体自由基损伤的重要指标。SOD活性高低反映机体对氧自由基的清除能力,而MDA可间接反映机体细胞氧自由基损伤程度。所以,血清SOD、MDA是新生儿窒息患儿病情严重程度及疗效判断的敏感指标[6]。
吸氧是新生儿窒息早期最重要的治疗方法之一。吸氧的目的是通过提高机体自由基清除酶的活力,清除过多的氧自由基,保护组织细胞免受自由基的攻击而减轻脑组织的损伤。无创正压通气(NPPV)是目前治疗呼吸衰竭常用的有效方法[7]。本资料显示,NPPV 5min后,两组血清SOD、MDA水平及Apgar评分无明显变化,而NPPV 10min后,两组患儿血清SOD、MDA水平及Apgar评分较NPPV前明显改善(P<0.05),表明应用NPPV能抑制脂质过氧化物的产生、提高机体自由基清除能力。
[1] 邵肖梅,叶鸿瑁,丘小汕.实用新生儿学.第四版,北京:人民卫生出版社,2011:234-237.
[2] 毕胜利,赵丽倩,张红真.新生儿窒息致多器官损害的研究进展.微循环学杂志,2013,23(3):68-73.
[3] 王海燕.无创正压通气疗法治疗老年急性中毒并发呼吸衰竭的疗效.中国老年学杂志,2014,34(19):5485-5486.
[4] 中国医师协会新生儿专业委员会. 新生儿窒息诊断和分度标准建议.中国当代儿科杂志,2013,15(1):1.
[5] 蒋慧,顾玉海.氧自由基脂质过氧化反应对肺部组织细胞损伤的初步探讨.临床肺科杂志,2014,19(8):1508-1509.
[6] Rider L,Diakonova M.Adapter protein SH2B1beta binds filamin A to regulate prolactin-dependent cytoskeletal reorganization and cell motility.Mol Endocrinol,2011,25(7):1231-1243.
[7] 姚宝林,刘清泉.纳洛酮联合无创正压通气治疗慢性阻塞性肺疾病呼吸衰竭临床疗效分析.中国临床医生杂志,2015,43(8):42-44.
Objective To discuss the role of noninvasive positive pressure ventilation(NPPV)in the treatment of neonatal asphyxia,we observe the effect of NPPV on SOD and MDA in early neonatal asphyxia. Methods 80 patients with neonatal asphyxia were divided into severe asphyxia group(22cases)and mild asphyxia group(58 cases)in accordance with the Apgar score. Both groups were given NPPV therapy on the basis of conventional therapy,comparing the change of SOD,MDA and Apgar score before and after 5,10 minutes with NPPV. Results There was no signifi cant difference in the level of SOD,MDA and Apgar score after 5 min(P>0.05),and there was obviously higher after 10 min with NPPV in two groups(P<0.05). Conclusion NPPV can signifi cantly improve the Apgar score,The mechanism may be related to improve the removal of oxygen free radicals in the body and reduce the generation of oxygen free radicals.
Neonatal asphyxia Noninvasive positive pressure ventilation SOD MDA Apgar score
325000 浙江省温州市中心医院新生儿科
