经颞枕部脑沟入路侧脑室三角区脑膜瘤的手术治疗
2016-10-22王重韧赵明徐欣尤宇韩磊赵四军
王重韧,赵明,徐欣,尤宇,韩磊,赵四军
(郑州大学附属肿瘤医院神经外科,河南郑州450008)
经颞枕部脑沟入路侧脑室三角区脑膜瘤的手术治疗
王重韧,赵明,徐欣,尤宇,韩磊,赵四军
(郑州大学附属肿瘤医院神经外科,河南郑州450008)
目的探讨经颞枕部脑沟入路手术治疗侧脑室三角区脑膜瘤的手术特点和治疗效果。方法采用颞枕部脑沟入路对26例侧脑室三角区脑膜瘤患者行显微手术治疗。结果所有患者肿瘤均达SimpsonⅠ级切除,术后1例出现梗阻性脑积水,给予侧脑室腹腔分流术后症状缓解,2例出现癫痫大发作,给予服用丙戊酸钠控制症状,2例出现不完全性感觉性失语,1例术后2d瘤腔出血,再次手术血肿清除后对侧肢体轻瘫,无手术死亡。结论经颞枕部脑沟入路减少了对周围重要脑组织的损伤,显露肿瘤充分,是治疗侧脑室三角区脑膜瘤较好的手术入路。
侧脑室三角区;经脑沟入路;脑膜瘤
侧脑室三角区是脑膜瘤的好发部位,尽管肿瘤位置深在,大多数肿瘤多可通过不同的手术入路成功切除。郑州大学附属肿瘤医院神经外科2010年8月-2014年11月在神经导航的辅助下采用颞枕脑沟入路显微手术治疗26例侧脑室三角区脑膜瘤,手术效果良好,报道如下。
1 资料与方法
1.1一般资料
2010年8月-2014年11月郑州大学附属肿瘤医院神经外科收治的经病理证实的侧脑室三角区脑膜瘤26例。其中,男性11例,女性15例;年龄29~67岁,平均41.8岁;临床表现头晕13例,记忆力减退9例,头痛5例,癫痫发作3例,肢体乏力2例,肢体麻木3例,偏盲3例,7例无明显症状;26例术前均行头颅MRI的平扫及薄层(层厚1 mm)增强、功能磁共振检查,肿瘤位于左侧脑室14例,右侧脑室12例,肿瘤最大直径2~3 cm者6例,3~4 cm者11例,4~5 cm者5例,5~6 cm者4例,肿瘤平均直径4.8cm,肿瘤质地软5例,软硬不均匀10例,较韧11例,6例伴有局部脑室扩张,其中颞角扩张4例,枕角扩张2例。
1.2手术方法
全身麻醉成功后,侧卧位,Mayfield头架固定,神经导航指引下选定距离肿瘤路径最短且避开功能区的颞枕部脑沟作为开颅点,手术切口多选用直切口,以开颅点为中心做3 cm大小骨窗,充分悬吊硬脑膜避免术中出现硬膜外血肿,剪开硬脑膜后充分打开颞枕部脑沟并沿神经导航实时指引下到达肿瘤,显微镜下对于肿瘤体积较小者沿肿瘤边界分离后,在脉络丛处将供血动脉离短后完整取出肿瘤,肿瘤体积较大且者,在超声吸引器及变频刀辅助下行囊内切除后,再分块力争将肿瘤完全切除。见图1~3。
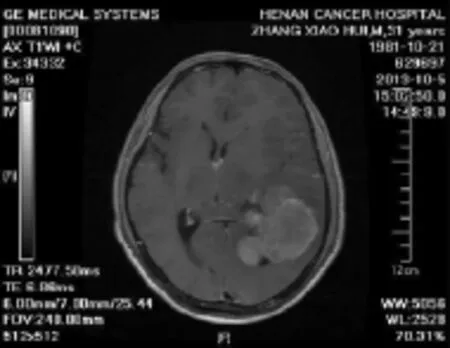
图1 左侧三角区巨大脑膜瘤轴位增强,肿瘤向外侧生长靠近皮质表面
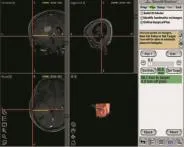
图2 神经导航术前确定骨窗范围及手术路径(黄线),术中沿手术路径进入
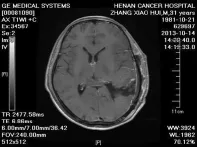
图3 术后轴位增强
2 结果
术后MRI增强扫描证实所有患者肿瘤均达SimpsonⅠ级切除。术后1例术后出现梗阻性脑积水,给予侧脑室腹腔分流术后症状缓解,2例出现癫痫大发作,给予服用丙戊酸钠控制症状,2例出现不完全性感觉性失语,2例术后同向性偏盲,均在半年内恢复正常,1例术后2d瘤腔出血,再次手术血肿清除后对侧肢体轻瘫,无手术死亡。术后26例随访6~24个月,无肿瘤复发。
3 讨论
侧脑室三角区手术入路包括经颞中回后部入路,经颞顶部入路、经顶枕部入路,经纵裂-楔叶前回或扣带回入路、经对侧大脑镰-楔叶前回入路,经侧副沟入路等[1-4]。经颞枕部入路因其手术通道通常较短且多直对肿瘤的最长直径,显露肿瘤的角度最好而在临床应用较早也较为广泛,尤其适合肿瘤体积较大、肿瘤远端靠近皮质或伴有局部脑室扩张的患者[5]。本组术中配合神经导航规划目标脑沟位置,并实时指导皮质造瘘的方向,所有患者术中肿瘤显露良好,均达SimpsonⅠ级切除。本组患者术后2例出现不完全感觉性失语,考虑开放脑沟前端距离角回过近,术中损伤所致,本院医护人员正在考虑对优势半球侧病变术中配合术中唤醒及皮层电刺激确定韦尼克区(Wernick's area)语言区的范围,以此减少此类并发症的发生[6]。术后2例出现同向性偏盲考虑与术中直接损伤侧脑室颞角外侧壁或上壁的视放射纤维有关。
本院赞同大多数作者认为脑室内肿瘤的术后并发症多与术中处理不当有关的观点[7]。切除肿瘤过程中应根据肿瘤大小、质地、血供来选择合适的切除方式,一般肿瘤最大直径<3cm者,往往可以选择分离后整块切除的方式进行。但需要注意的是,此时的脉络膜前动脉位于肿瘤的前下方,在电凝离断前切勿过度向外牵拉,造成深部出血。随着肿瘤的增大,肿瘤血供通常丰富甚至极为丰富,术前本组8例肿瘤直径>3 cm患者术前TW2影像上可发现大量迂曲增生的流空血管。对于此类肿瘤较大的病例有文献指出应快速行瘤内切除,直至脑脊液流出,颅内压下降[8]。在实际手术操作中发现,采用快速减瘤的方式进行手术往往在短时间内会出现快速大量失血,术野不清楚,止血困难,容易产生失血性休克、急性脑膨出、重要神经组织及血管的损伤。术中应配合超声吸引器和变频刀采用边切除边止血的方法分块切除,以确保手术安全。
本组术后并发症发生率26.9%,其中1例术后出现梗阻性脑积水,1例术后2d瘤腔出血,严重并发症的发生率为7.6%。为了减少手术并发症的发生,本院体会在围手术期过程中应注意以下几点:①在暴露肿瘤过程中配合神经导航术中实时定位肿瘤位置;②切除肿瘤过程中积极有效地控制肿瘤出血同样避免了盲目操作对脑组织的损伤,减少脑室内积血术后产生急性梗阻性脑积水的机会;③术后应高度重视发生脑水肿、脑室内出血、远隔部位出血、梗阻性脑积水等严重并发症的可能性,术后早期、定期复查CT对此至关重要。
[1]WANG S,SALMA A,AMMIRATI M.Posterior interhemispheric transfalx transprecuneus approach to the atrium of the lateral ventricle:a cadaveric study[J].J Neurosurg,2010,113(1):949-954.
[2]YASARGIL M G,ABDULRAUF S I.Surgery of intraventricular tumors[J].Neurosurgery,2008,3(Suppl):1029-1041.
[3]LUCAS T H,ELLENBOGEN R G.Approaches to the ventricular system[J].Neurosurg,2011,21(3):50-59.
[4]D'ANGELO V A,GALARZA M,CATAPANO D,et al.Lateral ventricle tumors:surgical strategies according to tumor origin anddevelopment-a series of 72 cases[J].Neurosurgery,2005,56(1): 36-45.
[5]尤彬生,张健,程彦昊,等.电磁导航辅助下显微手术切除侧脑室内脑膜瘤[J].中国微侵袭神经外科杂志,2014,19(8):354.
[6]WINSTON G P,YOGARAJAH M,SYMMS M R,et al.Diffusion tensor imaging tractography to visualize the relationship of the optic radiation to epileptogenic lesions prior to neurosurgery[J]. Epilepsia,2011,52(8):1430-1438.
[7]FUSCO D J,SPETZLER R F.Surgical considerations for intraventricular meningiomas[J].World Neurosurg,2015,83(4):460-461.
[8]张义,赵卫东,罗青阳,等.侧脑室三角区肿瘤的手术治疗(附2l例报告)[J].中国神经精神疾病杂志,2007,33(11):691-693.
(张西倩编辑)
R 739.45
B
10.3969/j.issn.1005-8982.2016.18.029
1005-8982(2016)18-0140-02
2016-01-25
赵明,主任医师,E-mail:zm6392@sina.com
