脑微出血与急性缺血性卒中的临床关系分析
2016-10-14滕振杰董艳红李玲贾彩云肖伊宁吕佩源
滕振杰 董艳红 李玲 贾彩云 肖伊宁 吕佩源
脑微出血与急性缺血性卒中的临床关系分析
滕振杰董艳红李玲贾彩云肖伊宁吕佩源
目的探讨急性缺血性卒中(AIS)患者脑微出血(CMBs)的危险因素,并进一步探讨CMBs与脑卒中病灶面积和部位的相关性。方法收集2014-1-2015-12在作者医院神经内科住院的AIS患者226例,据是否存在CMBs分为CMBs组(111例)和无CMBs组(115例)。收集研究对象临床资料,采用头颅MRI对其CMBs、脑白质病变(WML)、陈旧腔隙性脑梗死(LI)、AIS病灶面积和部位进行评价,并采用Logistic回归、t检验、χ2检验等分析影响AIS患者发生CMBs的危险因素。结果多因素Logistic回归分析显示年龄(OR=1.063,95%CI:1.025~1.104,P<0.01)、高血压史(OR=3.488,95%CI: 1.113~10.927,P<0.05)、WML(OR=1.282,95%CI:1.155~1.423,P<0.01)及陈旧LI(OR=5.815,95%CI:1.539~21.973,P<0.01)是 AIS合并CMBs的独立危险因素;CMBs分级与WML分级(r=0.354,P<0.01)、陈旧LI分级(r=0.394,P<0.01)均呈正相关;不同脑卒中病灶面积患者间CMBs检出率比较有统计学差异(χ2=7.878,P<0.05),其中新发LI患者更易检出CMBs(χ2=6.084,P=0.009<0.017),且CMBs越严重,这种差异越明显(z=-2.832,P=0.005<0.017)。结论年龄、高血压史、WML及陈旧LI是 AIS合并CMBs的独立危险因素,且CMBs严重程度随WML、陈旧LI的严重程度增加而增高。AIS患者CMBs检出率与梗死灶面积有关,在新发LI中更易被发现。
脑微出血;缺血性卒中;核磁共振成像;脑白质病变;腔隙性脑梗死
脑微出血(cerebral microbleeds,CMBs)是由脑微小血管病变导致的血管壁破坏,血浆成分渗出,进而出现含铁血黄素沉积。相比健康人,CMBs在急性缺血性脑卒中(acute ischemic stroke,AIS)中更为多见[1],但目前关于CMBs的发生率研究结果差异较大,造成这种差异的具体原因尚不明确,可能和纳入研究对象的梗死类型、梗死灶面积及CMBs的危险因素不同有关。已有证据表明,CMBs的存在增加了ASI出血转化的风险,尤其是在开始抗凝治疗时[2]。本研究探讨了AIS患者合并CMBs的危险因素、CMBs严重程度与脑白质病变(white matter lesions,WML)及陈旧腔隙性脑梗死(lacunar infarcts,LI)严重程度的相关性,并进一步研究CMBs与ASI病灶大小和部位的相关性,以期为ASI患者的个体化治疗提供依据。
1 对象和方法
1.1对象收集2014-1—2015-12在作者医院神经内科住院的AIS患者226例。据是否存在CMBs分为CMBs组(111例)和无CMBs组(115例)。纳入标准:符合中国ASI诊治指南2014的AIS诊断标准[3]。排除标准:因任何原因不能行头颅MRI检查者;脑出血或有陈旧脑出血病史的患者。
1.2方法
1.2.1一般资料收集:收集研究对象人口统计学和临床资料,包括性别、年龄、烟酒史、高血压、糖尿病、冠心病、高脂血症、既往缺血性脑卒中等情况;入院1~2 d完善总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白(LDL-C)、高密度脂蛋白(HDL-C)、极低密度脂蛋白(VLDL-C)、血同型半胱氨酸(homocysteine,Hcy)等化验检查;入院3 d内所有患者行脑MRI检查。
1.2.2头颅MRI检查及结果描述:采用美国GE公司生产的3.0 T Signa HD超导磁共振扫描仪对患者行横断面T1加权成像、T2加权成像、液体衰减反转恢复序列、弥散加权成像和磁敏感加权成像扫描。MRI图像由2名对病史不了解的经验丰富的影像科医师阅片,取得一致意见后,记录有无CMBs、WML程度、陈旧LI数量、脑卒中病灶的部位及大小。
据CMBs解剖评定量表[4],对幕下、深部以及脑叶3个区域CMBs分别计数;根据总体计数将CMBs严重程度分为4级[5]:0级:无CMBs;1级:1~5个;2级:6~15个;3级:>15个。WML评分参照年龄相关脑白质改变量表评分[6],并参照Fazekas直观评分量表[7]将是否存在WML分为4级:0级:无WML;1级:轻度;2级:中度;3级:重度。陈旧LI按数目分为4级[5]:0级:无LI;1级:1~3个;2级:4~10个;3级:>10个。CMBs、WML及LI的诊断标准均参照中国脑小血管病诊治共识[8]。AIS患者按MRI梗死灶面积及多少分为新发LI组(梗死灶直径<2 cm)、新发非LI组(梗死灶直径≥2 cm)及多发性梗死组(至少存在两处新发梗死灶)。按梗死灶部位分为幕下、深部、脑叶及多部位梗死4组。
1.3统计学处理采用SPSS 21.0软件进行统计学分析,符合正态分布的计量资料以均数±标准差表示,组间比较采用t检验;非正态分布的计量资料以中位数(Md)和四分位数间距(Q)表示,组间比较采用Mann-WhitneyU检验;计数资料以率表示,组间比较采用χ2检验;采用Spearman等级相关对CMBs分级与陈旧LI分级、WML分级进行相关性分析;采用线性趋势检验分析两个有序变量的线性变化趋势;多因素分析采用Logistic回归分析;以P<0.05为有统计学意义。计数资料或等级资料多样本间比较采用Kruskal-WallisH检验,以P<0.05为有统计学意义,两两比较采用调整检验水准的方法,即P’<0.017为差异有统计学意义。
2 结果
2.1两组一般资料及临床资料比较与无CMBs组比较,CMBs组患者年龄大,高血压、陈旧LI、既往脑卒中及口服抗血小板药物的构成比例高,HDL-C水平和WML评分高;而高脂血症构成比例、空腹血糖、TC、TG、VLDL-C水平均较低(均P<0.05)。具体结果见表1。
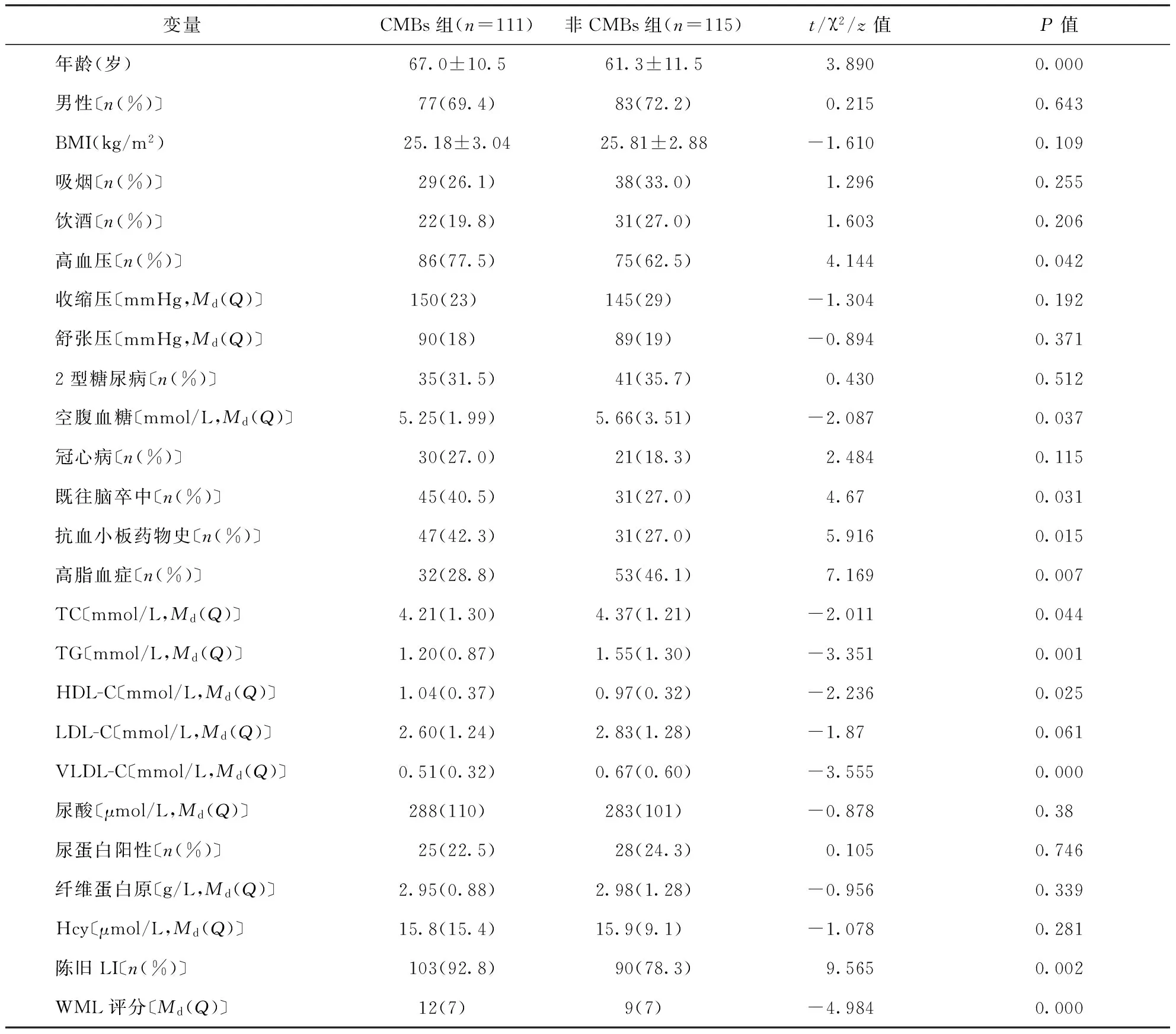
表1 CMBs组与无CMBs组人口统计学、临床资料的比较
注:CMBs:脑微出血;BMI:体重指数;TC:总胆固醇;TG:三酰甘油;HDL-C:高密度脂蛋白;LDL-C:低密度脂蛋白;VLDL-C:极低密度脂蛋白;Hcy:血同型半胱氨酸;LI:腔隙性脑梗死;WML:脑白质病变
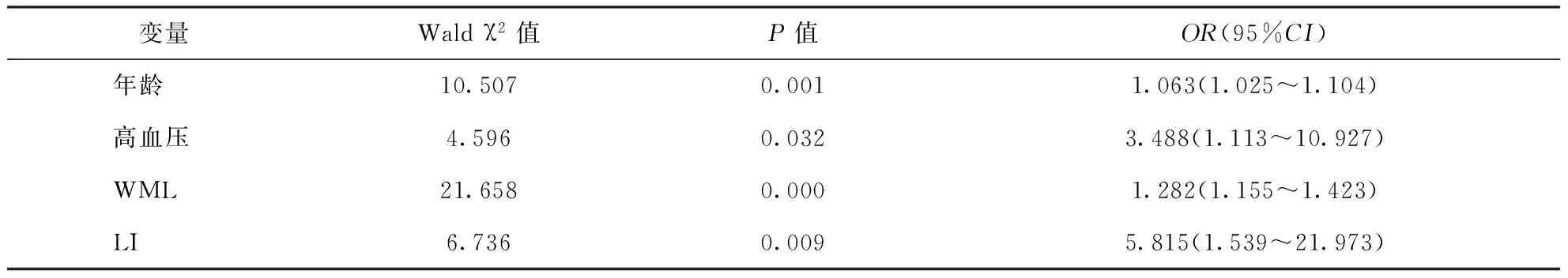
表2 AIS患者CMBs危险因素的logistic 回归分析
注:AIS:急性缺血性脑卒中;CMBS:脑微出血;WML:脑白质病变;LI:腔隙性脑梗死。表3、4同
2.2多因素Logistic回归分析以是否存在CMBs为应变量,将单因素分析有统计学意义的变量(年龄、高血压史、既往脑卒中病史、口服抗血小板药物病史、空腹血糖、高脂血症、TC、TG、HDL-C、VLDL-C、LI及WML评分)为自变量带入Logistic回归分析模型。结果显示年龄、高血压史、WML及LI是发生CMBs的独立危险因素(均P<0.05)。结果见表2。
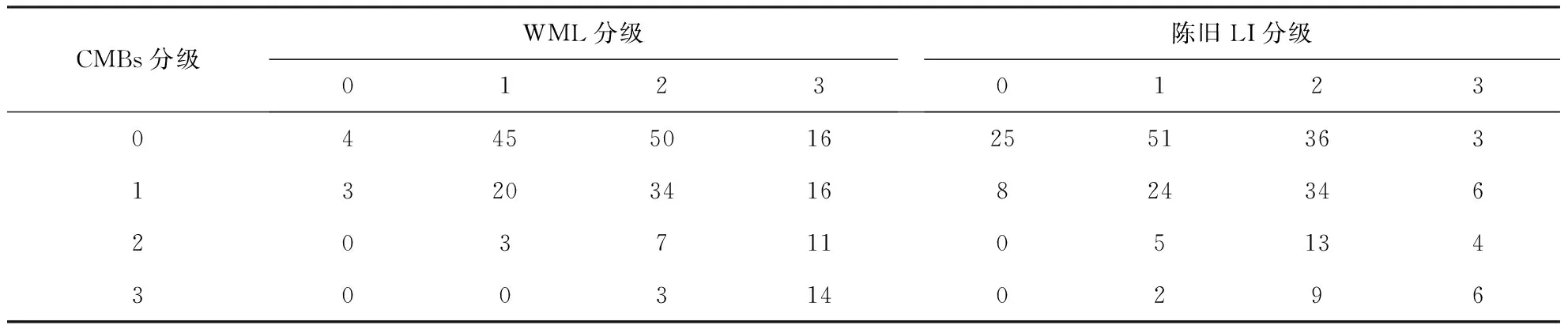
表3 AIS患者CMBs分级与WML及陈旧LI分级的分布(例)

表4 AIS患者CMBs分级与不同病灶大小病例构成情况〔n(%)〕
2.3CMBs的流行及分布特点AIS合并CMBs的发生率为49.1%(111/226),其中首次发生AIS的患者CMBs的发生率为44.0%(66/150),再发AIS的患者CMBs的发生率为59.2%(45/76)。AIS患者CMBs出现部位的分布情况为:幕下44例(39.6%),深部65例(58.6%),脑叶72例(64.9%)。

2.5CMBs与AIS病灶大小和部位的相关性新发LI、新发非LI和多发性梗死组CMBs检出率分别为59.4%(57/96)、36.2%(17/47)和44.6%(37/83),各组其CMBs检出率间比较差异有统计学意义(χ2=7.878,P<0.05),两两比较显示,新发LI与新发非LI组CMBs检出率比较差异有统计学意义(χ2=6.084,P=0.009<0.017),而新发LI、新发非LI组与多发梗死组相比CMBs检出率均无统计学差异(χ2=3.908,P=0.048>0.017;χ2=0.874,P=0.35>0.017)。幕下、深部、脑叶及多部位梗死组CMBs检出率分别为51.1%(24/47)、45.1%(23/51)、49.2%(30/61)和50.7%(34/67),各组其CMBs检出率间比较差异无明显统计学意义(χ2=0.472,P=0.925)。
AIS患者CMBs分级与病灶大小分布构成见表4。3种不同梗死面积组CMBs严重程度水平有统计学差异(χ2=10.131,P=0.006),两两比较显示,新发LI与新发非LI组CMBs严重程度有统计学差异(z=-2.832,P=0.005<0.017),而新发LI、新发非LI组与多发梗死组相比CMBs严重程度水平无统计学差异(z=-2.347,P=0.019>0.017;z=-0.918,P=0.359>0.017)。
3 讨论
CMBs可反映脑微小血管病变的范围及严重程度,同时具有缺血和出血性脑卒中两种趋势[9]。AIS患者CMBs的发生率存在较大差异[10]。本研究探讨了AIS合并CMBs的危险因素及其发生率差异的原因,可能为ASI患者个体化治疗提供依据。
在社区人群中CMBs的发生率随年龄增长而增加[11]。本研究结果显示,年龄是AIS患者发生CMBs的独立危险因素,即高龄患者更易发生CMBs。CMBs的出现与高血压密切相关,高血压可能是CMBs独立危险因素[12]。Gregoire等[13]研究发现,收缩压是CMBs发生的最强预测因素,控制血压可能有助于阻碍新CMBs的形成。本研究并未发现入院时患者收缩压及舒张压对CMBs的发生有显著影响,可能原因为本研究的入组对象为AIS患者,患者入院时的血压往往不能反映其基础血压,因此不能准确评估血压水平对CMBs的影响。但本研究结果显示,高血压史为CMBs发生的独立危险因素,表明长期、持续的高血压可使脑微小血管逐渐受损,导致脑微小血管发生纤维透明样变性和微动脉瘤,在一定条件下产生少量出血,从而造成CMBs。
有研究发现LDL-C高水平与ASI患者CMBs的减少相关[14],低TC是CMBs的危险因素[12],合理的血脂水平能维持小血管壁的完整性,血脂过低可能会破坏小血管壁的完整性而导致CMBs,对于血脂水平较低的ASI患者,应避免过度的强化降脂治疗。但另有研究认为,并无证据证明低血脂同CMBs有关[15]。本研究显示,CMBs组高脂血症患者的构成、TC、TG、VLDL-C水平均低于无CMBs组,但多因素分析并未发现血脂水平是CMBs发生的独立危险因素。目前血脂与CMBs的关系尚无定论,需进一步探究。
WML、陈旧LI和CMBs同属脑小血管病变,三者密切相关。Igase等[16]对377例无神经功能缺损的健康人研究发现, CMBs与无症状性陈旧LI密切相关;亦有研究发现,严重的WML是AIS患者合并CMBs较强的危险因素[14]。另一项对237例AIS患者的研究发现,基线期CMBs的数量、严重的陈旧LI和WML是新发CMBs的独立预测指标[17]。本研究也发现WML及LI是CMBs的独立危险因素。基于此,本研究进一步研究了CMBs严重程度分级与二者严重程度分级相关性发现,CMBs的严重程度与WML、陈旧LI的严重程度均呈正相关且存在线性变化趋势,提示对于AIS患者,如果其WML、陈旧LI病变程度越严重,则其合并CMBs可能性越大,且CMBs数目往往越多,进而随后其出血转化的风险可能就越大。这与既往研究相符[18]。
目前有关AIS合并CMBs发生率的研究结果存在差异,可能和入选对象梗死灶面积大小及梗死部位有关。本研究发现,CMBs与AIS病灶大小存在相关性,新发LI中约59.4%患者合并CMBs,而新发非LI患者只有36.2%。进一步对CMBs进行严重程度分级发现,CMBs越严重,新发LI组与新发非LI组的CMBs检出率差异越明显,提示AIS患者CMBs检出率的差异与患者梗死灶面积有关,新发LI患者CMBs检出率较高,这可能与新发LI主要累及小血管病变有关。本研究随后对CMBs与AIS病灶分布的位置进行研究,并未发现二者有明显相关性。
综上所述,本研究结果显示年龄、高血压史、WML及陈旧LI是AIS合并CMBs的独立危险因素,且CMBs的严重程度随WML、陈旧LI的严重程度增加而增高;CMBs的检出率与梗死灶面积有关,在新发LI患者中更易发现CMBs。因此对于已发生AIS老年高血压患者,若其卒中亚型为新发LI,且伴有严重的WML及多发陈旧LI,则应高度警惕CMBs存在的可能。对于此类患者,在行SWI明确CMBs严重程度前,应慎用抗凝药物。由于本研究样本量相对较小,未进一步对卒中病因进行分型,且为回顾性研究,其确切结果尚需大规模前瞻性研究加以证实。临床工作中,对合并CMBs的AIS患者治疗方案的选择及临床意义尚缺乏系统性认识,有待进一步深入研究。
[1]Yates PA, Villemagne VL, Ellis KA, et al. Cerebral microbleeds: a review of clinical, genetic, and neuroimaging associations[J]. Front Neurol, 2014,4:205.
[2]Liu S, Li C. Antiplatelet drug use and cerebral microbleeds: A meta-analysis of published studies[J]. J Stroke Cerebrovasc Dis, 2015,24(10):2236-2244.
[3]中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国急性缺血性脑卒中诊治指南2014[J]. 中华神经科杂志, 2015,48(4):246-257.
[4]Gregoire SM, Chaudhary UJ, Brown MM, et al. The microbleed anatomical rating scale (MARS): reliability of a tool to map brain microbleeds[J]. Neurology, 2009,73(21):1759-1766.
[5]Lee SH, Bae HJ, Ko SB, et al. Comparative analysis of the spatial distribution and severity of cerebral microbleeds and old lacunes[J].J Neurol Neurosurg Psychiatry, 2004,75(3):423-427.
[6]Wahlund LO, Barkhof F, Fazekas F, et al. A new rating scale for age-related white matter changes applicable to MRI and CT[J]. Stroke, 2001,32(6):1318-1322.
[7]Fazekas F, Schmidt R, Scheltens P. Pathophysiologic mechanisms in the development of age-related white matter changes of the brain[J]. Dement Geriatr Cogn Disord, 1998,9(Suppl 1):2-5.
[8]中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国脑小血管病诊治共识[J]. 中华神经科杂志, 2015,48(10):838-844.
[9]Bokura H, Saika R, Yamaguchi T, et al. Microbleeds are associated with subsequent hemorrhagic and ischemic stroke in healthy elderly individuals[J]. Stroke, 2011,42(7):1867-1871.
[10]Cordonnier C, Al-Shahi SR, Wardlaw J. Spontaneous brain microbleeds: systematic review, subgroup analyses and standards for study design and reporting[J]. Brain, 2007,130(Pt 8):1988-2003.
[11]Poels MM, Vernooij MW, Ikram MA, et al. Prevalence and risk factors of cerebral microbleeds: an update of the Rotterdam scan study[J]. Stroke, 2010,41(10 Suppl):S103-S106.
[12]Poels MM, Ikram MA, van der Lugt A, et al. Incidence of cerebral microbleeds in the general population: the Rotterdam Scan Study[J]. Stroke, 2011,42(3):656-661.
[13]Gregoire SM, Brown MM, Kallis C, et al. MRI detection of new microbleeds in patients with ischemic stroke: five-year cohort follow-up study[J]. Stroke, 2010,41(1):184-186.
[14]Lee SH, Lee ST, Kim BJ, et al. Dynamic temporal change of cerebral microbleeds: long-term follow-up MRI study[J]. PLoS One, 2011,6(10):e25930.
[15]Orken DN, Kenangil G, Uysal E, et al. Lack of association between cerebral microbleeds and low serum cholesterol in patients with acute intracerebral hemorrhage[J]. Clin Neurol Neurosurg, 2010,112(8):668-671.
[16]Igase M, Tabara Y, Igase K, et al. Asymptomatic cerebral microbleeds seen in healthy subjects have a strong association with asymptomatic lacunar infarction[J]. Circ J, 2009,73(3):530-533.
[17]Jeon SB, Kwon SU, Cho AH, et al. Rapid appearance of new cerebral microbleeds after acute ischemic stroke[J]. Neurology, 2009,73(20):1638-1644.
[18]Yamada S, Saiki M, Satow T, et al. Periventricular and deep white matter leukoaraiosis have a closer association with cerebral microbleeds than age[J]. Eur J Neurol, 2012,19(1):98-104.
(本文编辑:时秋宽)
Relationship between cerebral microbleeds and acute ischemic stroke
TENGZhenjie,DONGYanhong,LILing,JIACaiyun,XIAOYining,LÜPeiyuan*.
*GraduateSchoolofHebeiMedicalUniversity;DepartmentofNeurology,HebeiGeneralHospital,Shijiazhuang050051,China
Corresponding author: LÜ Peiyuan, Email: peiyuanlu@163.com
ObjectiveTo investigate the risk factors of cerebral microbleeds (CMBs) in patients with acute ischemic stroke (AIS), and explore the relationship between CMBs and the infarction lesion area and location. MethodsA total of 226 consecutive inpatients with AIS from our department between January 2014 to December 2015 were chosen in our study. Based on the occurrence of CMBs, the patients were divided into two groups (111 patients with CMBs; 115 patients without CMBs). The demographic and clinical data were collected. MR imagings were performed in all the patients. CMBs were evaluated according to their locations. The number of old lacunar infarcts (LI), the severity of white matter lesions (WML) and the infarction lesion area and location were also recorded. Multivariate logistic regression analysis,ttest and χ2test were adopted to analyze the risk factors of CMBs in AIS patients. ResultsMultivariate logistic regression analysis showed that the age (OR=1.063, 95%CI:1.025-1.104;P<0.01), hypertension (OR=3.488, 95%CI:1.113-10.927,P<0.05), WML (OR=1.282, 95%CI:1.155-1.423;P<0.01) and old LI (OR=5.815, 95%CI:1.539-21.973,P<0.01) were the independent risk factors for CMBs in patients with AIS. The Spearman’s rank correlation analysis suggested that the grade of CMBs was positively correlated with the grade of WML (r=0.354,P<0.01) as well as the grade of old LI (r=0.394,P<0.01). Kruskal-WallisHtest showed that the occurrence of CMBs had significant differences (χ2=7.878,P<0.05) in patients with different lesion area, especially in the patients with new LI (χ2=6.084,P=0.009<0.017). The higher grade CMBs were, the more obviously difference was(z=-2.832,P=0.005<0.017). ConclusionsThe age, hypertension, WML and old LI were the independent risk factors for CMBs in patients with AIS. The severity of CMBs increases with the increase of the number of LI or the severity of WML. CMBs in patients with AIS are more likely to occur in the subgroup of new LI.
cerebral microbleeds; ischemic stroke; magnetic resonance imaging; white matter lesions; lacunar infarcts
10.3969/j.issn.1006-2963.2016.05.002
河北省科技计划项目(14277787D);河北省科技计划项目(16397795D)
050017 河北医科大学研究生学院(滕振杰、吕佩源);050051 河北省人民医院神经内三科(董艳红、李玲、贾彩云、肖伊宁、吕佩源)
吕佩源,Email:peiyuanlu@163.com
R743.3
A
1006-2963(2016)05-0312-06
2015-05-25)
