误诊为多发性硬化的复发性抗NMDA受体脑炎一例
2016-10-14黄刚邹雪琴王燕梅吴晓牧
黄刚 邹雪琴 王燕梅 吴晓牧
误诊为多发性硬化的复发性抗NMDA受体脑炎一例
黄刚邹雪琴王燕梅吴晓牧
抗NMDA受体脑炎;复发性;多发性硬化;视神经
1 病例报告
患者女,57岁。于2014-01-07受凉后突发左侧肢体抽搐,继而意识不清伴口角抽搐、口吐白沫,2 min抽搐停止,10余分钟后意识恢复但感头昏,反应稍迟钝,到当地医院门诊求治,行头CT及脑电图检查均未见异常,经治疗(具体不详)后症状恢复。2014-01-28上午9点患者再次出现意识不清,无肢体抽搐,10 min后意识恢复,出现胡言乱语、重复语言、头昏,再次到当地医院就诊。入院体检:意识清楚,烦躁,记忆力及认知力明显减退,双侧腱反射活跃。行头MRI+强化检查结果显示:胼胝体及扣带回异常强化伴额叶脑膜强化。肺CT检查示:双下肺慢性炎症。脑脊液生化常规检查:白细胞数0.13×109/L,淋巴细胞0.25,单核细胞0.75,生化指标正常,考虑病毒性脑炎,给予更昔洛韦治疗。2014-2-5出现双眼视力下降,行头MRI+强化(2014-2-8)检查显示:胼胝体病灶仍有强化,双侧额叶皮层下可见多发异常信号,提示脱髓鞘病变,考虑多发性硬化可能(图1)。腰穿复查脑脊液生化常规检查:白细胞数0.08×109/L,淋巴细胞 0.5单核细胞 0.5,生化指标正常;脑脊液寡克隆带阳性,考虑多发性硬化,给予丙种球蛋白治疗5 d后加用甲强龙冲击治疗。患者精神行为异常明显缓解,双眼视力明显好转,继续口服泼尼松60 mg/d,逐渐减量出院。2015年2月底在当地医院门诊复查头MRI结果示:与2014-2-8的头MRI结果对比,双额皮层下及胼胝体病灶减小甚至消失(图1)。2015-6-10受凉后出现左侧肢体及口角抽搐、口吐白沫伴意识不清,10 min后恢复,无不适,2015-6-13下午13点再次出现上述症状,10 min后意识恢复、肢体抽搐停止,但仍有口角抽搐,隧到当地医院就诊,行头MRI+强化检查示(2015-6-14):双侧额叶、胼胝体及左侧岛叶异常信号,病灶部分强化(图1);脑脊液生化常规检查:白细胞数0.056×109/L,淋巴细胞0.6,单核细胞0.4,生化指标正常。给予甲强龙冲击治疗及丙戊酸钠抗癫痫治疗。2015-6-21行头MRI检查示左侧岛叶异常信号,病灶未强化。改为泼尼松60 mg/d(每周减半)出院。2015-11-1无诱因出现精神行为异常并进行性加重,11月13日就诊作者医院。入院查体:意识清楚,狂躁,高级智能明显下降,余阴性。脑脊液生化常规检查示,蛋白419 mg/L,白细胞数0.020×109/L,未分类;脑脊液抗谷氨酸受体抗体IgG阳性(1∶10),副肿瘤综合征相关抗体均阴性;脑脊液病毒抗体检测阴性。头MRI+强化检查示:左侧额叶、岛叶异常信号。脑干听觉诱发电位检查示可疑中枢损害,视觉诱发电位检查示轻度异常。脑电图检查示广泛异常。肿瘤筛查正常。考虑为复发性抗N-甲基-D-天冬氨酸(NMDA)受体脑炎,给予甲强龙80 mg/d静脉注射,5 d后改口服泼尼松60 mg/d,以后每7 d减5 mg,10 d后症状完全恢复,12月1日出院并建议继续每7天减5 mg,减量至泼尼松20 mg/d维持,丙戊酸钠缓释片500 mg,2次/d。3个月后复诊,患者未复发,肿瘤筛查及脑电图均正常,抗NMDA受体抗体IgG阴性,建议继续服用泼尼松及丙戊酸钠缓释片。
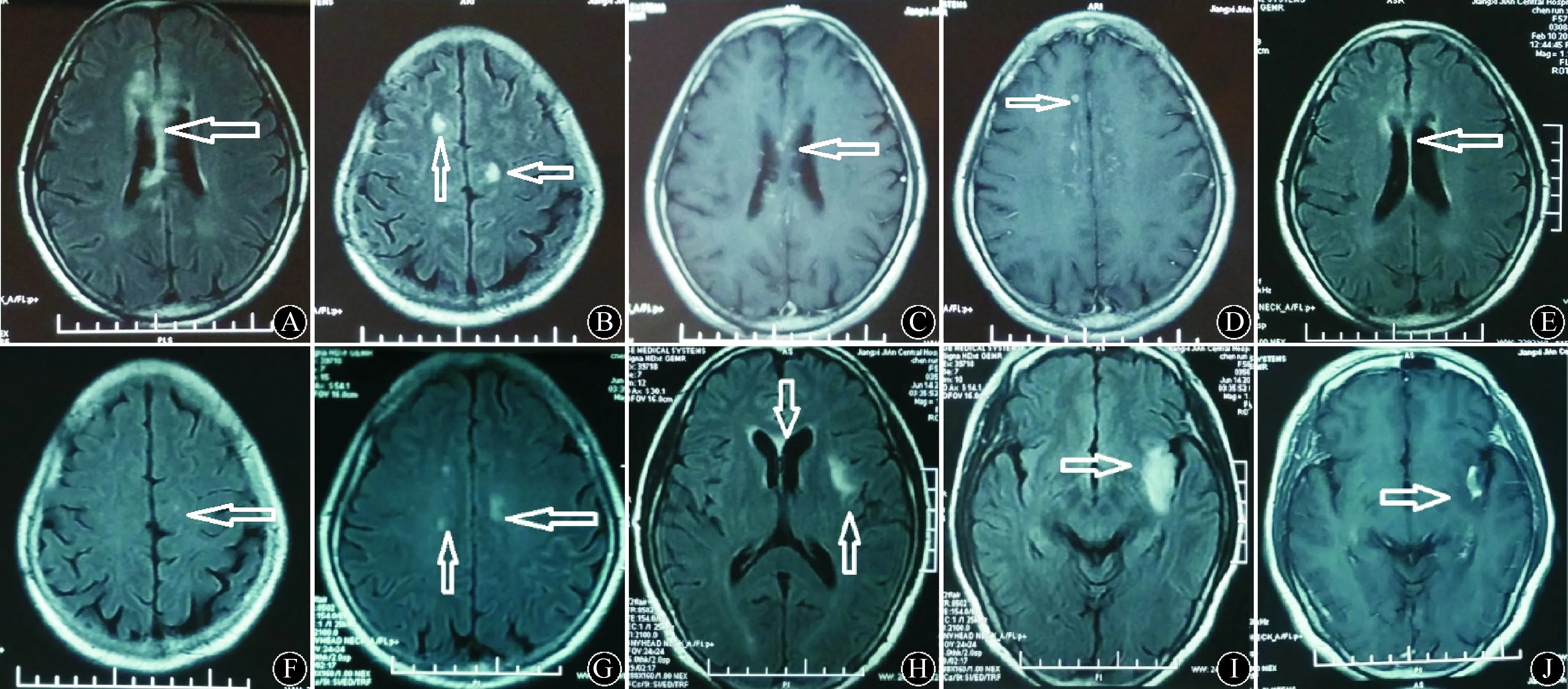
A、B:FLAIR像(2014-2-8)显示双侧额叶皮层下、扣带回及胼胝体病灶多发异常信号(箭头所示);C、D:T1WI增强检查(2014-2-8)显示病灶部分强化(箭头所示);E、F:2015-2底复查头MRI FLAIR像检查显示,与2014-2-8头MRI检查结果对比,右侧额叶皮层下病灶消失,左侧额叶皮层及胼胝体病灶明显减少(箭头所示);G、H、I:FLAIR像检查(2015-6-14)显示双侧额叶(G)、胼胝体(H)及左侧岛叶(I)异常信号(箭头所示);J:T1WI增强检查(2015-6-14)显示左侧岛叶部分强化(箭头所示) 图1 患者头颅MRI检查结果
2 讨论
抗NMDA受体脑炎由Vitaliani等[1]于2005年发现,2007年Dalmau等[2]在该病患者体内发现了抗NMDA受体抗体并把该病命名为抗NMDA受体脑炎。该病临床表现为癫痫、精神症状、意识障碍、通气不足及自主神经紊乱,脑脊液及血清抗NMDA受体抗体阳性。因吉兰-巴雷综合征(GBS)及单纯疱疹病毒脑炎(HSE)患者也可检测到该抗体[3],故诊断该病时要排除GBS及HSE。近年来有关该病复发的报道增多,多见于非肿瘤患者,但肿瘤患者切除术后也有可能复发[4]。
本患者反复出现癫痫发作及精神行为异常,颅内病灶反复出现,脑脊液中的抗NMDA受体抗体阳性,排除HSE后诊断为复发性抗NMDA受体脑炎。本患者具有以下临床特点:(1)病程中出现视神经损害,视神经损害在抗NMDA受体脑炎少见,国内尚无相关报道。因视神经是脑白质的延续,所以推测视神经也可能存在抗NMDA受体,导致视神经损害。(2)颅内病灶反复出现,临床症状反复发作,提示该病具有复发性。近年来Dalmau等[5]随访研究发现,该病2年中有12%出现复发,多次复发占33%。另有学者[4]发现合并畸胎瘤患者,手术切除后仍然可能复发。因此应引起临床重视。(3)脑脊液寡克隆带阳性。抗NMDA受体脑炎可以出现脑脊液寡克隆带阳性[4],考虑与免疫反应相关。(4)患者两年病程内仍未发现肿瘤,故考虑非肿瘤性抗NMDA受体脑炎可能性大。但有学者[6]认为抗NMDA受体脑炎未发现肿瘤与观察时间短有关,随时间推移,肿瘤的发现几率会明显增多。因此建议确诊该病时以及随访过程中应行肿瘤筛查,防止漏诊。(5)约50%抗NMDA受体脑炎患者的头颅MRI可发现异常信号,一般为非特异性改变,多分布在海马区、岛叶、额叶底部等部位[7],而且病灶可以反复出现及消失。本例患者符合该特点。(6)本例患者临床上反复发作及病灶的多发、视神经损害、脑脊液寡克隆带阳性,与多发性硬化的表现非常相似,故易误诊为多发性硬化。因此,临床上拟诊多发性硬化患者有癫痫发作及精神行为异常的症状时,应考虑抗NMDA受体脑炎的可能,检测抗NMDA受体抗体是鉴别的关键。
[1]Vitaliani R, Mason W, Ances B, et al. Paraneoplastic encephalitis, psychiatric symptoms, and hypoventilation in ovarian teratoma[J]. Ann Neurol,2005,58(4):594-604.
[2]Dalmau J, Tüzün E, Wu HY, et al. Paraneoplastic anti-N-methyl-D-aspartate receptor encephalitis associated with ovarian teratoma[J]. Ann Neural, 2007, 61(1): 25-36.
[3]刘媛媛,曹秉振,唐吉刚,等. 抗NMDA受体抗体检测在抗NMDA受体脑炎诊断中的意义[J].中国神经精神疾病杂志, 2015, 41(9):530-535.
[4]关鸿志,孔维泽,彭斌.等 复发性抗N-甲基-D-天冬氨酸受体脑炎临床分析[J].中国医学杂志, 2015, 95(13):996-1001.
[5]Dalmau J,Lancaster E,Martinez-Hernandez E,et al.Clinical experience and laboratory investigations in patients with anti-NMDAR encephalitis[J].Lancet Neurol, 2011, 10(1): 63-74.
[6]刘美云,谢琰臣,李继梅,等. 抗N M D A 受体脑炎[J]. 中国神经免疫学和神经病学志,2010,17(6):449-451.
[7]李莹,夏振西,刘楠,等. 抗NMDA 受体脑炎三例误诊原因分析并文献复习[J].临床误诊治,2015,28(4):33-37.
(本文编辑:时秋宽)
10.3969/j.issn.1006-2963.2016.05.018
330006 江西省神经病研究所 江西省人民医院神经内科
吴晓牧,Email:wuxm79@163.com
R744.5+1;R512.3
D
1006-2963(2016)05-0379-02
2016-4-21)
