术前新辅助化疗对Ⅰb2~Ⅱb期宫颈癌患者治疗效果观察
2016-09-23江翠兰刘美华黄锦梅陈中文
江翠兰,刘美华,黄锦梅,陈中文
(1.广东省云浮市郁南县第二人民医院,广东 郁南 527125;2.肇庆市第一人民医院 广东 肇庆 526020)
术前新辅助化疗对Ⅰb2~Ⅱb期宫颈癌患者治疗效果观察
江翠兰1,刘美华1,黄锦梅1,陈中文2
(1.广东省云浮市郁南县第二人民医院,广东 郁南 527125;2.肇庆市第一人民医院 广东 肇庆 526020)
目的探讨对Ⅰb2~Ⅱb期宫颈癌患者采用术前新辅助化疗联合宫颈癌根治术治疗的临床效果。方法回顾性分析郁南县第二人民医院2009年7月至2011年9月收治的89例宫颈癌患者的临床资料,根据是否采用术前新辅助化疗分为化疗组(术前化疗+手术治疗,47例)和手术组(直接采用手术治疗,42例),比较两组患者近期疗效、3年无瘤生存率及3年总生存率差异。结果化疗组不同病理分期化疗总有效率为Ⅰb2期92.86%、Ⅱa期80.00%、Ⅱb期69.23%,不同病理分期患者的化疗效果无显著性差异(χ2=2.447,P=0.294)。化疗组鳞癌化疗总有效率为95.83%,显著高于腺癌类型(χ2=5.738,P=0.017)。化疗组的手术时间和术中出血量与手术组比较无显著性差异(均P>0.05)。化疗组和手术组患者术后的标本检查中,阴道切缘阳性率为4.26%和2.38%,两组比较无显著性差异(P>0.05),化疗组的淋巴结转移率和脉管浸润率分别为12.77%、17.02%,均显著的低于手术组(χ2值分别为4.369、8.957,均P<0.05)。化疗组术后的3年无瘤生存率为78.72%(37/47),显著高于对照组的50.00%(21/42)(χ2=8.062,P=0.005);化疗组术后的3年总生存率为88.23%(41/47),高于对照组的80.95%(34/42),但无显著性差异(χ2=0.660,P=0.416)。结论对Ⅰb2~Ⅱb期宫颈癌患者采用术前新辅助化疗可以显著提高手术切除率,降低淋巴结转移及脉管浸润,提高术后无瘤生存时间。
宫颈癌;新辅助化疗;宫颈癌根治术;临床效果
[Abstract]ObjectiveTodiscusstheclinicaleffectofpreoperativeneoadjuvantchemotherapy(NACT)combinedwithradicalhysterectomytreatmentonⅠb2-Ⅱbcervicalcancer.MethodsAretrospectiveanalysiswasconductedonclinicaldataof89casesofcervicalcancertreatedinYu’nanCountySecondPeople’sHospitalfromJuly2009toSeptember2011.Thecasesweredividedintochemotherapygroup(preoperativechemotherapyandsurgery, 47cases)andsurgerygroup(directuseofsurgery, 42cases),andtwogroupswerecomparedinshort-termefficacy, 3-yeardisease-freesurvivalrateand3-yearoverallsurvivalrate.ResultsTheoveralleffectiverateofchemotherapygroupwas92.86%, 80.00%and69.23%,respectivelyatstageⅠb2, ⅡaandⅡb,andthedifferencewasnotsignificant(χ2=2.447,P=0.294).Thetotaleffectiverateofsquamouscellcarcinomawas95.83%,whichwasobviouslyhigherthanadenocarcinoma(χ2=5.738,P=0.017).Thedifferencesinoperativetimeandintraoperativebloodlosswerenotsignificantbetweenchemotherapygroupandsurgerygroup(bothP>0.05).Ofspecimensinchemotherapygroupandsurgerygroup,vaginalpositivemarginratewas4.26%and2.38%,respectively,andthedifferencewasnotremarkable(P>0.05).Lymphnodemetastasisrateandvascularinvasionrateinchemotherapygroupwas12.77 %and17.02%,respectively,whichweresignificantlylowerthanthoseinsurgerygroup(χ2valuewas4.369and8.957,respectively,bothP<0.05).Inchemotherapygroup3-yeardisease-freesurvivalratewas78.72% (37/47),whichwassignificantlyhigherthanthatofsurgerygroup(50.00%, 21/42) (χ2=8.062, P=0.005),but3-yearsurvivalrateoftheformer(88.23%, 41/47)wasnotsignificantlyhigherthanthelater(80.95%,34/42) (χ2=0.660, P=0.416).ConclusionForpatientswithcervicalcanceratⅠb2-Ⅱb,NACTbeforesurgerycansignificantlyimprovetheresectionrate,reducelymphnodemetastasisandvascularinvasion,andprolongpostoperativesurvivaltime.
[Keywords]cervicalcancer;neoadjuvantchemotherapy(NACT);radicalhysterectomy;clinicaleffect
宫颈癌主要是指来源于子宫颈阴道部或鳞状上皮细胞与柱状上皮细胞交界处的恶性肿瘤,是女性生殖系统内发病率较高的恶性肿瘤。目前治疗宫颈癌主要方法为手术治疗,但临床中单独使用宫颈癌根治术的疗效有限,术后淋巴结转移率与脉管浸润率较高,患者术后无瘤生存时间较短。宫颈癌术前辅助化疗(neoadjuvantchemotherapy,NACT)是一种治疗宫颈癌的新型治疗方式,尤其是对局部晚期与巨块型(肿块直径≥4cm)宫颈癌,可以有效消灭播散的亚临床转移灶,缩小局部病灶,降低肿瘤分期,为手术治疗提供有利条件[1]。本文回顾性分析了89例Ⅰb2~Ⅱb期宫颈癌患者实施术前新辅助化疗联合宫颈癌根治术的临床疗效与安全性,研究结果如下。
1材料与方法
1.1一般材料
选取郁南县第二人民医院2009年7月至2011年9月收治的89例宫颈癌患者作为研究对象,根据是否采用术前新辅助化疗分为两组。化疗组47例,年龄34~65岁,平均年龄(47.8±11.6)岁;其中鳞癌24例、腺癌23例,根据国际妇产联盟分期标准(FIGO):Ⅰb2期14例、Ⅱa期20例、Ⅱb期13例。手术组42例,年龄31~65岁,平均年龄(45.9±13.2)岁;其中鳞癌21例、腺癌21例,根据FIGO标准:Ⅰb2期10例、Ⅱa期18例、Ⅱb期14例。两组患者的基线资料(年龄、病理类型、FIGO分期)比较无显著性(均P>0.05)。
纳入标准:所有宫颈癌患者均经过术前病理检查确诊,均为首次发现的宫颈癌患者,近期未使用其他抗癌药物进行治疗,愿意接受术前新辅助化疗,本治疗在通过医学伦理委员会审批后实施。
排除标准:肝肾功能严重障碍的患者、对化疗药物严重不耐受的患者、不能严格按照辅助化疗要求完成化疗疗程的患者、未能在本院接受手术治疗的患者、未能接受术后随访观察的患者。
1.2治疗方法
手术组患者保持平卧位,在下腹正中脐部偏左上4cm行做切口,依次切开皮肤与皮下组织进入腹部,行广泛性全子宫切除术+双附件切除术+盆腔淋巴结清扫术。化疗组患者在手术组术前采用紫杉醇+顺铂(TP)化疗方案,将135~175mg/m2的紫杉醇溶于500mL的生理盐水中进行静脉滴注,每3个小时给予卡铂200~400mg/m2,共持续3周[2]。
1.3观测指标及疗效判定
根据国际抗癌联盟的疗效评价标准:术前新辅助化疗结束后3周对患者进行妇科、CT、MRI检查和评价患者的病灶变化情况,其分为完全缓解(CR):肿瘤病灶完全消失,维持4周以上;部分缓解(PR):肿瘤病灶较化疗前缩小>50%;稳定(SD):患者的肿瘤病灶缩小<50%或增大<25%,无新发病灶出现;进展(PD):新发病灶出现或肿瘤病灶增大>25%。总有效率=(CR+PR)/本组样本量×100%。
比较化疗组和手术组患者的手术时间、术中出血量及术后病理检查情况(阴道切缘阳性率、淋巴结转移率、脉管浸润率),比较两组患者的3年无瘤生存率及总生存率,并计算生存中位时间。
术后随访:在患者手术治疗结束出院后即对患者进行随访观察,随访方式主要为电话、登门随访,患者每1个月到医院进行1次随诊,主要通过妇科检查、CT、肿瘤标志物判定患者是否出现复发,手术组有1例患者在第19个月失访,化疗组在第27个月失访1例。
1.4统计学方法
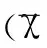
2结果
2.1化疗组不同病理分期患者的化疗效果
化疗组患者的不同病理分期化疗总有效率为Ⅰb2期92.86%、Ⅱa期80.00%、Ⅱb期69.23%,不同病理分期患者的化疗效果无显著性差异(χ2=2.447,P=0.294),见表1。
2.2化疗组不同病理类型的化疗效果
化疗组患者的鳞癌化疗总有效率为95.83%,显著的高于腺癌类型(χ2=5.738,P=0.017),见表2。
表1化疗组患者的不同病理分期的化疗效果比较(n)
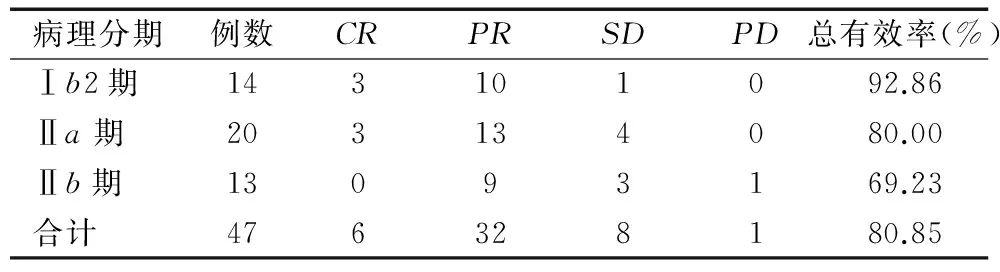
Table 1 Comparison of chemotherapy effect at differentpathological stage in chemotherapy group(n)
表2化疗组患者的不同病理类型的化疗效果比较(n)

Table 2 Comparison of chemotherapy effect of differentpathological types in chemotherapy group(n)
2.3化疗组和手术组患者实施宫颈癌根治手术的术中指标
化疗组的手术时间和术中出血量与手术组比较均无显著性差异(均P>0.05),见表3。
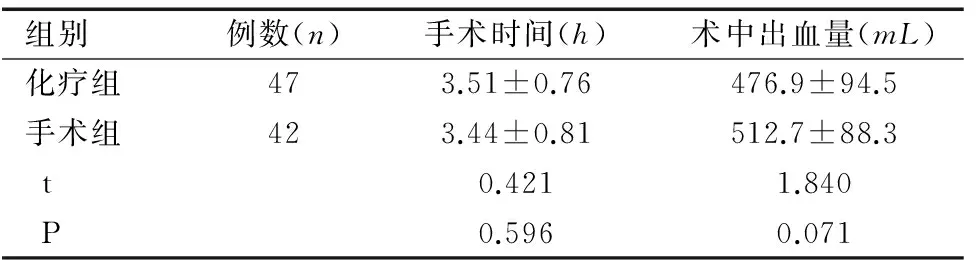
组别例数(n)手术时间(h)术中出血量(mL)化疗组473.51±0.76476.9±94.5手术组423.44±0.81512.7±88.3t0.4211.840P0.5960.071
2.4化疗组和手术组患者的术后病理检查结果
在化疗组和手术组患者术后的标本检查中,阴道切缘阳性率分布为4.26%、2.38%,两组比较无显著性差异(P>0.05);化疗组的淋巴结转移阳性率、脉管浸润阳性率分别为12.77%、17.02%,显著低于手术组(均P<0.05),见表4。
2.5化疗组和手术组的术后随访结果
两组各有1例患者失访。化疗组术后的3年无瘤生存率为78.72%(37/47),显著高于对照组的50.00%(21/42),(χ2=8.062,P=0.005);化疗组的3年无瘤中位生存时间34个月显著高于手术组的31个月(log-rankχ2=9.241,P=0.001<0.05,见图1。化疗组术后的3年总生存率为88.23%(41/47),高于手术组的80.95%(34/42),但经比较无显著性差异(χ2=0.660,P=0.416);化疗组的3年中位生存时间为35个月,高于手术组的34个月,但经比较无显著性差异(log-rankχ2=0.421,P=0.589>0.05,见图2。

表4 两组患者的术后病理检查结果差异[n(%)]
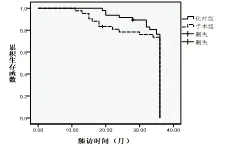
图1两组患者的无瘤生存中位时间
Fig.1Mediantimeofdisease-freesurvivaloftwogroups
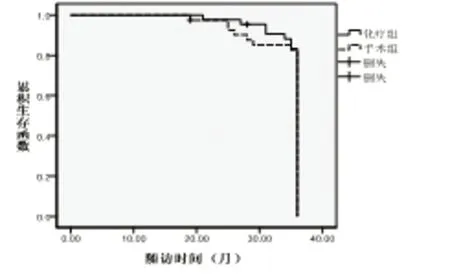
图2 两组患者的3年生存中位时间
2.6两组患者的不良反应发生情况
化疗组在化疗过程中有4例患者出现胃肠道反应,3例患者出现白细胞降低,1例患者出现少量脱发,2例患者出现谷丙转氨酶轻度升高;手术组由于未进行术前辅助化疗,所以未见不良反应,化疗组的不良反应发生率(21.28%)显著的高于手术组(0)(χ2=10.067,P=0.002<0.05)。
3讨论
宫颈癌是临床妇科常见的恶性肿瘤,发病率仅次于乳腺癌,约占癌症总数的15%,已成为发展中国家育龄期妇女的主要死亡原因。宫颈癌主要由人乳头状瘤病毒感染所致,早期无明显症状与体征,妇科内诊可见宫颈光滑且与其他慢性宫颈炎症无明显差别,易被误诊与漏诊。当患者病情进展后可以出现不同程度的阴道流血、流液和腰骶坠痛,且多伴有区域和宫旁淋巴结转移。目前宫颈癌的Ⅰ、Ⅱ期治疗仍以手术为主,Ⅲ、Ⅳ期的治疗以放射治疗为主。临床分期处在Ⅰb2~Ⅱa期的宫颈癌患者手术存在一定风险,若患者的肿块体积较大,手术切除存在一定困难,且手术创伤较大,因此考虑行手术前应尽可能缩小瘤体的体积。新辅助化疗通过宫颈癌根治术前对患者进行短周期的全身化治疗,缩小肿瘤体积,提高手术切除率以及对化疗的敏感性。
宫颈癌的新辅助化疗是在术前对患者进行先期化疗,对局部有转移或巨块型的中晚期患者,可以明显缩小肿瘤的体积及转移范围,降低肿瘤的临床分期,使原来无法手术的患者获得广泛子宫切除术的机会[3]。相关文献报道,Ⅰb~Ⅱa期宫颈癌患者术前辅助化疗可以明显缩小肿块的体积,并有效清除临床转移病灶,保留年纪较轻的晚期宫颈癌患者的卵巢与阴道功能[4]。本文结果显示,化疗组和手术组患者术后的标本检查中,阴道切缘阳性率分布无显著性差异(P>0.05),化疗组的淋巴结转移率、脉管浸润率均低于手术组(均P<0.05)。这说明了,宫颈癌术前行新辅助化疗可以阻断病变区域的血流供应,使肿瘤因缺少血液的营养供应而逐渐萎缩,有利于宫颈癌根治术的进行,延缓肿瘤的宫旁浸润,减少术中出血量,减轻术中大出血风险[5]。本资料中,化疗组术后的3年无瘤生存率与无瘤生存时间均高于手术组(均P<0.05)。化疗组术后的3年总生存率与中位生存时间均高于手术组,但无显著性差异(均P>0.05)。这表明了,术前新辅助化疗结合宫颈癌根治术治疗Ⅰb2~Ⅱb期宫颈癌的临床疗效显著优越于单纯使用手术治疗,这一结果与相关文献[6]报道的数据相一致。宫颈癌根治术术前辅助化疗可以明显缩小肿瘤直径、提高治疗效率、延长患者的生存时间。其原因可能为,术前化疗作用于不同的细胞周期,缩小了肿瘤细胞的同时也提高了化疗的敏感性,减少了宫颈癌的转移,且干扰肿瘤细胞亚致死性损伤的修复[7]。因此认为,临床上对于宫颈癌患者的治疗,建议实施术前新辅助化疗结合宫颈癌根治术,提高患者淋巴细胞免疫能力,降低局部患期宫颈癌肿瘤细胞增殖,促进癌细胞凋亡,提高局控率与生存率。
综上所述,对Ⅰb2~Ⅱb期宫颈癌患者采用术前新辅助化疗可以有效缩小局部肿瘤的体积,提高术中肿瘤及微小转移灶的清除率,降低淋巴结转移与脉管浸润,提高术后无瘤生存时间。
[1]MamounasEP,AndersonSJ,DignamJJ, et al.Predictorsoflocoregionalrecurrenceafterneoadjuvantchemotherapy:resultsfromcombinedanalysisofNationalSurgicalAdjuvantBreastandBowelProjectB-18andB-27[J].JournalofClinicalOncology,2012,30(32):3960-3966.
[2]刘巧丹,石少权,刘长青,等.宫颈癌术前同期放化疗和新辅助化疗的疗效比较[J].中华肿瘤防治杂志,2012,19(11):860-862,866.
[3]何超蔓,梁峰冰,陈曼玲,等.术前新辅助化疗治疗宫颈癌62例的疗效观察[J].中华医学杂志,2012,92(5):327-329.
[4]SjoquistKM,BurmeisterBH,SmithersBM, et al.Survivalafterneoadjuvantchemotherapyorchemoradiotherapyforresectableoesophagealcarcinoma:anupdatedmeta-analysis[J].LancetOncology,2011,12(7):681-692.
[5]BearHD,TangG,RastogiP, et al.Bevacizumabaddedtoneoadjuvantchemotherapyforbreastcancer[J].NewEnglandJournalofMedicine,2012,366(4):310-320.
[6]vonMinckwitzG,EidtmannH,RezaiM, et al.NeoadjuvantchemotherapyandbevacizumabforHER2-negativebreastcancer[J].NewEnglandJournalofMedicine,2012,366(4):299-309.
[7]胡峥,邹文,齐国华,等.放化疗同步治疗晚期宫颈癌的临床观察[J].中国妇幼健康研究,2014,25(2):303-305.
[专业责任编辑:杨文方]
Therapeutic effect of preoperative neoadjuvant chemotherapy on cervical cancer at Ⅰb2-Ⅱb
JIANG Cui-lan1, LIU Mei-hua1, HUANG Jin-mei1,CHEN Zhong-wen2
(1.Yu’nan County Second People’s Hospital, Guangdong Yu’nan 527125, China;2.ZhaoqingFirstPeople’sHospital,GuangdongZhaoqing526020,China)
2015-02-27
江翠兰(1966-),女,主治医师,主要从事妇产科临床工作。
陈中文,主任医师。
10.3969/j.issn.1673-5293.2016.01.040
R737.33
A
1673-5293(2016)01-0117-03
