骨髓瘤脊柱病变的外科手术治疗
2016-09-19徐凯扈文海胡彤宇齐典文
徐凯 扈文海 胡彤宇 齐典文
·论著·
骨髓瘤脊柱病变的外科手术治疗
徐凯扈文海胡彤宇齐典文
目的探讨骨髓瘤脊柱病变的外科手术治疗的指征、术式及并发症,明确术后疗效。方法回顾性分析自接受手术治疗的脊柱病变为主的30例骨髓瘤患者资料,根据患者的年龄、身体状况及病变部位情况,分别行微创手术(经皮椎体成形术/经皮椎体后凸成形术)、开放性手术(前路、后路或前后联合入路),术后全部转血液科后续治疗。手术前后分别对患者疼痛症状(VAS)、神经功能状态(Frankel)、生活质量(Karnofsky)、脊柱不稳定性情况进行对比分析。结果30例患者术后随访4~36个月,平均随访25.8个月。术后患者疼痛症状、神经功能状态、生活质量均有明显改善(P<0.01),脊柱不稳定情况较术前明显改善并且随访期间未曾发生脊柱不稳定情况。结论对于有严重脊柱区疼痛或有神经功能损害或可能发展为脊柱不稳、已经脊柱不稳的骨髓瘤患者,外科手术治疗具有较高的症状缓解率和较低的并发症发生率。
骨髓瘤;脊柱;外科手术
浆细胞骨髓瘤是浆细胞的一种恶性疾病,通常起源于骨髓,但也可涉及其他组织,从而产生临床症状[1]。据文献报道,骨髓瘤约占所有恶性肿瘤的1%,占恶性造血系统肿瘤的10%~15%[2]。骨髓瘤的发病部位主要位于中轴骨,依次发生于脊柱、肋骨、颅骨、骨盆和股骨,发生于椎骨的病变占50%以上。因其发病隐匿,早期无显著的临床症状,所以本病容易漏诊及误诊,给临床治疗造成困难。本病导致的顽固性骨痛、脊柱不稳、脊髓压迫等临床症状严重影响了患者的生活治疗,往往需要通过外科手术进行治疗。本研究回顾性分析以脊柱病变为主的多发性骨髓瘤或孤立性骨髓瘤患者的病历资料、手术术式、并发症及治疗效果,以探讨外科手术治疗骨髓瘤脊柱病变的应用价值。
1 资料与方法
1.1一般资料资料来源于2005年1月至2013年1月,在我科进行手术治疗骨髓瘤脊柱病变的病例,共计30例,其中男18例,女12例;年龄39~79岁,平均年龄(61.2±10.1)岁。其中病灶累及单一椎体19例,累及两个椎体9例,累及三个椎体及以上2例,其中合并其他部位病变的7例。本组45个病变椎体中,颈椎6个,胸椎24,腰椎15个。30例患者来院时皆因持续性骨痛且无法缓解就诊于我科,入院疼痛视觉模拟评分(VAS)评分,6~9分,平均(7.23±1.2)分。30例患者中初诊时有神经功能损害的10例,入院后术前准备期间出现神经功能状态异常的3例,Frankel分级B级1例,C级3例,D级9例;并采用Karnofsky评分对其进行生活质量评分,患者生活质量普遍偏低;根据影像学判定脊柱不稳定10例。
1.2辅助检查30例患者入院后均行骨髓瘤检测、血尿免疫固定电泳及术前常规化验检查;行X线、CT、MRI及ECT检查。骨髓瘤监测异常13例,血清免疫固定电泳出现M蛋白14例,尿免疫固定电泳出现BJ蛋白15例;X线均表现为溶骨性病变或骨质疏松性密度减低,病变椎体有不同程度的楔形变或双凹形变26例,其中出现后凸畸形13例;CT检查有明显的骨皮质连续性中断19例;MRI表现为T1W1和T2W1的异常信号,在MRI上有不同程度的硬脊膜或脊髓压迫表现13例。ECT均表现为病变部位的放射性核素浓聚,其中患者颅骨表现异常4例,合并肋骨改变5例。
1.3手术
1.3.1手术术式的选择:本科骨髓瘤患者手术指征:顽固性骨痛、脊柱失稳、神经功能损害。所有患者术前行术前相关检查,评估患者身体情况,均无明显手术禁忌证。术前患者均未行免疫支持治疗及放、化疗。根据患者的X线、CT及MRI的影像学检查结果,对患者的脊柱病变进行分型。根据WBB(Weinstein-Boriani-Biagini)系统分区,不同部位的肿瘤分别采用前、后或前后联合入路。对于病变位于4~9区且病变未破坏骨皮质或椎体后方骨皮质无破坏单一椎体病变的12例患者,采用经皮椎体成形术(PVP)或经皮后凸椎体成形术(PKP)+针吸活检术;对于病变位于1~4及9~12区的11例患者,采用单纯后路肿瘤切除椎管减压+椎弓根钉内固定术;对于病变位于5~8区或病变主要位于5~8区累及4、9区的5例患者,采取单纯前路椎体切除+钛笼植骨支撑重建+钢板内固定术;对于2例病变广泛累及整个脊椎的单节段肿瘤患者,采取前后入路肿瘤切除+钛网植骨或骨水泥植入+钢/钛板内固定+后路椎弓根内固定。开放性手术病灶清除时应做到肉眼无肿瘤组织,直至后纵韧带,解除肿瘤组织对神经及脊髓的压迫。对于脊髓或神经根周边的病变,在保证不损害神经及脊髓且解除其压迫应尽量多的切除病变,反复蒸馏水浸泡冲洗。对于病变位于前柱或者中柱者,微创手术(PVP/PKP)及开放性(钛网骨水泥植入/钢板内固定)均重建脊柱稳定性,对于病变位于后柱者,后路椎弓根内固定重建脊柱稳定性。
1.3.2手术后的监控:术后3 d对患者进行生命体征监测,给予有神经症状或者开放性手术患者脊髓脱水及激素治疗,其余患者给予补液、对症治疗,对于开放性手术术后2周内严密观察双下肢运动功能状态及观察有无手术并发症发生,如有并发症及时进行相应处理。术后全部患者在度过围手术期安全后转入血液科进一步行放化疗等后续治疗。
1.4对比指标术后2周内再次行疼痛VAS评分,1月行神经功能状态Frankel评分,半年行生活质量Karnofsky评分。采用Cybulski[3]对于转移瘤不稳定的标准评价脊柱稳定性:(1)前柱和中柱破坏,椎体高度压缩≥50%;(2)≥2个相邻节段压缩骨折;(3)累及中柱和后柱(骨折块可移位); (4)进行了椎板切除减压术却未处理前柱和中柱破坏者;满足其中一条即可定义为脊柱不稳定。术前根据入院影像学检查进行评定,术后随访中根据复查影像学检查进行评定。

2 结果
2.1手术效果术后全部获得随访,随访4~36个月,平均随访25.8个月,随访期间对患者的生活质量进行评分,并且定期复查拍片进行脊柱不稳定评价。30例患者术后2周VAS评分,较术前有明显改善(P<0.01);术后神经功能损害情况同样有了显著改善,4例术前截瘫患者得到了一定的恢复,1例由Frankel B级转为C级,3例由Frankel C级转为D级,7例Frankel D级转为E级,治疗前后Frankel评分差异有统计学意义(P<0.01);术后半年对患者进行生活质量的评分,依据Karnofsky标准,生活质量明显得到提高(P<0.01)。术后定期复查中观察椎体稳定程度情况,术前4例脊柱不稳定患者术后重建脊柱稳定性,随访期间均未出现不稳定情况,其他患者也均未出现脊柱不稳定情况。见表1。
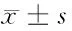
表1 患者手术效果分析 n=30,分,
2.2术后不良反应及并发症术后出现骨水泥渗入椎旁1例,但术中发现后立即停止注射,无相关临床症状发生;出现伤口延迟愈合1例,给予患者蛋白补给及营养治疗,患者伤口愈合;出现伤口感染现象1例,经过双氧水冲洗及常规换药后愈合良好;出现脑脊液漏2例,给予患者头低体高位、补液等治疗后痊愈。所有患者无围手术期肺栓塞等严重并发症的发生。见图1~4。
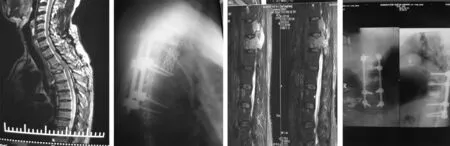

图1 示胸3单节段的骨髓瘤并且出现压缩性骨折,压迫硬脊膜产生神经功能障碍 图2 示全椎体切除钛网置入内固定术后内固定在位良好图3 示胸11、12两椎体、棘突受累压迫脊髓图4 示行后路减压椎弓根内固定+椎体成形术,术后骨水泥无泄漏,内固定在位良好
3 讨论
放化疗是骨髓瘤常规治疗方法,单纯使用放化疗方案治疗取得的效果有限[4],联合外科手术治疗可以取得较好的效果。另一方面,由于手术联合常规放化疗的骨髓瘤患者术后生存期要远远高于其他转移瘤患者[5],且预后较好[6],所以对于有顽固性疼痛、脊柱不稳、脊髓压迫以及内科治疗效果不满意的骨髓瘤脊柱病变患者,可积极采取外科手术治疗。
3.1手术术式的选择相对完整切除肿瘤、充分减压是保证脊柱肿瘤术后疗效的关键[7],术式的选择至关重要,对于骨髓瘤脊柱病变患者,手术术式的选择主要由肿瘤累及脊柱节段、脊柱侵袭部位及脊髓受压部位等决定的[8]。对于椎体压缩明显的采用PKP,部分恢复椎体高度,还能够增强椎体强度及稳定性、防止塌陷、缓解疼痛[9],同时注入骨水泥后,其机械作用可使局部血流中断,其化学毒性作用及聚合热还可使肿瘤组织及其周围组织的神经末梢坏死达到止痛的效果,甚至在某种意义上具有一定程度的杀死肿瘤细胞的作用[10]。开放性手术根据肿瘤累及脊柱前、中、后柱情况采用前路、后路或者前后入路,旨在针对神经受压节段椎节进行选择性切除肿瘤病灶,椎管减压,内固定植入重建脊柱稳定[11]。
3.2疗效分析术后对患者随访期间,分别行VAS评分、Frankel评分及Karnofsky评分,术后较术前均有显著的改善,说明根据WWB分期系统制定的手术方案能够显著缓解患者的疼痛症状,解除脊髓的压迫、部分或者完全恢复神经功能,改善了患者的预后[12]。术后随访期间,根据定期复查的影像学检查,采用Cybulski对于转移瘤不稳定的标准进行评价,发现26例术前无脊柱不稳手术患者术后没有出现脊柱不稳的情况,4例脊柱不稳患者通过手术治疗重建椎体稳定性后脊柱稳定性得到了很好的延续。外科手术治疗改善或者预防脊柱不稳,重建椎体稳定性,避免了因脊柱不稳造成的疼痛、神经功能损害及生活质量的下降[3]。
3.3并发症及注意事项本组患者中并发症的发生率为16.7%(5/30),明显低于其他脊柱转移癌手术并发症的发生率[13]。本组术后出现伤口浅表感染延迟愈合患者2例,2例患者年龄偏大,全身状况较差。微创手术治疗患者中最主要的并发症是骨水泥渗出,其最严重的后果是骨水泥损害椎管内神经组织及进入血管造成肺栓塞,而最主要的原因是骨水泥黏稠度低以及注射量大[14]。所以对于避免该类现象的发生应该术前行CT检查,详细了解椎体骨质破坏情况;其次术中应在C型臂下严格监控,避免发生骨水泥渗漏。虽然本组患者术后随访没有出现脊柱不稳情况,但是骨髓瘤患者往往合并广泛的骨质疏松[15],所以需要注意内固定失败情况的发生,所以要积极给予患者全身骨质疏松治疗。近年来二磷酸盐逐渐运用到骨髓瘤的治疗上来,其具有抑制破骨细胞的活性,进而能够缓解溶骨改变的骨髓瘤患者的骨痛及降低病理性骨折及高钙血症等情况的发生率[15]。术后所有患者在度过围手术期后都应行术后规范化疗,以期达到应有的治疗效果。
综上所述,对于有顽固性疼痛、脊柱不稳、神经功能损害甚至截瘫的脊柱骨髓瘤患者,外科手术治疗具有较高的症状缓解率和较低的并发症发生率,表明了外科手术对于脊柱骨髓瘤患者的是一种行之有效的治疗方法。
1Bilsky MH, Azeem S. Multiple myeloma: primary bone tumor with systemic manifestations. Neurosurg Clin N Am,2008,19: 31-40.
2Smith L, McCourt O, Henrich M, et al. Multiple myeloma and physical activity: a scoping review. BMJ Open,2015,5: e009576.
3Cybulski GR. Methods of surgical stabilization for metastatic disease of the spine. Neurosurgery,1989,25: 240-252.
4Stolting T,Knauerhase H,Klautke G,et al.Total and single doses influence the effectiveness of radiotherapy in palliative treatment of plasmacytoma. Strahlenther Onkol,2008,184: 465-72.
5Durr HR,Wegener B,Krodel A,et al. Multiple myeloma: surgery of the spine: retrospective analysis of 27 patients. Spine (Phila Pa 1976),2002,27: 320-324.
6Zeifang F,Zahlten-Hinguranage A,Goldschmidt H,et al.Long-term survival after surgical intervention for bone disease in multiple myeloma. Ann Oncol,2005,16: 222-227.
7刘忠军. 对脊柱肿瘤外科治疗现状与发展趋势的思考. 中国脊柱脊髓杂志,2010: 617-619.
8陶惠民, 叶招明, 杨迪生,等.脊柱转移肿瘤手术治疗风险和预后分析.中华肿瘤杂志,2004,26: 226-230.
9Kasperk C, Haas A, Hillengass J, et al. Kyphoplasty in patients with multiple myeloma a retrospective comparative pilot study. J Surg Oncol,2012,105: 679-86.
10王正明, 张根福, 鲍丰,等. 经皮椎体成形术治疗胸腰椎椎体转移癌的疗效观察. 中国脊柱脊髓杂志,2007: 846-848.
11王毅飞, 郭卫, 杨荣利,等. 脊柱骨髓瘤的手术治疗效果及预后分析. 中国脊柱脊髓杂志,2014: 1001-1006.
12赵亭国, 扈文海, 李会杰,等. 脊柱病变为主的多发性骨髓瘤的手术治疗探讨. 实用骨科杂志,2012: 1057-1060,1081.
13Vargas LAJ,Fernandez CC,Panadero UT,et al.Anterior and anterolateral approach in the treatment of thoracic and lumbar vertebral metastasis causing spinal cord compression.Neurocirugia (Astur),2015,26: 126-136.
14Kaufmann TJ, Trout AT, Kallmes DF. The effects of cement volume on clinical outcomes of percutaneous vertebroplasty. AJNR Am J Neuroradiol,2006,27:1933-1937.
15Terpos E, Sezer O, Croucher PI, et al. The use of bisphosphonates in multiple myeloma: recommendations of an expert panel on behalf of the European Myeloma Network. Ann Oncol,2009,20:1303-1317.
10.3969/j.issn.1002-7386.2016.18.024
050051石家庄市,河北医科大学第三医院骨与软组织肿瘤科(徐凯为河北医科大学2013级在读硕士研究生)
扈文海,050051石家庄市,河北医科大学第三医院骨与软组织肿瘤科;
E-mail:huwenhai95@163.com
R 739.42
A
1002-7386(2016)18-2805-03
2016-02-01)
