三种内固定治疗伴骨质疏松不稳定型股骨转子间骨折的比较研究
2016-09-02李富林黄宇尹东莫冰峰刘文辉黄晓
李富林 黄宇 尹东 莫冰峰 刘文辉 黄晓
三种内固定治疗伴骨质疏松不稳定型股骨转子间骨折的比较研究
李富林黄宇尹东莫冰峰刘文辉黄晓
目的比较动力髋螺钉(dynamic hip screw,DHS)、锁定加压钢板(locking compression plate,LCP)和股骨近端防旋转髓内钉(proximal femoral nail antirotation,PFNA)治疗老年人伴骨质疏松不稳定型股骨转子间骨折的治疗效果。方法对2010年10月至2014年8月我们治疗的103例股骨转子间骨折伴骨质疏松患者进行回顾性分析,按照Evans分型,Ⅲa型43例,Ⅲb型35例,Ⅳ型20例,R型5例。其中42例采用DHS治疗,30例采用LCP治疗,31例采用PFNA治疗。通过分析比较DHS、LCP和PFNA治疗骨质疏松性不稳定型股骨转子间骨折患者的手术时间、术中失血量、下地行走时间、骨折愈合时间、术后并发症及髋关节功能评分等方面的疗效。结果所有患者术后随访时间为6~30个月,平均为(14.5±3.2)个月。三组患者在手术时间、术中失血量、下地行走时间、骨折愈合时间比较,差异均有统计学意义(均P<0.05)。PFNA组术后髋关节功能评分优于DHS组(P<0.05)。三组患者在术后并发症比较,差异均无统计学意义(均P>0.05)。结论DHS、LCP、PFNA对于Ⅲa、Ⅲb、Ⅳ型骨质疏松性不稳定型股骨转子间骨折均为可行方法。因为PFNA手术时间、术中失血量、下地行走时间、骨折愈合时间和优良率等方面均优于LCP与DHS,对于R型骨质疏松性不稳定型股骨转子间骨折,应选用PFNA。
髋骨折;内固定器;生物力学;老年人;骨质疏松
股骨转子间骨折是创伤骨科常见的骨折,多见于老年人,且多伴随骨质疏松,随着我国社会老龄化加剧,老年人股骨转子间骨折的发病率有上升的趋势[1]。传统的保守治疗股骨转子间骨折愈合慢,卧床时间长,且骨折获得良好的复位和可靠的固定非常困难,容易产生肺炎、褥疮等并发症,甚至导致原有的内科疾病加重,会严重影响患者的生活质量,而且愈合效果差,病死率高[2]。目前,手术治疗已得到了临床上的认可,其安全性高,成为了股骨转子间骨折治疗的主要方法[3]。此外,不稳定型股骨转子间骨折常伴有局部软组织、神经、血管的损伤,为了提高患者的生活质量,减少致残率和病死率,在无明显手术禁忌证的情况下,临床上多主张早期手术、早期功能锻炼。但是,目前对于骨质疏松性不稳定型股骨转子间骨折的治疗,内固定的选择仍是一个有争议的话题[4]。我们对治疗的骨质疏松性不稳定型股骨转子间骨折患者进行回顾性分析,结合实际病例,就动力髋螺钉(dynamic hip screw,DHS)、锁定加压钢板(locking compression plate,LCP)和股骨近端防旋转髓内钉(proximal femoral nail antirotation,PFNA)各自的特性及其并发症的防治进行比较,为临床内固定选择提供参考依据。
资料与方法
一、一般资料
将2010年10月至2014年8月期间我们收治的股骨转子间骨折患者,排除病理性骨折,多发性骨折及非骨质疏松性骨折患者,共103例符合标准的患者纳入本次试验。按照Evans分型[5]:Ⅲa型43例,Ⅲb型35例,Ⅳ型20例,R型5例。按手术类型分为三组:①DHS组42例,男18例,女24例;年龄为63~ 89岁,平均为(73.2±6.8)岁。致伤原因:摔伤35例,交通伤5例,高处坠落伤2例。②LCP组30例,男13例,女17例;年龄为62~89岁,平均为(73.4±7.2)岁。致伤原因:摔伤26例,交通伤3例,高处坠落伤1例。③PFNA组31例,男14例,女17例;年龄为60~87岁,平均为(72.1±7.3)岁。致伤原因:摔伤25例,交通伤5例,高处坠落伤1例。所有患者均合并有骨质疏松症,Singh指数≤Ⅳ级,且均合并有不同程度的心血管系统、呼吸系统、内分泌系统等内科系统疾病。三组患者术前一般资料比较见表1,差异均无统计学意义(均P>0.05)。

表1 三组患者一般资料比较(例)
二、手术方法
(一)DHS组
在椎管内麻醉下,患者取平卧位,“C”型臂X线机透视下牵引闭合复位。于大转子顶部向下做适当长度纵行切口,暴露股骨外侧和大转子。选择合适的位置按颈干角130°插入导针,“C”型臂X线机透视,证实导针位于合适的位置。将合适的钢板放置于股骨干正外侧,选择合适长度的螺钉,扩孔、攻丝,螺钉固定。拧入皮质骨螺钉固定,最后用加压螺丝适度加压。“C”型臂X线机再次透视,骨折复位满意后,冲洗切口,逐层缝合(图1)。

图1 患者,男,62岁,左股骨转子间骨折,采用DHS治疗 a:术前骨盆X线提示左股骨转子间骨折;b:术后X线提示骨折复位良好
(二)LCP组
在椎管内麻醉下,于大转子上方2 cm处,沿股骨向外侧做适当长度纵行切口逐层分离皮下组织,显露筋膜、股外侧肌和大转子,暴露骨折端,直视下手法复位,“C”型臂X线机透视复位良好后,临时克氏针固定,放置LCP,钻孔并拧入合适的螺丝钉固定钢板,再次行“C”型臂X线机复查固定满意后,逐层冲洗并缝合切口(图2)。
(三)PFNA组
在椎管内麻醉下,“C”型臂X线机透视下闭合复位,于股骨大转子顶端做纵行切口,分离肌肉,暴露大转子,自大转子顶点插入导针至髓腔中央,“C”型臂X线机透视满意后,空心钻扩髓拧入PFNA主钉至股骨髓腔。在套筒保护下将导针插入股骨颈内,空心钻钻开外侧皮质,锁定螺旋刀片,打入合适长度解锁状态远端螺钉,拧入尾帽,“C”型臂X线机透视满意后,逐层清洗,缝合切口(图3)。
三、术后处理
术后抗生素常规预防感染3 d,24 h引流量少于50 ml予拔除引流管。复查X线片无异常后,鼓励患者在拄拐或步行器保护下患肢进行非负重下地活动。根据患者骨质疏松程度及门诊随访X线片情况决定完全负重行走时间。根据X线检查结果对患者骨折愈合情况、并发症进行观察,对患者临床康复进行指导。
四、观察指标
记录各组患者手术时间、术中失血量、下地行走时间、骨折愈合时间及术后并发症。参照Harris髋关节功能评分标准评定患髋功能。随访根据X线检查结果对患者骨折愈合情况进行观察。
五、统计学方法
对所有数据应用SPSS 13.0软件(SPSS公司,美国)进行统计学处理,计量资料以±s表示,多组间比较采用单因素方差分析,两两组间比较采用q检验;计数资料采用卡方检验,P<0.05为差异具有统计学意义。
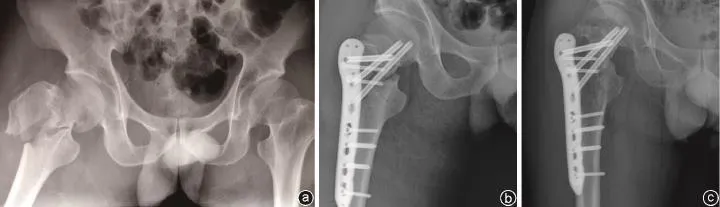
图2 患者,男,58岁,右股骨转子间骨折,采用LCP治疗 a:术前骨盆X线提示右股骨转子间骨折;b:术后X线提示骨折对位良好;c:术后6个月随访骨盆X线提示骨折愈合可

图3 患者,女,72岁,右股骨转子间骨折,采用PFNA治疗 a:术前骨盆X线提示右股骨转子间骨折;b:术后X线提示骨折对位良好;c:术后3个月随访股骨X线提示骨折愈合可
结果
一、三组患者手术情况比较
术后对三组患者随访时间为6~30个月,平均为(14.5±3.2)个月。比较三组患者的手术时间、术中出血量、下地行走时间及骨折愈合时间,其中PFNA组患者手术时间、术中出血量、下地活动时间及骨折愈合时间均优于DHS组与LCP组(均P<0.05);LCP组患者手术时间、术中出血量优于DHS组(均P<0.05),而该两组患者下地行走时间、骨折愈合时间比较,差异均无统计学意义(均P>0.05)(表2)。
二、三组患者术后Harrsi评分比较
DHS组、LCP组、PFNA组患者在术后髋关节功能优良率分别为76.19%、83.33%、93.54%(表3)。其中,PFNA组术后髋关节功能优良率明显优于DHS组(χ2=3.912,P=0.048)。PFNA组、DHS组与LCP组比较,差异均无统计学意义(χ2=1.566,P=0.211;χ2= 3.901,P=0.142)。
表2 三组患者术中、术后手术情况比较(±s)

表2 三组患者术中、术后手术情况比较(±s)
组别DHS(1)LCP(2)PFNA(3)F P1,2 P1,3 P2,3例数42 30 31 ----手术时间(min)86.78±3.97 75.30±3.09 65.55±2.11 384.65 0.000 0.000 0.000术中出血量(ml)362.21±16.20 344.73±4.73 326.68±6.75 88.64 0.000 0.000 0.000下地行走时间(周)8.57±0.81 8.76±0.56 7.10±0.75 48.09 0.284 0.000 0.000骨折愈合时间(周)15.76±1.22 15.87±1.37 13.33±0.74 50.58 0.677 0.000 0.000

表3 三组患者术后Harrsi评分的比较
三、三组患者术后并发症比较
DHS组、LCP组、PFNA组术后总并发症发生率分别为7.14%、10.00%、3.23%(表4),三组间两两比较差异均无统计学意义(均P>0.05)。
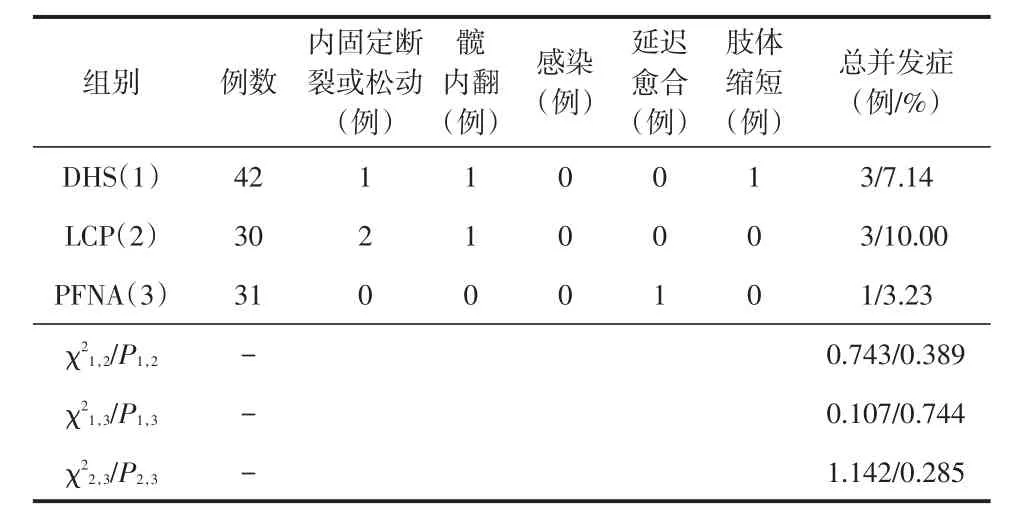
表4 三组患者术后并发症的比较
讨论
一、老年股骨转子间骨折的治疗现状
股骨转子间骨折是指发生在股骨颈基底部至小转子水平以上的骨折,为老年人常见骨折,约占全身骨折的3%~4%[6]。
目前,治疗股骨转子间骨折的内固定系统总体上可以分为:髓外固定系统和髓内固系统两大类。髓外固定系统主要包括DHS、DCS、LCP及外固定支架等,髓内固定系统主要包括Gamma钉、PFNA等,临床上对选用何种内固定仍没有统一标准,最常采用DHS、LCP、PFNA。
20世纪后期,DHS被逐步应用于股骨转子间骨折的治疗,一度成为治疗股骨转子间骨折的金标准,在临床上得到了广泛应用[7]。LCP及PFNA作为21世纪新兴的2种治疗股骨转子间骨折的内固定器,各自有不同特点,如LCP具备加压和锁定的双重优点,PFNA是在PFN基础上的改进产品。
二、内固定的比较及并发症的防治
(一)DHS优缺点及并发症防治
DHS主要是将滑动加压螺钉插入股骨颈固定骨折近端,在螺钉尾部套入侧方钢板固定骨折远端,具有动力加压和静力加压双重功能,使之保持良好的颈干角,可承受大部分负荷直至骨折愈合。其优点:①DHS通过轴向的加压,进一步固定骨折;②对于顺转子间骨折,具有抗剪切、抗内翻及一定的抗螺旋的作用;③适应髋关节颈干角,降低钢板的受力。正是因为DHS的这些优点,曾一度成为治疗股骨转子间骨折的金标准。
但随着DHS的的广泛应用,其缺点也逐渐暴露出来,如:术中创伤较大,切口较长,需要广泛剥离软组织,导致术中失血量增加。对于不稳定型股骨转子间骨折特别是反转子间骨折,Siwach等[8]报道其固定失败率为24%~56%,伴随骨质疏松的患者失败率更高。
DHS的并发症防治:①DHS的主钉较粗,需要暴露视野广泛,导致手术时间延长,失血量较多,也有可能影响股骨颈血运,影响骨折的愈合时间。本研究显示DHS组手术时间跟术中失血量较LCP组、PFNA组多,与张颖等[9]的研究结果一致,这就要求我们在用DHS时候应注意钝性分离肌肉及软组织。②DHS单螺钉经颈固定股骨头抗螺旋力不足,容易导致髋内翻、螺钉松动等并发症。本研究中DHS组患者中出现1例髋内翻,考虑由于患者存在重度骨质疏松,在滑动加压过程中由于DHS抗旋转力不足,可能导致骨折移位、髋内翻。所以,尤其是对于重度骨质疏松患者,切勿过度加压。③DHS固定股骨头颈的力矩较长,降低了固定的稳定性,从而延长了负重活动时间,童培建等[10]也指出DHS患者骨折愈合前应限制其负重行走。④对于骨质疏松患者,DHS加压过程中,可能会造成股骨颈缩短,导致患肢缩短,影响术后功能康复。本研究中DHS组出现1例肢体缩短,考虑与患者本身的骨折疏松有关,这也提醒我们骨质疏松患者在滑动加压过程需要更加谨慎。⑤对于反转子间骨折,因钢板位于负重线外侧,固定力臂大,DHS的失败率会更高[11]。本组研究有1例R型患者出现螺钉松动,证实了这一点。因此,对于反转子间骨折,笔者不建议使用DHS。⑥对于骨质疏松性不稳定型转子间骨折,由于DHS的抗旋能力较差,滑动加压后术后内固定更容易出现切割松动,从而导致骨折移位,引起髋内翻畸形甚至是螺钉切出[12]。可见对于骨质疏松性不稳定型股骨转子间骨折患者,DHS会影响术后髋关节功能评分,这与本研究所得结论一致。
根据DHS以上特点,对于Ⅰ型、Ⅱ型等稳定型骨折,尤其是骨质良好的前提下,DHS仍可作为临床上的优先选择,而对于Ⅲa、Ⅲb型骨质疏松患者,DHS亦可作为内固定的选择,但拧主钉或者滑动加压过程均需更加谨慎。而对于R型骨质疏松患者,不建议使用DHS内固定。
(二)LCP优缺点及并发症防治
LCP与DHS均属于髓外固定系统,钢板与螺钉有固定的成角关系,具有锁定与加压双重功能,极大降低了钢板的应力遮挡。其优点主要表现在几个方面:①LCP根据股骨近端的解剖设计而成,钢板与大转子匹配,近端的锁钉在股骨颈与股骨头内交叉,增加了其稳定性与抗螺旋能力,因此可以避免了DHS中抗螺旋能力差的缺点,从而达到有效固定。②LCP不需要剥离骨膜,减少软组织剥离,遵循BO原则,符合微创理念,减少了患者术中的出血量。③锁定钢板近端有多个钉孔,有利于粉碎性骨折的复位固定,恢复了关节功能,同时也降低了髋内翻的发生率。④对于骨质疏松患者,锁定钉更有利于骨折固定,促进患者早期功能康复。⑤对于大转子粉碎性骨折及逆转子骨折,LCP同样取得令人比较满意的疗效[13]。
LCP也同样存在着一些缺点,从而可能导致其并发症发生。LCP的并发症防治:①LCP术中需要获得良好的复位,对于一些粉碎性的骨折,达到解剖复位无疑是比较困难的。②由于髋部是身体负重的主要部位,骨折对位不好容易引起骨折延迟愈合。③对于骨质疏松患者,螺钉不能多次反复置入,否则容易造成固定不牢靠,术后容易出现螺钉切割,所以对术者的要求较高。项东等[14]认为LCP不适合运用于简单骨折,且早期活动容易出现髋内翻,本文LCP组也出现1例髋内翻。因此,对于Ⅰ型、Ⅱ型骨折,不建议使用LCP。④LCP为偏心固定,术中若未将小转子固定,导致股骨近端内侧皮质缺失,容易出现应力集中,导致钢板疲劳,从而引起短板、断钉;如术中刻意追求小转子解剖复位,会造成骨折周边血运受破坏,对于骨折疏松的老年患者,更容易导致螺钉对骨组织切割,引起头颈端下沉,不利于早期下地活动[15]。在本次研究中,1例Ⅲb型患者出现断钉、短板的情况,考虑与此相关。因此,我们认为对于小转子劈裂尤其是重度骨质疏松患者应慎用LCP。⑤对于R型骨折患者,由于骨折线方向与螺钉固定方向一致,难以达到有效固定,术后易出现螺钉松动,进而引起钢板过度疲劳而断裂。本文中1例R型骨折患者出现断钉、短板,考虑为该原因导致。故对于R型、Ⅱ型及其他小转子劈裂不稳定的转子间骨折,均不建议使用LCP固定。
(三)PFNA优缺点及并发症防治
PFNA是一种新型的髓内固定系统,在PFN的基础上设计而成。PFNA遵循的BO原则,采用微创的手术方法,创伤小。其与传统的DHS相对比,主要有以下几个优势:①中心性固定,稳定性强,具有加压、抗螺旋双重作用。螺旋刀片的直径自针尖至针尾逐渐增粗,使之在打入过程中,起到了加压作用,减少了骨量的丢失,同时螺旋刀片与骨之间产生更强的抗螺旋力,提高了内固定的稳定性,而PFNA的主钉根据股骨解剖设计而成,6°的外翻弧度使主钉能顺利插入股骨干,形成中心性固定,固定牢靠,符合下肢力线走向,降低了内固定的剪切力,PFNA这种生物特性使其更适用于老年骨质疏松患者。Uzun等[16]研究指出,对于骨质疏松性不稳定型股骨转子间骨折,PFNA的疗效要明显优于传统DHS及LCP的疗效。本研究中,PFNA组患者术后髋关节优良率为93.54%,明显高于DHS组的76.19%,而在术后并发症方面,PFNA组发生率为3.23%,明显低于LCP组的10.0%。②手术操作简捷,创伤小,出血量少。本研究中,PFNA组患者在手术时间、术中出血量方面均低于DHS组。③遵循BO原则,保护了骨折周边血运,有利于骨折早期愈合,优于传统的DHS[17]。本研究中,PFNA组患者在下地活动时间、骨折愈合时间均优于DHS组患者。
PFNA也并非完美,也存在一些不足,从而可能导致一些并发症发生。PFNA的并发症防治:①郑红根等[18]认为PFNA螺旋刀片在骨折愈合过程中,有一定的向外滑动作用,若术前没有很好的复位骨折,打入螺旋刀片易导致骨折部位分离,从而使骨折愈合延迟甚至不愈合。本研究中有1例患者出现骨折延迟愈合,考虑可能与受力骨块没有得到很好对位有关。②对于大转子本身粉碎骨折,由于股骨外侧不能提供有效支撑,导致髓内固定欠牢靠,PFNA股骨螺钉容易发生切割,远端股骨干亦容易发生骨折,因此不建议使用PFNA[19]。③PFNA术后隐性失血量要大于DHS,可能与其主钉尾端粗大,术中扩髓增加股骨近端骨量丢失有关[20],对此我们认为尚需进一步研究。故对于大转子本身骨折,应慎用PFNA;而对于其他类别的转子间骨折,PFNA是新型有效的内固定方式。
DHS、LCP、PFNA三种内固定均可用于治疗骨质疏松性不稳定型股骨转子间骨折,但各自有相应的适应证,临床上应根据实际情况选择合适的内固定。相对于DHS和LCP,PFNA具有手术时间短、创伤小、下地活动早、骨折愈合快等优点,特别是在术后并发症、髋关节功能等方面优于DHS。但本研究例数较少,随访时间不长,尚需更多的例数和更长的随访时间进行研究。
[1]Jean S,O'Donnell S,Lagacé C,et al.Trends in hip fracture rates in Canada:an age-period-cohort analysis[J].J Bone Miner Res,2013,28(6):1283-1289.
[2]Mundi S,Pindiprolu B,Simunovic N,et al.Similar mortality rates in hip fracture patients over the past 31 years[J].Acta Orthop,2014,85(1):54-59.
[3]Efstathopoulos NE,Nikolaou VS,Lazarettos JT.Intramedullary fixation of intertrochanteric hip fractures:a comparison of two implant designs[J].Int Orthop,2007,31(1):71-76.
[4]Zeng C,Wang YR,Wei J,et al.Treatment of trochanteric fractures with proximal femoral nail antirotation or dynamic hip screw systems:a meta-analysis[J].J Int Med Res,2012,40(3):839-851.
[5]Evans EM.The treatment of trochanteric fractures of the femur[J]. J Bone Joint Surg Br,1949,31B(2):190-203.
[6]Woratanarat P,Kijkunastian C,Wajanavisit W,et al.A comparative study of risk factors of femoral neck and intertrochanteric fracture in Thai men[J].J Med Assoc Thai,2009,92(Suppl 6):S165-S171.
[7]Mardani-Kivi M,Mirbolook A,Jahromi SK,et al.Fixation of intertrochanteric fractures:dynamic hip screw versus locking compression plate[J].Trauma Mon,2013,18(2):67-70.
[8]Siwach RC,Rohilla R,Singh R,et al.Radiological and functional outcome in unstable,osteoporotic trochanteric fractures stabilized with dynamic helical hip system[J].Strategies Trauma Limb Reconstr,2013,8(2):117-122.
[9]张颖,何伟,刘又文,等.偏心固定与髓内固定治疗股骨转子间骨折的病例对照研究[J].中国骨伤,2015,28(2):117-121.
[10]童培建,吴寒松,赵鹏,等.股骨转子间骨折内固定失败的风险评估[J].中华骨科杂志,2012,32(7):654-658.
[11]谢逸波,李泽龙,徐慰凯.防旋型股骨近端髓内钉与动力髋螺钉治疗老年股骨粗隆间骨折的疗效比较[J].广东医学,2013,34 (13):2019-2021.
[12]van Embden D,Rhemrev SJ,Meylaerts SA,et al.The comparison of two classifications for trochanteric femur fractures:the AO/ASIF classification and the Jensen classification[J].Injury,2010,41(4): 377-381.
[13]Kumar N,Kataria H,Yadav C,et al.Evaluation of proximal femoral locking plate in unstable extracapsular proximal femoral fractures:Surgical technique&mid term follow up results[J].J Clin Orthop Trauma,2014,5(3):137-145.
[14]项东,吕建华,乐军.股骨粗隆间骨折内固定选择的临床研究(附病例82例)[J].中国中医骨伤科杂志,2007,15(1):24-26.
[15]Chung KC,Watt AJ,Kotsis SV,et al.Treatment of unstable distal radial fractures with the volar locking plating system[J].J Bone Joint Surg Am,2006,88(12):2687-2694.
[16]Uzun M,Ertürer E,Oztürk I,et al.[Long-term radiographic complications following treatment of unstable intertrochanteric femoral fractures with the proximal femoral nail and effects on functional results][J].Acta Orthop Traumatol Turc,2009,43(6):457-463.
[17]Kristek D,Lovric,Kristek J,et al.The proximal femoral nail antirotation(PFNA)in the treatment of proximal femoral fractures[J]. Coll Antropol,2010,34(3):937-940.
[18]郑红根,唐昊,张秋林.两种不同内固定治疗股骨粗隆间骨折的比较研究[J].中国矫形外科杂志,2009,17(6):407-410.
[19]宋垣赫,杨卫良,薛冰.三种方法治疗老年股骨转子间骨折的临床比较研究[J].中华创伤骨科杂志,2010,12(5):437-441.
[20]张培训,薛峰,安帅,等.股骨近端防旋髓内钉和动力髋螺钉治疗股骨粗隆间骨折的显性和隐性失血量分析[J].北京大学学报(医学版),2012,44(6):891-894.
A comparative study of DHS,LCP and PFNA treating unstable intertrochanteric fractures in the osteo-porotic elder patients.
LI Fulin,HUANG Yu,YIN Dong,MO Bingfeng,LIU Wenhui,HUANG Xiao.Department of Orthopaedics,the People's Hospital of Guangxi Zhuang Autonomous Region,Nanning 530021,China
YIN Dong,E-mail:tangin2002@163.com
ObjectiveTo compare the therapeutic effect on unstable intertrochanteric fractures in the osteoporotic elder patients with dynamic hip screw(DHS),locking compression plate(LCP)and proximal femoral nail antirotation(PFNA).MethodsA retrospective study was performed on 103 osteoporotic elder patients with unstable intertrochanteric fractures from October 2010 to August 2014.According to the type of Evans,there were 43 cases of theⅢa type,35 cases of theⅢb type,20 cases of theⅣtype and 5 cases of the R type. Totally 42 patients were treated with DHS,30 patients with LCP,and 31 patients with PFNA,respectively.The data of operative time,blood loss,walking time,union time,hip function and postoperative complications were recorded.ResultsAll patients were followed up for 6-30 months(14.5±3.2 months on average).There were significant differences in operative time,blood loss,walking time,union time among three groups(P<0.05),and the PFNA group was superior to the DHS group on hip function(P<0.05).There was no significant difference in postoperative complications among the three groups.ConclusionDHS,LCP and PFNA are effective for the typeⅢa,Ⅲb andⅣof unstable intertrochanteric fractures in the osteoporotic elder patients,but PFNA is superior to than LCP and DHS in operative time,blood loss,walking time,union time,and the excellent rate.The PFNA is chosen in the fracture of the R type.
Hip fracturesl;Internal fixators;Biomechanics;Aged;Osteoporosis
10.3969/j.issn.1674-8573.2016.04.004
530021南宁,广西壮族自治区人民医院骨科
尹东,E-mail:tangin2002@163.com
(2015-09-22)