巨结肠经肛门根治术后排便功能研究
2016-08-11冯大军
冯大军
【摘要】 目的 探讨分析经肛门巨结肠根治术治疗先天性巨结肠(HD) 术后排便功能。方法 38例经肛门巨结肠根治术治疗HD患儿, 来院复查36例。对来院复查患儿术后控便能力使用Krickenbeck国际分类标准中大便控制评分进行评价。结果 大便控制优28例, 良2 例, 差5 例。3例患儿有持续性便秘, 1例存在经常性污粪, 1 例出现肠炎。≤2个月患儿排便功能优秀率(90.9%)高于>2个月患儿(72.0%), 但差异无统计学意义(P>0.05)。结论 应用经肛门巨结肠根治术治疗HD, 术后多数患儿排便控制功能良好, 应重视近期并发症的预防和治疗, 但早期手术并不能提高近期肛门功能。
【关键词】 先天性巨结肠;外科手术;排便功能
DOI:10.14163/j.cnki.11-5547/r.2016.20.059
婴幼儿较常会出现的先天性巨结肠是消化道较多的病变反应, 发病率为1:2000~5000, HD远端肠壁没有神经节细胞的存在, 远端肠壁狭窄, 使之处于一种痉挛的状态, 排便功能受到严重影响甚至会丧失, 本病多需要手术来治愈, 经肛门巨结肠一期根治术治疗巨结肠, 手术创伤相对较小, 无瘢痕在腹部出现, 效果显著[1]。为探讨影响术后排便功能等因素, 本院对先天性巨结肠不同年龄的患儿行经肛门巨结肠根治术, 并分析比较手术后控便等功能。现报告如下。
1 资料与方法
1. 1 一般资料 选取本院2008 年1月~2015年9月期间收治的38例巨结肠患儿, 均行肛巨结肠根治术, 平均年龄11.7个月(0~6岁)。入组的患儿术前临床上均腹胀以及顽固型便秘等病史, 经检查钡灌肠后, 全部确诊为巨结肠。38例患儿中获得完整随访资料者36例, 男女比例23∶13, 1例合并Downs 综合征。4例短段型, 32 例常见型, 术前合并小肠结肠炎1 例。术后无死亡病例, 术后因巨结肠复发再手术1例。
1. 2 手术方法 气管插管麻醉, 取截石位, 留置导尿管, 缝特制钢圈暴露肛门术野;直肠黏膜下注入1:200000肾上腺素盐水2 ml, 予齿状线上0.5~1.5 cm(呈前高后低)环切直肠黏膜一周, 分离至腹膜反折处环切浆肌层一周, 进入腹腔, 残留肌鞘后壁呈“V”形切开。直视下钳夹、离断、结扎结肠系膜, 下拖结肠至正常肠管, 取全层肠壁送快速冰冻切片, 回报肌壁内见神经节细胞, 于其近端切断结肠, 断端与齿状线切缘间断全层缝合一周。
1. 3 观察指标与疗效评定标准 术后进行为期6个月的随访, 观察并记录患者术后6个月的恢复情况、排便情况、有无并发症等情况, 并填写术后随访问卷。常规复诊行肛诊检查。参照2005 年Krickenbeck 国际分类标准[1], 都大便控制进行临床评分, 以自主控便、污粪、便秘等作为指标, 将污粪和便秘各分1、2、3 度, 3 分为1 度, 2 分为2 度, 1 分为3 度;将累计分数在5~7分之间作为优, 将累计分数在3~4 分之间作为良, 累计分数≤2 分为差。
1. 4 统计学方法 采用SPSS13.0统计学软件对数据进行统计分析。计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2. 1 总体排便情况 随访36例患儿, 3例有持续性便秘, 1例存在经常性污粪, 1例出现肠炎。大便控制Krickenbeck评分优28 例, 良2 例, 差6例。
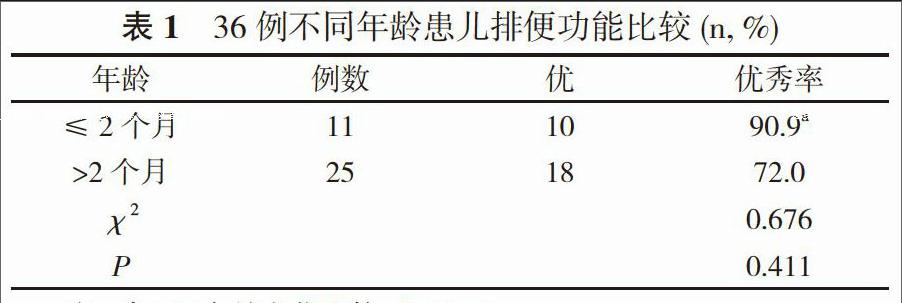
2. 2 排便情况和手术年龄关系 ≤2个月患儿排便功能优秀率90.9%高于>2个月患儿优秀率72.0%, 差异无统计学意义(P>0.05)。见表1。
2. 3 排便情况和切除肠管长度关系 36例中2例切除肠管长度>35 cm, 其中1例术后有顽固便秘, 评分差, 34例切除肠管≤35 cm, 3例持续性便秘, 2例存在经常性污粪, 2例出现肠炎。
3 讨论
巨结肠经肛门根治术后患儿排便功能的影响目前尚不十分清楚, 但术后发生污粪、便秘、大便失禁及肠炎等并发症尚待解决, 如何客观的评价经肛门巨结肠根治术后的排便功能至关重要, 客观准确的评价有利于对影响手术效果的因素(如手术年龄、切除肠段等)做出准确的评估, 从而指导进行合适的手术时机、手术方式等的选择, 将术后并发症的发生率降到最低水平, 改善患儿术后生活质量。
不同的学者对肛门功能的评价标准不一样, Dyossman将便秘定义为大便次数<3次/周, 而Loening Baucke认为即使排便>3次/周, 但是直肠内或腹部触及粪块以及在排便时有疼痛感, 也可定义为便秘。肛门功能的评价受不同临床评分方法影响, 如Moore分别采用Kelly、Wingspread以及Holschneider 3种评分法对同一组病例进行肛门功能评分, 结果55.0%, 70.0%和60%分别为三种评分下的肛门功能正常者的比例[2]。国内多采用李氏、Kelly等评分法对术后肛门排便功能进行了多项研究, 国内外均得出经肛门巨结肠根治术半年后肛门排便功能良好, 排便功能随术后随访时间的延长而改善, 切除肠管长度长排便障碍发生率高等结论[3, 4]。2005年通过的Krickenbeck国际分类标准中大便控制评分是较为客观全面的评分方法[5], 以自主控便、污粪、便秘等作为指标, 将污粪和便秘各分1、2、3 度, 3 分为1 度, 2 分为2 度, 1 分为3 度;将累计分数在5~7分作为优, 将累计分数在3~4 分作为良, 累计分数≤2分为差。
国内对婴幼儿施行经肛门巨结肠根治术的年龄说法不一。有学者提出先天性巨结肠可用此术式进行根治, 4个月前手术无术后近期并发症, 认为此术式近期疗效良好, 适用于新生儿和小婴儿常见型先天性巨结肠[6]。国内外得出切除肠管长度长排便障碍发生率高等结论, 本研究中仅有2例患者切除长度>35 cm, 样本小, 需要在今后的工作中积累后总结比较。
本研究还存在一些不足之处:样本量偏小;随访时间较短, 时间仅6 个月, 患儿远期排便功能不明确, 需要在进一步的研究中明确。
参考文献
[1] 黄焱磊, 郑珊, 肖现民. 先天性巨结肠经肛门Soave Ⅰ期拖出术后功能随访. 中华小儿外科杂志, 2007, 28(2):98-101.
[2] Teitebaum, Cilley RE, Sherman NJ, et al. A decade of experience with the primary pull-through for Hirschsprung, s disease in the newborn period a multicenter analysis of outcomes. Ann Surg, 2000, 232(3):372-380.
[3] EI-Sawaf MJ, Drongowski RA, Chamberlain JN, et al. Are the long-term results of the transanal pull-through equal to those of the transabdcminal pull-through? A comparison of the 2 approaches for Hirschsprung, s disease. J Pediatr Surg, 2007, 42(1):41-47.
[4] 张树成, 王维林, 白玉作, 等. 经肛巨结肠根治术后肛肠功能评价. 中华小儿外科杂志, 2006, 27(3):132-136.
[5] Holschneider A, Hutson J, Pena A, et al. Preliminary report on the international Conference for the Development of Standards for the Treament of Anorectal Malfomations. J Pediatr Surg, 2005, 40(10):1521-1526.
[6] 孙小兵, 李殿国, 张丽, 等. 先天性巨结肠Soave 术后大便失禁的评价和治疗先天性巨结肠. 中华小儿外科杂志, 2011, 32(8): 565-567.
[收稿日期:2016-04-27]
