长方案促排卵周期卵巢反应性与IVF-ET结局的关系
2016-07-24吕玉珍田可可
赵 芳 吕玉珍 王 娟 田可可
河南省焦作市妇幼保健院(454000)
·临床研究·
长方案促排卵周期卵巢反应性与IVF-ET结局的关系
赵 芳 吕玉珍*王 娟 田可可
河南省焦作市妇幼保健院(454000)
目的:探讨长方案促排卵周期中卵巢反应性与体外受精-胚胎移植(IVF-ET)结局的关系。方法:回顾性分析779个长方案促排卵IVF-ET周期的临床资料,将患者分为<35岁和≥35岁两组,每组再根据获卵数分成为个亚组,获卵数≤5个为卵巢低反应组,6~19个为正常反应组,≥20个为高反应组,比较各组一般情况和临床结局。结果:①<35岁与≥35岁患者卵巢高反应组多囊卵巢综合征(PCOS)患者的比例高于其它两组(P<0.05),胚胎利用率低于其它两组(P<0.05);②<35岁患者低反应组的优胚率和胚胎利用率高于其他两组(P<0.05),胚胎种植率与正常反应组无统计学差异(P>0.05);③不同卵巢反应各组流产率和产科结局无统计学差异(P>0.05)。结论:长方案周期中不同卵巢反应性不影响流产率和产科结局。卵巢高反应者高雌激素水平可能影响子宫内膜的容受性而降低胚胎种植率。<35岁的卵巢低反应者仍可获得较满意的妊娠率。
体外受精-胚胎移植; 卵巢反应性;获卵数;妊娠结局
影响体外受精-胚胎移植(IVF-ET)成功的因素很多,控制性超排卵(COH)中卵巢反应性是其中重要因素,获卵数是评价卵巢反应性最直接的指标[1]。本研究以获卵数作为评价卵巢反应性的指标, 回顾性分析长方案促排卵周期IVF-ET的临床资料, 探讨卵巢反应性与IVF-ET 临床结局的关系。
1 资料与方法
1.1 研究对象
回顾性分析2011年1月~2014年5月在本院生殖中心行长方案促排卵的779个体外受精/卵胞浆内单精子注射-胚胎移植(IVF/ICSI-ET )周期, 根据获卵数不同将<35岁和≥35岁组患者分别分为卵巢低反应组(获卵数≤5个)、正常反应组(获卵数6~19个)及高反应组(获卵数≥20个),比较各组临床结局。多囊卵巢综合征(PCOS)的诊断依据鹿特丹标准。排除标准:子宫内膜异位症、输卵管积水、染色体异常和生殖系统畸形。
1.2 促排卵方案
均采用黄体中期降调节长方案,患者从前一月经周期黄体中期开始注射促性腺激素释放激素激动剂—醋酸曲普瑞林注射液(达必佳)0.1mg/d, 14~18d,当垂体完全降调节后予促性腺激素(Gn),重组卵泡刺激素( rFSH,果纳芬,75 U/支)或(和)尿促卵泡素(uFSH,丽申宝,75U/支) 进行COH,监测卵泡生长及血清雌二醇(E2)水平,当有2个卵泡平均直径≥18mm或3个卵泡平均直径≥17mm时停止使用Gn,于当晚肌注绒毛膜促性腺激素(hCG)10 000 U,36h后取卵。IVF/ICSI常规操作,取卵后3d选择2~3个胚胎移植,移植后剩余的胚胎经患者知情同意冷冻保存优质胚胎2~3枚,其余质量稍差的胚胎继续培养至D5或D6,形成囊胚后冷冻保存。移植术后予黄体支持。
1.3 血清激素水平的测定
采用Access微粒子化学发光免疫分析仪(Beckman-Coulter,美国)测定血清FSH和E2水平。
1.4 妊娠结局
移植14d验血hCG判断生化妊娠,移植30d B超见孕囊为临床妊娠。
1.5 统计学方法
采用SPSS13.0统计软件进行分析,正态分布计量资料用均数±标准差表示,采用独立样本t检验;计数资料用率表示,采用卡方检验。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况
779个长方案周期中患者<35岁653个周期,≥35岁126个周期。<35岁患者低反应组、正常反应组、高反应组的年龄、不孕年限均无统计学差异(P>0.05)。3组窦卵泡数(AFC)有统计学差异(P<0.05),高反应组基础FSH低于其它两组(P<0.05),PCOS患者的比率高于其它两组(P<0.05)。≥35岁患者低反应组、正常反应组、高反应组的年龄、不孕年限、基础FSH均无统计学差异(P>0.05)。3组的AFC有统计学差异(P<0.05),高反应组PCOS患者的比率高于其它两组。见表1。
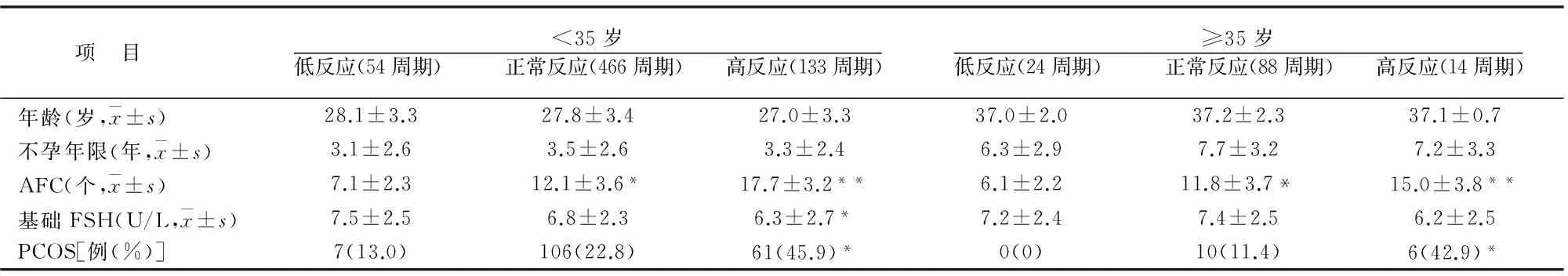
表1 <35岁及≥35岁患者各组一般情况的比较
*与其他两组比较P<0.05**与低反应组比较P<0.05
2.2 妊娠结局
<35岁患者低反应、正常反应和高反应3组Gn应用时间、ET日子宫内膜厚度、受精率、流产率、多胎率(均为双胎)、孕周、出生体重均无统计学差异(P>0.05);正常反应组与高反应组的囊胚形成率无统计学意义(P>0.05);3组的hCG日E2水平、获卵数、优胚率、胚胎利用率有统计学差异(P<0.05);高反应组临床妊娠率低于正常反应组(P<0.05),胚胎种植率低于其他两组(P<0.05),卵巢过度刺激综合征(OHSS)发生率高于其他两组(P<0.05);低反应组Gn用量显著高于正常反应和高反应组(P<0.05), 正常反应组移植胚胎数高于其他两组(P<0.05)。见表2。
≥35岁患者低反应、正常反应和高反应3组应用Gn时间、ET日子宫内膜厚度、受精率、流产率、多胎率(3例3胎者中1例自然减为双胎,另2例行减胎术)、孕周、出生体重均无统计学差异(P>0.05);正常反应组与高反应组的囊胚形成率无统计学意义(P>0.05);3组Gn用量、hCG日E2水平、获卵数、优胚率、胚胎利用率有统计学差异(P<0.05);正常反应组移植胚胎数高于其他两组(P<0.05)。见表3。

表2 <35岁患者各组临床结局比较
*与其他两组比较P<0.05**与高反应组比较P<0.05
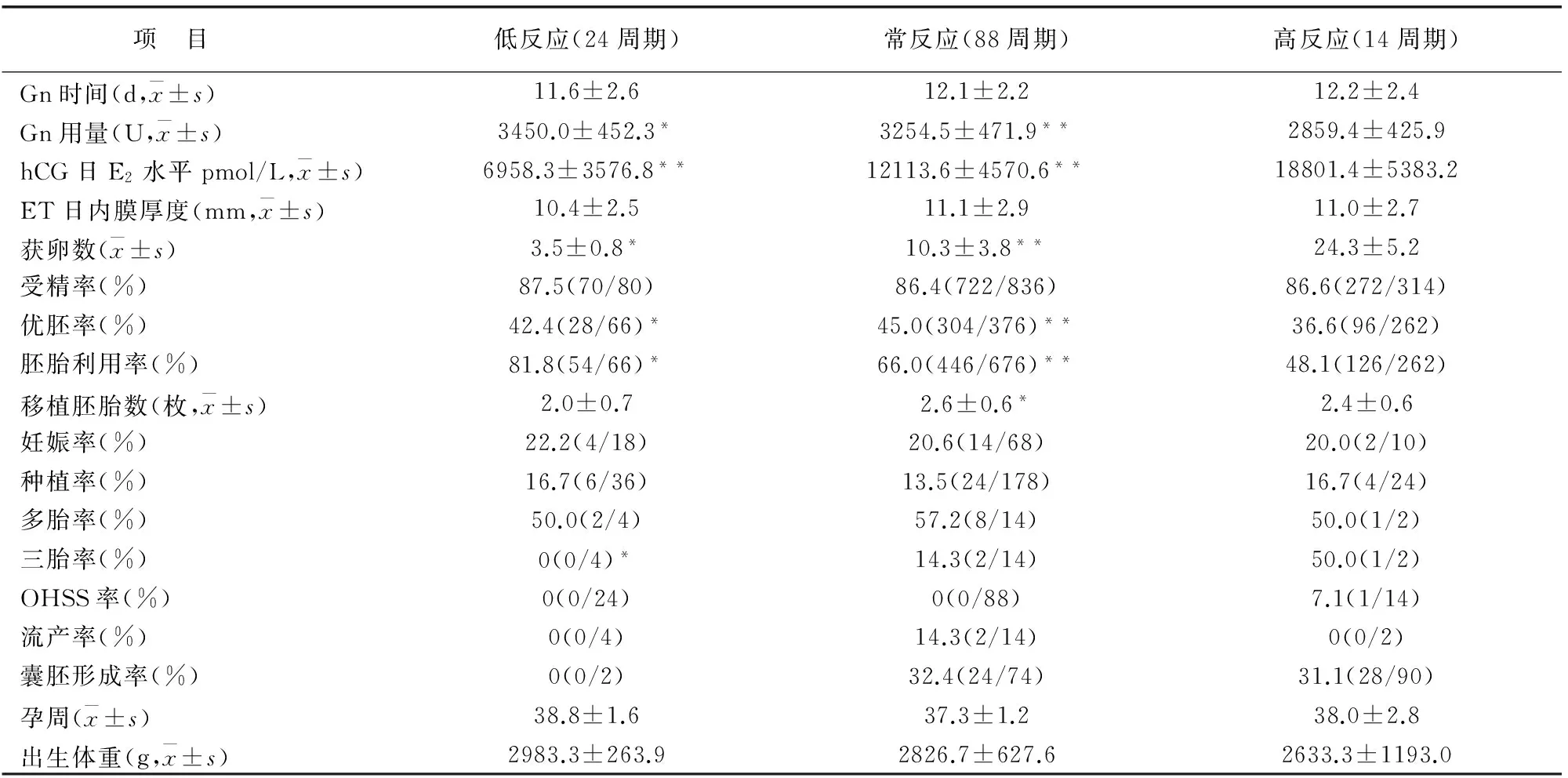
表3 ≥35岁患者各组临床结局比较
*与其他两组比较P<0.05**与高反应组比较P<0.05
3 讨论
COH的目标是募集数量适中的优质卵母细胞,提高临床妊娠率,但在相同的COH方案中,卵巢对Gn的反应性存在个体差异。IVF-ET中约9%~24%的患者卵巢反应不良[2],70%~90%的患者卵巢反应正常,3%~6%的患者出现卵巢高反应[3]。本研究旨在探讨长方案促排卵中不同的卵巢反应性对临床结局的影响。纳入对象均采用标准黄体中期垂体降调节长方案促排卵,以排除了不同COH方案对IVF-ET妊娠结局的影响;排除了子宫内膜异位症、输卵管积水、染色体异常、生殖系统畸形等影响卵母细胞质量和子宫内膜容受性的疾病,能够更可靠地评估卵巢反应性对卵子质量、胚胎发育潜能及妊娠结局的影响。<35岁与≥35岁患者中各反应组患者的年龄、不孕年限、Gn使用时间、ET日子宫内膜厚度比较无统计学差异,可排除这些因素的影响。以获卵数作为评价卵巢反应性的指标, 各组间基础FSH无明显差异,而AFC有统计学差异,提示获卵数与基础AFC密切相关。
卵巢高反应对IVF-ET结局的影响目前仍尚存争议。许慧丽等[4]对高反应组患者卵母细胞的超微结构进行分析,发现部分卵母细胞胞质中出现大量异常线粒体,认为卵巢高反应影响卵母细胞质量及胚胎发育潜能,最终影响临床妊娠结局。但也有报道认为,与正常卵巢反应者相比,卵巢高反应者优胚率更高,不影响胚胎种植率和临床妊娠率[5]。本研究中<35岁与≥35岁患者中卵巢高反应组的胚胎利用率均低于其它两组,提示卵巢高反应中获卵数多,卵母细胞成熟度不一致,可能影响部分卵母细胞质量,增加卵母细胞浪费的比率,导致卵母细胞利用率和胚胎利用率降低。有研究显示,卵巢高反应组不影响胚胎质量,因为在之后的冻融周期中,其与正常反应组有相似的着床率和临床妊娠率[6]。囊胚培养更有利于挑选有发育潜能的胚胎。囊胚形成在基因调控上经历了从母体调节向胚胎调节的转换,发育潜能差及染色体异常的胚胎不能形成囊胚,囊胚形成率能够反映胚胎的发育潜能。因此,本研究中比较了不同卵巢反应性各组的囊胚形成率。结果显示:<35岁和≥35岁正常反应组与高反应组囊胚形成率均无统计学差异,提示卵巢高反应性对胚胎后期发育潜能影响较小。成功的种植不仅需要有发育潜能的优质胚胎,同时还需具备同步化的子宫内膜环境。<35岁患者高反应组临床妊娠率低于正常反应组,胚胎种植率低于其它两组,提示高雌激素可能影响子宫内膜的容受性从而降低胚胎种植率,与董萌等[7]报道一致。<35岁与≥35岁卵巢高反应组PCOS患者的比率均高于其它两组,PCOS患者易发生OHSS,采用小剂量Gn启动,Gn剂量递增的方案,<35岁患者高反应组OHSS发生率高于其它两组。
卵巢低反应患者获卵数少、可移植胚胎数少、周期取消率高、妊娠率低,是当今IVF-ET中的难点之一[8],并且其发生率呈逐渐上升趋势。卵巢低反应获卵数少是否同时伴有卵母细胞质量的下降仍有争议。有研究认为,卵巢反应不良的患者同时伴有卵母细胞质量的下降,故增加获卵数并不能改善其妊娠结局[9]。然而,Almog 等[10]报道,COH中年轻(20~30岁)卵巢低反应者的优胚率、胚胎种植率、临床妊娠率和活产率,与同年龄的对照组比较均无统计学差异。目前关于长方案周期中卵巢低反应对IVF-ET妊娠结局影响的报道较少。本研究资料显示,<35岁患者低反应组的优胚率和胚胎利用率高于其他两组,胚胎种植率与正常反应组无差异,但临床妊娠率低于正常反应组,可能与其移植胚胎数少有关。因此,对于<35岁的低反应患者,较少的获卵数并不影响卵母细胞质量,主要影响胚胎数量而非质量,移植后仍可获得较满意的妊娠率,可能是由于卵母细胞质量与年龄密切相关,与卵巢反应性无直接相关性,而且E2水平低使内环境更接近自然状态而有助于胚胎种植。所以在IVF-ET中对年轻的卵巢低反应患者放弃移植周期时,应充分告之这一情况。≥35岁组不同卵巢反应性各组的临床妊娠率和胚胎种植率均较低,各组比较无统计学差异,可能是由于年龄增加导致卵母细胞质量下降[11],纺锤体异常率和非整倍体发生率明显增加,从而影响胚胎质量和妊娠结局。
在长方案中垂体完全降调节后,卵泡的生长发育完全依靠外源性Gn的作用。增加Gn用量是否能够改善卵巢反应性和妊娠结局尚有争议。Wei等[12]报道,在非预期卵巢低反应中, Gn起始剂量增至225 U/d, 延长使用≥14 d,能够增加获卵数,降低周期取消率,改善IVF结局。但也有研究报道,上周期Gn剂量450U/d的卵巢低反应患者,本周期Gn剂量增至600 U/d,并不能改善卵巢反应性和临床结局[13]。本研究中<35岁和≥35岁患者低反应组的AFC均低于其他两组,虽然Gn用量均高于其他两组,但不能改变卵巢低反应结局。由此得出,对于AFC数量少的患者,增加Gn用量并不能改善其卵巢低反应性,只会给患者带来经济负担,建议下周期尝试其他方案。
目前,关于卵巢反应性对产科结局的影响报道较少,王俊霞等[14]报道:不同年龄组女性IVF-ET妊娠的早产率、剖宫产率、分娩孕周及新生儿出生体重均无显著差异。本研究数据提示:<35岁和≥35岁不同卵巢反应性各组多胎率、分娩孕周和出生体重均无统计学差异,提示不同卵巢反应性对妊娠患者的产科结局无明显影响。≥35岁患者中有3例三胎妊娠,其中1例自然减为双胎,另2例行减胎术。在今后的工作中,要推行单胚胎移植,降低多胎率。有学者认为所有年龄组中卵巢低反应者流产率均增高[15]。与之不同,本研究中,<35岁和≥35岁不同卵巢反应性各组的流产率无差异,可能与本研究中纳入均为长方案周期,高龄妇女较少,排除子宫疾病等因素有关,尚待进一步研究。
综上所述,长方案促排卵中不同卵巢反应性并不影响流产率和产科结局,卵巢高反应者高雌激素可能影响子宫内膜的容受性从而降低胚胎种植率。<35岁的卵巢低反应患者仍可获得较满意的妊娠率。对于AFC数量少的患者,增加Gn用量并不能改善其卵巢反应性。
[1] Surrey ES, Schoolcraft WB. Evaluating strategies for improving ovarian response of the poor responder undergoing assisted reproductive techniques[J]. Fertil Steril, 2000, 73(4): 667-676.
[2] Vollenhoven B, Osianlis T, Catt J. Is there an ideal stimulation regimen for IVF for poor responders and does it change with age?[J]J Assist Reprod Genet, 2008, 25(11-12): 523-529.
[3] Nastri CO, Ferriani RA, Rocha IA, et al. Ovarian hyperstimulation syndrome: pathophysiology and prevention[J]. J Assist Reprod Genet, 2010, 27(2-3): 121-128.
[4] 许慧丽, 许波, 施维, 等. 卵巢高反应临床结局及其卵母细胞超微结构分析[J]. 安徽医科大学学报, 2014, 49(11): 1658-1661.
[5] 郭悦, 杨菁, 蔡晶, 等. 卵巢高反应多因素预测模型的建立及对辅助生殖技术治疗结局的影响[J]. 武汉大学学报(医学版), 2013, 34(5): 751-754.
[6] Massart P, Sermondade N, Dupont C, et al. Elective cryopreservation of all embryos in women at risk of ovarian hyperstimulation syndrome: prevention and efficiency[J]. Gynecol Obstet Fertil,2013, 41(6): 365-71.
[7] 董萌, 魏鏡讚, 何丽霞, 等. 卵巢高反应患者全胚冷冻临床应用研究[J]. 中国实用妇科与产科杂志, 2014, 30(10): 807-811.
[8] Lamazou F, Fuchs F, Grynberg M, et al. Cancellation of IVF-ET cycles: Poor prognosis, poor responder, or variability of the response to controlled ovarian hyperstimualtion?[J]J Gynecol Obstet Biol Reprod, 2012, 41(1): 41-47.
[9] Veleva Z, Jarvela IY, Nuojua-Huttunen S, et al. An initial low response predicts poor outcome in in vitro fertilization/intracytoplasmic sperm injection despite improved ovarian response in consecutive cycles[J]. Fertil Steril, 2005, 83 (5): 1384-1390.
[10] Almog B, Eldar I, Barkan G, et al. Embryo quality in controlled ovarian stimulation for in vitro fertilization in young poor responders[J]. Gynecol Endocrinol, 2014, 30(9): 657-659.
[11] 陈丽华, 高凤霞, 孙爱军. 卵巢储备功能评价的研究进展[J]. 生殖医学杂志, 2014, 23(4): 330- 333.
[12] Wei Z, Cheng X, Li H. Effects of prolonging administration gonadotropin on unexpectedly poor ovarian responders undergoing in vitro fertilization[J]. Reprod Biol Endocrinol, 2010, 8: 26.
[13] Haas J, Zilberberg E, Machtinger R, et al. Do poor-responder patients benefit from increasing the daily gonadotropin dose during controlled ovarian hyperstimulation for IVF?[J]Gynecol Endocrinol,2015, 31(1): 79-82.
[14] 王俊霞, 孙海翔, 胡娅莉, 等. 不同年龄女性行体外受精-胚胎移植妊娠及产科结局[J]. 中华男科学杂志, 2005, 11(12): 900-903.
[15] Sunkara SK, Khalaf Y, Maheshwari A, et al. Association between response to ovarian stimulation and miscarriage following IVF: an analysis of 124351 IVF pregnancies[J]. Hum Reprod, 2014, 29(6): 1218-1224.
[责任编辑:张 璐]
Relationship between ovarian response and pregnancy rate in IVF-ET cycles with long protocol of controlled ovarian hyperstimulation
ZHAO Fang, LV Yuzhen*, WANG Juan, TIAN Keke
JiaozuoMaternalandChildHealthHospitalinHennanProvince,Jiaozuo, 454000
Objective: To explore the relationship between ovarian response and pregnancy rate in IVF-ET cycles with long protocol of controlled ovarian hyperstimulation (COH). Methods: The data of 779 cycles with long protocol in IVF-ET were retrospectively analyzed. According to the age of women, they were divided into two groups (<35 years and ≥35 years). In each group according to the numbers of retrieved oocytes, the patients were allocated into three sub groups: group A: poor responder (≤5 oocytes), group B: normal responder (6-19 oocytes), and group C: high responder (≥20 oocytes). The Pregnancy rate was compared among the groups. Results: ① In the high responders of <35 years group or ≥ 35 years group, the proportion of PCOS patients was significantly higher than that in the other two groups (P<0.05), while the rate of embryo available was lower than that in the other two groups (P<0.05). ② In the <35 years group, the good quality embryo rate and embryo available rate in poor responders were significantly higher than those in the other two groups (P<0.05), while there was no significant difference in the rate of embryo implantation between poor responders and normal responders (P>0.05). ③ There were no significant differences in blastulation rate, abortion rate and obstetric outcome among the different ovarian responders. Conclusions: The ovarian response would not affect the embryo development potential and obstetric outcome in long protocol cycles. The high level of E2of high responders may affect endometrial environment leading to the decrease of implantation rate. The poor ovarian responders <35years can achieve satisfied pregnancy rate.
In vitro fertilization and embryo transfer; Ovarian response; Number of oocyte retrieved; Pregnancy outcome
2016-02-12
2016-09-05
10.3969/j.issn.1004-8189. 2016.11
*通讯作者:15239010558@126.com
*Correspondingauthor:Email:15239010558@126.com
