2012
—2015年某三甲医院血培养常见病原菌及其耐药性变迁
2016-07-16刘乐平刘文恩刘清霞邹明祥李艳明李虹玲
刘乐平,刘文恩, 晏 群,刘清霞,邹明祥,李艳明,李虹玲
(中南大学湘雅医院,湖南 长沙 410008)
2012
—2015年某三甲医院血培养常见病原菌及其耐药性变迁
刘乐平,刘文恩, 晏群,刘清霞,邹明祥,李艳明,李虹玲
(中南大学湘雅医院,湖南 长沙410008)
[摘要]目的了解血流感染病原菌种类分布及其耐药性变迁,为临床合理使用抗菌药物提供参考。方法对2012—2015年某三甲医院送检血培养标本分离的主要病原菌及其耐药性进行统计分析。结果共检出病原菌4 780株,居前5位的依次为大肠埃希菌1 008株(21.09%),肺炎克雷伯菌624株(13.05%),鲍曼不动杆菌452株(9.46%),金黄色葡萄球菌437株(9.14%),铜绿假单胞菌247株(5.17%)。其中以革兰阴性(G-)杆菌为主,占62.05%,其次为革兰阳性(G+)球菌(29.31%)、真菌(7.76%)及其他(0.88%)。肺炎克雷伯菌对厄他培南和亚胺培南的耐药率由2012年的4.50%,分别提高至2015年的46.79%、33.94%(均P<0.01)。鲍曼不动杆菌对头孢吡肟、头孢他啶、妥布霉素、庆大霉素和亚胺培南总耐药率分别为86.50%、 80.56%、78.10%、79.87%和84.29%;2012—2015年阿米卡星耐药率依次为0、10.22%、39.85%和21.30%(P<0.01);4年间米诺环素耐药率为0~7.52%(P<0.01)。结论该院血流感染主要病原菌为G-杆菌,其中鲍曼不动杆菌对头孢类和碳青霉烯类抗生素耐药性极高,肺炎克雷伯菌对碳青霉烯类抗生素的耐药率增长迅速。临床应谨慎使用广谱抗菌药物,以降低抗菌药物选择压力。
[关键词]血流感染; 血培养; 病原菌; 耐药性; 抗药性,微生物; 合理用药
[Chin J Infect Control,2016,15(6):374-379]
血流感染是一种严重的全身感染性疾病。近年来,随着广谱抗菌药物、侵入性诊疗技术、免疫抑制剂的使用,血流感染的发病率日益增高。血培养是诊断血流感染的金标准,分离病原菌并对其进行药物敏感性试验,可指导临床有针对性地用药,提高治愈率,降低患者病死率。然而,血培养所需检验时间较长,为使感染病情得到及时控制,经验用药在临床上仍然十分普遍。在不同地区和医院,血培养病原体分布差异较大,耐药谱也各不相同。本研究对本院2012—2015年临床送检血培养标本分离的病原菌和耐药情况进行回顾性分析,旨在为临床合理用药提供参考,现将结果报告如下。
1材料与方法
1.1菌株来源收集本院2012年1月1日—2015年12月31日临床送检血培养分离菌株资料。剔除同一患者连续检测出的重复菌株,剔除仅送检1份标本且培养结果为凝固酶阴性葡萄球菌(CNS),剔除已确认为污染菌者。
1.2菌株培养与鉴定血培养采用美国BD BACTEC 9120 全自动血培养仪,培养阳性菌株的鉴定和常规药物敏感性试验采用法国生物梅里埃公司VITEK 2 Compact全自动细菌鉴定仪。部分补充药敏试验采用K-B法,折点按照美国临床实验室标准化协会(CLSI)当年版指南进行判读。质控菌株为大肠埃希菌ATCC 25922、金黄色葡萄球菌 ATCC 25923 及铜绿假单胞菌ATCC 27853。
1.3统计学分析应用Excel和SPSS 19.0软件对资料进行统计分析,2012—2015年分离菌株的耐药率均采用R×C列表的卡方检验,P≤0.05为差异有统计学意义。
2结果
2.1主要病原菌分布及变化趋势2012—2015年临床送检的血培养标本共分离病原菌4 780株,分离最多的5种病原菌依次为:大肠埃希菌1 008株(21.09%),肺炎克雷伯菌624株(13.05%),鲍曼不动杆菌452株(9.46%),金黄色葡萄球菌437株(9.14%),铜绿假单胞菌247株(5.17%)。2012—2015年肺炎克雷伯菌所占比率依次为10.02%、11.54%、13.81%和16.05%。其中以革兰阴性(G-)杆菌为主,占62.05%,其次为革兰阳性(G+)球菌(29.31%)、真菌(7.76%)及其他(0.88%)。见表1。
2.2主要病原菌对常见抗菌药物的耐药情况
2.2.1肺炎克雷伯菌和大肠埃希菌耐药性肺炎克雷伯菌对头孢替坦(11.20%~39.91%)、头孢哌酮/舒巴坦(11.71%~34.86%)、哌拉西林/他唑巴坦(9.91%~35.78%)和妥布霉素(19.82%~37.06%)的耐药率逐年上升(P<0.01)。2012年对厄他培南和亚胺培南的耐药率均为4.50%,2015年分别上升至46.79%和33.94%(P<0.01);对复方磺胺甲口恶唑的耐药率(52.25% vs 30.28%)有所下降(P<0.01)。大肠埃希菌对氨苄西林、头孢唑林、头孢曲松、氨苄西林/舒巴坦的平均耐药率分别为91.07%、80.16%、74.90%和70.04%;而对头孢吡肟(81.12%~30.58%)和头孢他啶(81.12%~30.89%)的耐药率有明显下降(P<0.01)。见表2。
2.2.2鲍曼不动杆菌和铜绿假单胞菌耐药性鲍曼不动杆菌对头孢类、氨基糖苷类和亚胺培南的平均耐药率均较高,对阿米卡星(0~39.85%)和米诺环素(0~7.52%)耐药率有所上升(P<0.01),对复方磺胺甲口恶唑的耐药率(94.59%~44.44%)下降较快(P<0.01)。铜绿假单胞菌对亚胺培南平均耐药率为37.25%,2015年对左氧氟沙星和环丙沙星的耐药率降至15.15%,2012—2014年对二者耐药率均>30%(P<0.01)。见表3。
2.2.3金黄色葡萄球菌耐药性2012—2015年金黄色葡萄球菌对苯唑西林的耐药率依次为28.16%、30.77%、23.20%和7.63%(P<0.01)。4年累计金黄色葡萄球菌对青霉素的耐药率达96.57%,其中2015年为89.83%,低于其他年份(P<0.01)。未从血培养标本中分离到对利奈唑胺、替加环素、万古霉素、呋喃妥因或奎奴普丁/达福普汀耐药的菌株。见表4。

表1 2012—2015年血培养分离病原菌分布(株,%)
表22012—2015年血培养分离肺炎克雷伯菌和大肠埃希菌对常见抗菌药物耐药率(%)
Table 2Antimicrobial resistance rates ofKlebsiellapneumoniaeandEscherichiacoliisolated from blood culture in 2012-2015 (%)

抗菌药物肺炎克雷伯菌2012年(n=111)2013年(n=125)2014年(n=170)2015年(n=218)合计(n=624)χ2P大肠埃希菌2012年(n=233)2013年(n=241)2014年(n=207)2015年(n=327)合计(n=1008)2P氨苄西林------- 87.55100.0092.7585.9391.0738.5<0.01氨苄西林/舒巴坦47.7566.4054.1260.0957.539.80.0275.1185.8965.7057.4970.0458.1<0.01哌拉西林/他唑巴坦9.9115.2031.7635.7825.9636.3<0.012.157.885.312.144.1714.8<0.01头孢唑林56.7675.2071.7659.6365.5415.2<0.0181.1291.7085.9967.2880.1658.9<0.01头孢他啶56.7622.4035.8851.3842.3140.0<0.0181.1242.7436.7130.8946.53153.4<0.01头孢曲松43.2453.6052.3555.5052.084.60.2081.1278.4280.1964.5374.9028.2<0.01头孢吡肟43.2446.4039.4146.3343.912.30.5281.1268.8856.0430.5856.65162.0<0.01头孢哌酮/舒巴坦11.7124.8029.4134.8627.2420.7<0.016.877.052.420.313.8724.5<0.01头孢替坦14.4111.2022.3539.9124.8451.3<0.010.430.832.420.921.094.60.21氨曲南47.7546.4037.0649.0845.036.20.1081.1257.2663.7745.2660.2275.0<0.01亚胺培南4.508.0030.5933.9422.6058.3<0.010.000.830.972.451.197.50.06厄他培南4.5015.2020.5946.7925.8082.2<0.010.000.000.001.220.408.40.04阿米卡星0.000.0034.1227.5218.9191.2<0.010.000.411.450.920.694.20.24庆大霉素47.7530.4049.4138.9941.6713.0<0.0137.3464.3254.1144.0449.4040.6<0.01
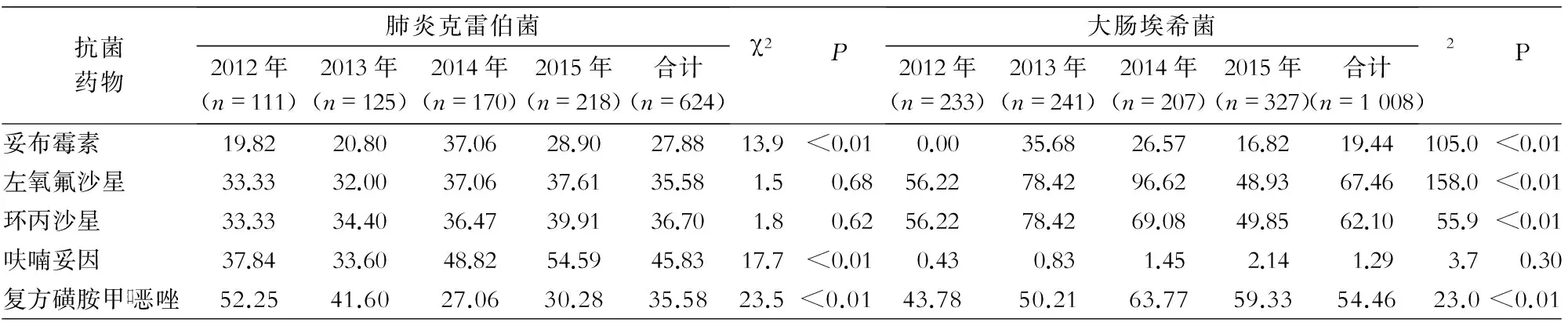
续表2 (Table 2, continued)
表32012—2015年血培养分离鲍曼不动杆菌和铜绿假单胞菌对常见抗菌药物耐药率(%)
Table 3Antimicrobial resistance rates ofAcinetobacterbaumanniiandPseudomonasaeruginosaisolated from blood culture in 2012-2015 (%)

抗菌药物鲍曼不动杆菌2012年(n=74)2013年(n=137)2014年(n=133)2015年(n=108)合计(n=452)χ2P铜绿假单胞菌2012年(n=86)2013年(n=43)2014年(n=52)2015年(n=66)合计(n=247)2P氨苄西林/舒巴坦89.1966.4275.1985.1977.2119.3<0.01------- 哌拉西林/他唑巴坦94.5984.6779.7087.9685.629.20.0313.9513.9523.0818.1817.002.30.52头孢他啶94.5970.0778.9580.5679.2017.7<0.0130.2320.9326.9224.2426.321.50.69头孢吡肟94.5984.6780.4590.7486.5010.40.0237.2120.9330.7718.1827.948.00.05氨曲南------- 43.0241.8640.3833.3339.681.60.66亚胺培南94.5978.1079.7090.7484.2915.4<0.0143.0220.9348.0831.8237.259.60.02阿米卡星0.0010.2239.8521.3019.9159.8<0.0112.7913.959.6212.1212.150.40.92庆大霉素89.1980.2971.4383.3379.8710.70.0113.0239.5336.5418.1834.4111.10.01妥布霉素83.7878.1069.9284.2678.109.00.0341.8637.2130.7718.1832.3910.10.02米诺环素0.000.007.527.413.9816.4<0.01------- 左氧氟沙星66.2224.8255.6467.5950.8857.5<0.0143.0246.5144.2315.1536.4417.7<0.01环丙沙星100.0084.6780.4590.7487.3918.5<0.0139.5344.1940.3815.1534.0114.6<0.01复方磺胺甲口恶唑94.5964.9671.4344.4466.8151.6<0.01-------
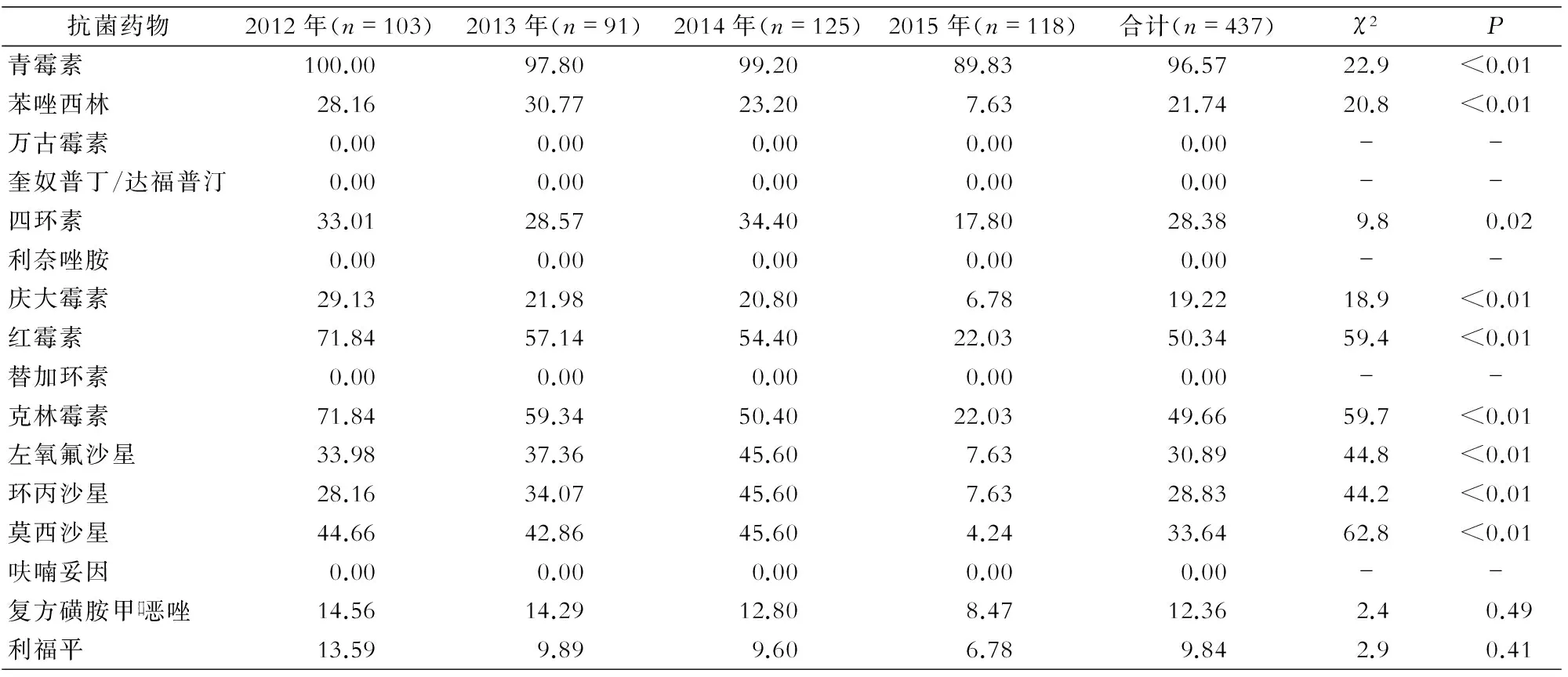
表4 2012—2015年血培养分离金黄色葡萄球菌对常见抗菌药物耐药率(%)
3讨论
血流感染是一种具有较高病死率的严重感染性疾病[1]。嗜中性粒细胞减少症、肠胃黏膜组织损伤、使用免疫抑制剂,以及留置中心静脉导管等均为引起血流感染的重要危险因素,而引起血流感染的病原菌及其耐药谱也在不断发生变化[2-3]。本研究显示,引起血流感染的病原菌主要为G-杆菌,其次为G+球菌,真菌引起的血流感染相对较少,与Mohnarin数据接近[4]。不同年度引起血流感染的G-杆菌菌谱大致相同:4年间大肠埃希菌是引起血流感染的“主力军”,占21.09%。肺炎克雷伯菌所占比例逐年上升,鲍曼不动杆菌近年来有上升趋势,其所占比(9.46%)现已超过铜绿假单胞菌(5.17%)。
本研究结果显示,大肠埃希菌对除头孢唑林和头孢曲松外的头孢类药物、碳青霉烯类药物均较为敏感,而对氨曲南、磺胺类和喹诺酮类药物耐药率均在40%~60%,各类药物耐药水平在4年间变化不大。与此相比,肺炎克雷伯菌对各类抗菌药物的耐药率多在30%~50%,但其对青霉素类/酶抑制剂、第三代头孢/酶抑制剂、氨基糖苷类药物和碳青霉烯类药物的耐药率均在逐年上升,以碳青霉烯类药物的耐药水平升高最显著,亚胺培南耐药率(4.50%~33.94%)和厄他培南耐药率(4.50%~46.79%)在4年间分别增长7、10倍以上,增长速度远超过已有报道[4-8],这可能与近年来泛耐药菌在本院的流行和播散有关[9-10]。碳青霉烯类耐药肺炎克雷伯菌的日益增长已成为不可忽视的问题,如何避免耐药率进一步上升,值得高度重视。近年来,肺炎克雷伯菌对复方磺胺甲口恶唑的耐药率有所下降,可能与该药物在临床上使用较少有关。
目前,鲍曼不动杆菌所占比例已超铜绿假单胞菌,已成为引起血流感染最主要的非发酵菌。鲍曼不动杆菌血流感染患者病情严重,病死率高,且高水平耐药菌株引起的血流感染预后差[11-12]。与肺炎克雷伯菌相似,鲍曼不动杆菌对复方磺胺甲口恶唑的耐药率也有所下降,但总体上,其对大多数抗菌药物耐药水平高,对头孢吡肟和亚胺培南的耐药率>80%,庆大霉素、妥布霉素耐药率也接近80%,这与已有研究结果相似[4-5,10-12]。对阿米卡星和米诺环素保持较低的耐药率(<20%),但其耐药率仍在不断增高,临床上考虑选用上述药物进行抗菌治疗的同时,也因注意避免滥用,尽可能缓解其耐药率上升趋势。铜绿假单胞菌总体耐药水平较为稳定,对头孢类抗菌药物耐药率高于Mohnarin的数据[4];对含酶抑制剂的复合药物较敏感;对氟喹诺酮类药物的耐药率有所下降。
G+球菌主要以金黄色葡萄球菌和CNS为主,其后依次为链球菌属、肠球菌属等。与已有报道[4,6-8]中CNS多于金黄色葡萄球菌的结果不同,本研究中金黄色葡萄球菌所占比远高于CNS,是本院引起血流感染最主要的G+球菌。CNS作为人体正常菌群的成员,以往多被视为“污染菌”,而随着各种广谱抗生素的应用和侵袭性诊疗手段的使用,导致其成为了一种重要的条件致病菌。严格进行无菌操作,规范血培养送检,可提高血培养的准确率。2012—2014年苯唑西林耐药的金黄色葡萄球菌占20%~30%,而2015年仅为7.63%,与本院2010—2011年变化趋势相同[9],说明耐药菌得到了有效控制,可能与本院严格执行的抗菌药物合理应用分级管理制度有关。暂无万古霉素和利奈唑胺耐药的菌株。
本院血培养检出真菌371株,占7.76%,主要为假丝酵母菌(297株,80.05%),其次为马尔尼菲青霉菌(30株,8.09%),低于陈杏春[13]的研究结果。研究[14]显示,真菌血症多为医院获得性感染,使用广谱抗菌药物是其重要危险因素,假丝酵母菌菌血症预后和病死率与菌种无关[15]。预防真菌血流感染的关键在于抗菌药物的合理使用,这也是医院感染控制的重点。
综上所述,本院血流感染病原菌以G-杆菌为主,其中大肠埃希菌所占比例最高,对除头孢曲松和头孢唑林外的头孢类和碳青霉烯类抗生素的耐药水平较低,且4年间变化不明显。肺炎克雷伯菌的检出率和耐药水平均持续增高,碳青霉烯类抗生素的耐药率增长尤为显著,增长速度远高于已有报道,需引起重视。鲍曼不动杆菌耐药形势严峻,对头孢类和碳青霉烯类药物耐药率高,对阿米卡星和米诺环素较为敏感。近年来肺炎克雷伯菌和鲍曼不动杆菌对复方磺胺甲口恶唑的耐药率有所下降,可能与临床较少选用该药物有关。与多数地区和医院不同,本院引起血流感染的G+球菌主要为金黄色葡萄球菌,其次为CNS。
[参 考 文 献]
[1]Freifeld AG, Bow EJ, Sepkowitz KA, et al. Clinical practice guideline for the use of antimicrobial agents in neutropenic patients with cancer: 2010 update by the Infectious Diseases Society of America[J].Clin Infect Dis, 2011,52(4):e56-e93.
[2]Wylie MC, Graham DA, Potter-Bynoe G, et al. Risk factors for central line-associated bloodstream infection in pediatric intensive care units [J]. Infect Control Hosp Epidemiol, 2010,31(10):1049-1056.
[3]Maschmeyer G, Haas A. The epidemiology and treatment of infections in cancer patients[J]. Int J Antimicrob Agents, 2008;31(3):193-197.
[4]吕媛,李耘,薛峰,等.卫生部全国细菌耐药监测网(Mohnarin)2011-2012年度血流感染细菌耐药监测报告[J].中国临床药理学杂志,2014,30(3):278-288.
[5]Gupta N, Limbago BM, Patel JB, et al. Carbapenem-resistant Enterobacteriaceae: epidemiology and prevention [J]. Clin Infect Dis, 2011,53(1):60-67.
[6]赵春江,陈宏斌,王辉,等. 2013年全国13所教学医院院内血流感染及院内获得性肺炎和院内获得性腹腔感染常见病原菌分布和耐药性研究[J].中华医学杂志,2015,95(22):1739-1746.
[7]林楚怀,刘益丹.某院连续3年血培养病原体分布及其耐药性[J].中国感染控制杂志,2014,13(1):40-42.
[8]白书媛,闵嵘,张丽丽,等. 某三级医院连续4年血培养分离菌构成及耐药性[J]. 中国感染控制杂志,2014,13(2):85-88.
[9] 李虹玲,刘文恩,张运丽,等. 从临床标本中分离出的病原性细菌的分布及耐药性分析[J].中国现代医学杂志,2015,25(10):40-44.
[10] Jian Z, Li Y, Liu W, et al. Detection of the novel IMP-38 among carbapenemase-producing Enterobacteriaceae in a university hospital, China.[J]. J Infect Dev Ctries, 2014,8(8):1044-1048.
[11] 何禄娟,孟婕,黄大毛,等. ICU多重耐药鲍曼不动杆菌血流感染的回顾性分析[J].中南大学学报(医学版),2015,40(12):1327-1332.
[12] 乔莉,张劲松,梅亚宁,等.鲍曼不动杆菌血流感染预后的危险因素分析[J].中华危重病急救医学,2013,25(8):471-474.
[13] 陈杏春.血培养真菌菌种分布与感染相关因素分析[J].中华医院感染学杂志,2010,20(17):2702-2704.
[14] 王凌伟,吴伟元,邱晨,等.62例真菌菌血症回顾性研究[J].中华医院感染学杂志,2008,18(1):130-133.
[15] Wisplinghoff H, Seifert H, Wenzel PR, et al. Inflammatory response and clinical course of adult patients with nosocomial bloodstream infections caused byCandidaspp. [J]. Clin Microbiol Infect, 2006,12(2):170-177.
(本文编辑:左双燕)
Distribution and changes in antimicrobial resistance of pathogens from blood culture in a tertiary first-class hospital in 2012-2015
LIULe-ping,LIUWen-en,YANQun,LIUQing-xia,ZOUMing-xiang,LIYan-ming,LIHong-ling
(XiangyaHospital,CentralSouthUniversity,Changsha410008,China)
[Abstract]ObjectiveTo investigate the distribution and change in antimicrobial resistance of pathogens causing bloodstream infection, so as to provide reference for rational antimicrobial use. MethodsThe isolation and antimicrobial resistance of major pathogens from blood culture specimens from a tertiary first-class hospital in 2012-2015 were analyzed statistically. ResultsA total of 4 780 isolates were detected, the top five species wereEscherichiacoli(n=1 008, 21.09%),Klebsiellapneumoniae(n=624, 13.05%),Acinetobacterbaumannii(n=452, 9.46%),Staphylococcusaureus(n=437, 9.14%), andPseudomonasaeruginosa(n=247, 5.17%). The percentage of gram-negative bacilli, gram-positive cocci, fungi, and others were 62.05%, 29.31%,7.76%, and 0.88% respectively. The resistance rates ofKlebsiellapneumoniaeto ertapenem and imipenem increased from 4.50% in 2012 to 46.79% and 33.94% in 2015( bothP<0.01). The resistance rates ofAcinetobacterbaumanniito cefepime, ceftazidime, tobramycin, gentamicin, and imipenem were 86.50%, 80.56%,78.10%,79.87%, and 84.29% respectively;resistance rates to amikacin in 2012-2015 were 0,10.22%,39.85%, and 21.30% respectively(P<0.01);resistance rates to minocycline in four years were 0-7.52% (P<0.01). ConclusionThe main pathogens causing bloodstream infection are gram-negative bacilli,Acinetobacterbaumanniiis highly resistant to cephalosporins and carbapenems, resistance rates ofKlebsiellapneumoniaeto carbapenems increased rapidly. Broad-spectrum antimicrobial agents must be used cautiously to reduce the selective pressure of antimicrobial agents.
[Key words]bloodstream infection; blood culture; pathogen; drug resistance;drug resistance, microbial; rational antimicrobial use
[收稿日期]2016-03-15
[基金项目]湖南省教育厅课题资助(湘教通[2012]594号)
[作者简介]刘乐平(1992- ),女(汉族),湖南省长沙市人,研究生,主要从事临床微生物学检验研究。 [通信作者]刘文恩E-mail:wenenliu@163.com
DOI:10.3969/j.issn.1671-9638.2016.06.003
[中图分类号]R181.3+2
[文献标识码]A
[文章编号]1671-9638(2016)06-0374-06
·论著·
