新疆不同民族食管鳞癌术后三维适形放疗的预后影响因素分析
2016-07-02古丽比也沙比尔李官燠赵化荣张宋安胡尔西旦尼亚孜热合曼衣明
古丽比也·沙比尔, 刘 攀, 李官燠, 赵化荣, 张宋安, 张 洋, 胡尔西旦·尼亚孜, 张 蕾, 热合曼·衣明
(新疆医科大学第一附属医院肿瘤中心, 乌鲁木齐 830054)
·民族肿瘤学·
新疆不同民族食管鳞癌术后三维适形放疗的预后影响因素分析
古丽比也·沙比尔, 刘攀, 李官燠, 赵化荣, 张宋安, 张洋, 胡尔西旦·尼亚孜, 张蕾, 热合曼·衣明
(新疆医科大学第一附属医院肿瘤中心, 乌鲁木齐830054)
摘要:目的观察食管鳞癌术后三维适形放疗的治疗效果及预后因素。方法回顾性分析新疆医科大学第一附属医院肿瘤中心2006年1月-2013年6月术后行三维适形放疗的食管鳞癌患者63例的临床资料,采用Kaplan-Meier法计算不同民族患者生存率的差异,预后影响因素行Logrank法单因素分析和Cox法多因素分析。结果全组1、3、5 年生存率分别为87.3%、59.9%和36.7%,中位生存时间29个月。汉族、哈萨克族、维吾尔族患者的1、3、5年生存率无显著差异。T2、T3、T4期患者的1、3、5 年生存率分别为93.3%、77.5%、50.3%,90.9%、60.7%、35.6%和66.7%、33.3%、16.7%(P=0.002)。有无淋巴结转移患者的1、3、5 年生存率分别为73.5%、36.6%、21.9%和86.2%、54.2%、31.9%(P=0.017)。II 期和III期患者的1、3、5 年生存率分别为92.1%、74.5%、47.3%和81.1%、46.3%、24.6%(P=0.001),是否化疗患者的1、3、5年生存率分别为91.3%、66.2%、48.8%和78.6%、46.5%、20.7%(P=0.009)。多因素分析显示:T分期、有无淋巴结转移和是否联合化疗都独立影响食管癌的预后。结论食管癌术后三维适形放疗后的预后影响因素有肿瘤T分期、有无淋巴结转移以及是否联合化疗,不同民族患者生存率无明显差异。
关键词:食管鳞癌; 术后三维适形放疗; 预后因素
食管癌根治术是对食管癌进行手术切除的全称,包括肿瘤的切除、肿瘤上下端足够长度食道和受累组织器官的切除、胃切除和周围软组织、组淋巴结清扫、消化道重建等,是食管癌的主要治疗手段,局部复发仍是术后死亡的主要原因。食管癌术后放疗的目的是消灭亚临床病灶以提高生存率,通过三维适形放疗(three-dimensional conformal radiotherapy,3DCRT),能精确消除术中肉眼不能分辨的微肿瘤以及难以清扫的区域淋巴结,为有效提高疗效的方法之一,但仍有部分病人出现肿瘤不能控制导致死亡。本研究通过回顾性分析新疆医科大学第一附属医院63例食管癌根治术+术后放疗患者的临床资料,进一步了解食管癌根治术后3DCRT预后的影响因素,以便于以后指导临床工作。
1材料与方法
1.1一般资料收集2006年1月-2013年6月在新疆医科大学第一附属医院肿瘤中心行根治术及术后3DCRT的63例食管鳞癌患者的临床及放疗资料,其中汉族33例,哈萨克族19例,维吾尔族11例,男性44例,女性19例,年龄37~80岁,中位年龄60岁。食管上段9例,中段45例,下段9例,食管病变长度2~15 cm,中位数8 cm;根据2002年UICC(第6版)分期标准进行分期:T2 15例,T3 33例,T4 15例;术后淋巴结无转移29例,术后淋巴结有转移34例;II期26例,III期37例,见表1。
1.2手术及放疗方法63例食管鳞癌患者均已接受食管癌切除术,术后4~6 w行3DCRT,术后预防性放疗照射野的范围CTV应包括转移淋巴结以及对应淋巴引流区:颈段食管癌包括锁骨上淋巴引流区、食管旁、2区、4区、5区及7区至隆突下3.0 cm的纵隔淋巴引流区;中段包括食管旁、2区、4区、5区、7区及9区纵隔淋巴引流区,并包括贲门旁淋巴结;下段食管癌包括食管旁、4区、5区、7区及9区纵隔淋巴结及贲门旁淋巴结和胃左淋巴引流区。CTV再均匀外放0.5 cm为PTV。全组放疗总处方剂量按患者手术是否残留或者放疗的耐受程度分别为5 000、6 000、6 600、200 cGy/次,分25~33次,5~7 w完成,如果患者有残留则瘤床区加量至66 Gy。
1.3化疗方法与放疗序贯进行,按患者个体情况给予4~6个周期化疗,化疗方案采用顺铂75 mg/m2(分3 d静点),氟尿嘧啶1 000 mg/m2(持续静点24 h),第1~4天,28 d为1个周期。
1.4治疗效果及预后因素的评价方法治疗效果通过1、3、5年生存率及中为生存时间评价,同时统计不同民族之间性别、部位、临床分期、T分期、淋巴结是否转移、病变长度、是否化疗、放疗剂量等预后因素对生存率及中为生存时间的影响。
1.5统计学处理采用SPSS17.0统计学软件行Kaplan Meier法计算生存率并Logrank法检验差异和单因素生存分析,多因素分析采用Cox回归模型,组间分类变量资料采用χ2检验,检验水准α=0.05。
2结果
2.1 随访及生存率随访截止于2014年10月31日,随访16~106个月,随访率为100%。随访满1、3、5 a者分别为63、42、24例。1、3、5年生存率为87.3%、59.9%和36.7%。中位生存29个月,平均生存33.1个月。
2.263例食管鳞癌根治术后患者3DCRT的总生存率单因素预后分析单因素分析显示影响食管癌术后3DCRT后的预后因素有T分期、淋巴结是否转移、病理分期以及是否联合化疗。单因素分析显示汉族、哈萨克族、维吾尔族患者1、3、5年生存率无显著差异,见表1及图1~6。
2.363例食管鳞癌根治术后3DCRT预后多因素分析50、60、66 Gy 3个剂量组的1、3、5年生存率差异无统计学意义(图2)。Cox多因素分析显示T分期、是否淋巴结转移及是否化疗为独立预后影响因素。患者T分期越晚,生存期越短,无淋巴结转移组生存率优于有淋巴结转移组,联合化疗者预后显著优于未化疗者,见表2。
表163例食管鳞癌根治术后患者3DCRT的总生存率Logrank法单因素预后分析/%

临床资料人数生存率%1年3年5年Z值P值民族 汉族3990.176.445.3 维吾尔族1992.446.531.44.6070.47 哈萨克族1189.757.321.5性别 男4490.960.635.60.1310.718 女1973.752.139.1部位 上段887.562.541.7 中段4684.835.431.81.8340.400 下段988.964.838.9临床分期 II2692.174.547.311.7610.001 III3781.146.324.6T分期 T21593.377.550.3 T33390.960.735.612.4410.002 T41566.733.316.7淋巴结转移 无2986.254.231.94.3390.017 有3473.536.621.9肿瘤大小/cm ≤3891.758.331.3 3~53088.945.627.33.2210.200 >52566.739.829.8是否化疗 未化疗2878.646.520.76.8930.009 联合化疗3591.366.248.8放疗剂量/Gy 502089.766.051.34.0430.132 602181.032.416.9 662286.459.140.5
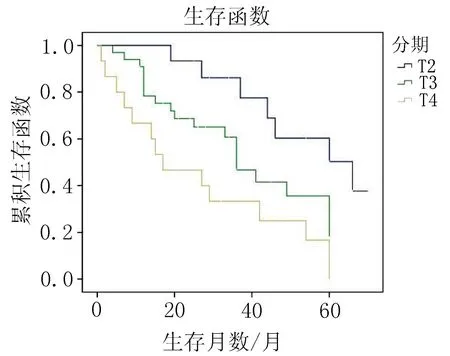
图1 63例食管癌根治术后放疗T分期与生存的关系

图2 63例食管癌根治术后放疗有无淋巴结转移与生存的关系

图3 63例食管癌根治术后3DCRT患者不同放疗剂量模式对生存的影响

图4 63例食管癌根治术后3DCRT患者是否联合化疗对生存的影响

图5 48例T3+T4食管癌根治术后3DCRT患者是否联合化疗对生存的影响
3讨论
近年来,随着手术方式的改进和先进技术的应用,对部分局部晚期、切除难度大、病变位置较高的食管癌患者也进行了根治性切除,并且术后个体化地应用了放疗和化疗综合治疗,但仍有患者预后欠佳。了解影响食管癌根治术后3DCRT患者预后的危险因素,对综合治疗方案的选择和判断食管癌患者的预后很有帮助。本研究显示,术中病变长度与术后放疗后的生存期并无明显相关性(P>0.05),肿瘤长度并不能反映术后放疗的预后风险。谢映涛等[2]和安丰山等[3]研究均表明肿瘤病变长度与预后无明显关系,这与祝淑钗等[4]认为的术中测量的肿瘤长度越短患者术后放疗后的生存率越高的结论并不一致,Chen等[5]也认为肿瘤直径>5 cm是患者整体预后的不良因素。本研究显示不同民族患者1、3、5年生存率差异无统计学意义、术后病理T分期、临床分期越晚、有淋巴结转移食管癌患者术后放疗预后越差,差异有统计学意义(P<0.05),这与很多研究结果相似[6-8]。本研究Cox分析结果显示,病理T分期是食管癌患者术后生存的危险因素,T2、T3、T4期患者的死亡风险逐级增加2.012倍,病理分期可以客观地评估患者的预后。肖泽芬等[9]的研究同样显示T2、T3、T4 期患者的术后生存率逐渐降低,提示术后分期与术后放疗疗效关系密切。淋巴结转移是食管癌的主要转移方式,本研究显示术后病理无淋巴结转移的食管癌患者1、3、5年生存率明显高于术后病理有淋巴结转移患者(P<0.05),有淋巴结转移是食管癌术后放疗的预后危险因素。
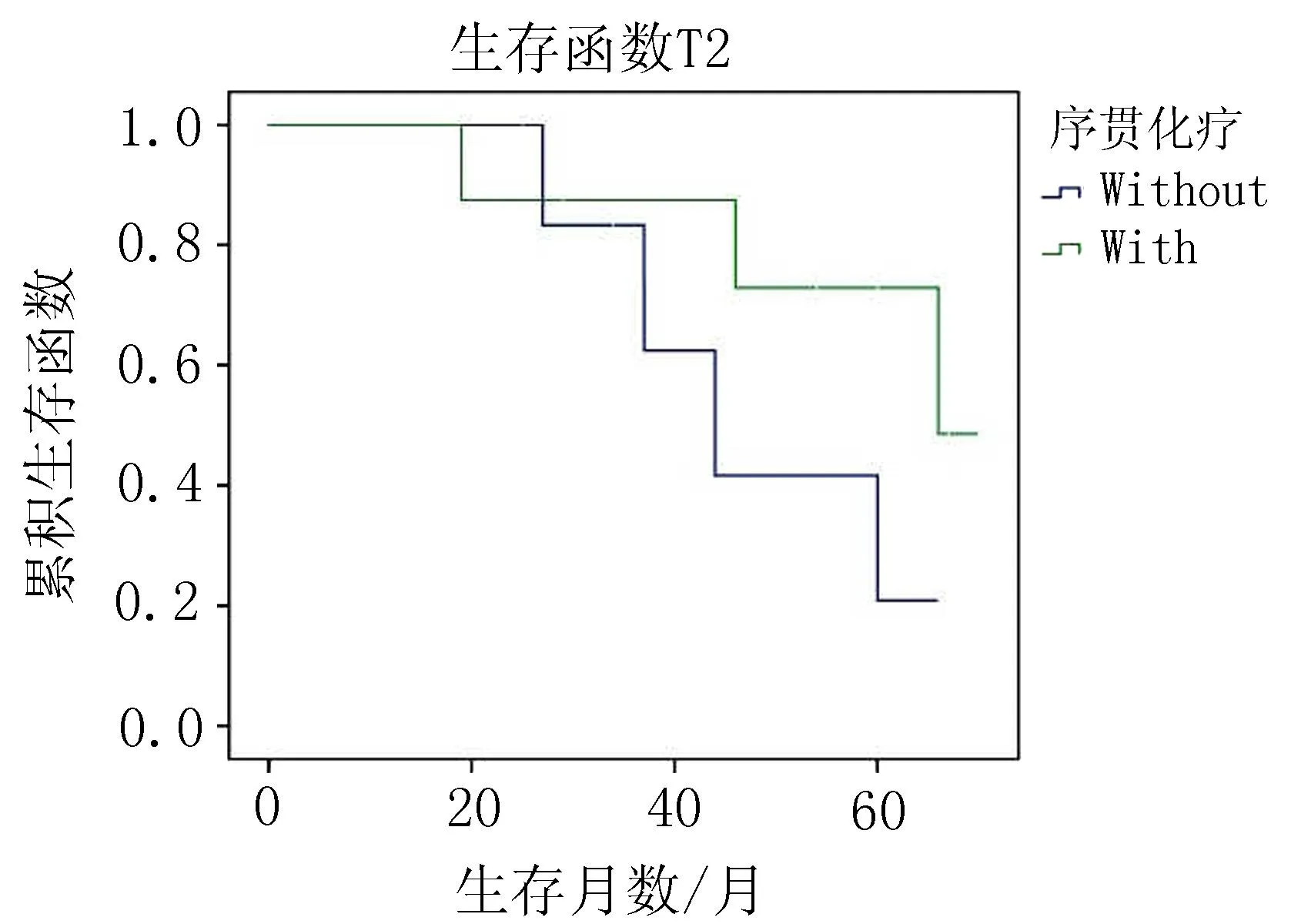
图6 15例T2食管癌根治术后3DCRT患者是否联合化疗对生存的影响

表2 63例食管癌根治术后3DCRT预后Cox多因素分析
目前对于食管癌根治术后放疗最恰当的剂量也一直存在争议,一般认为计量>50Gy,本研究患者因耐受程度、肿瘤及淋巴结转移范围不同,分为50、60及66 Gy 3种照射剂量组,结果3组 1、2、3年生存率比较差异均无统计学意义(P>0.05)。这与徐国平等[8]的研究结果相似,即≤54 Gy和>54 Gy剂量组生存率差异无统计学意义(P>0.05)。Minsky等[10]在RTOG94-05研究中也表明,对于食管癌较高放疗剂量(64.8 Gy比50.4 Gy)生存率并没有增加,因此食管癌术后放疗剂量应>50 Gy,能达到消除术后残存病灶,预防淋巴结转移的治疗效果。
本研究显示63例食管癌根治术后患者中,接受序贯放化疗的患者5年OS为48.8%,高于单纯放疗的20.7%(P<0.05)。陈炳光等[11]对111例局部中晚期食管癌术后治疗模式的随机分析显示,在T3N0M0的患者中,术后放化疗组与单纯化疗组的1、2、3年总生存率分别为85.7%、75.4%、52.4%和87.0%、65.2%、34.8%(P=0.046) 。本研究分析了亚组食管癌患者是否联合化疗,T3+T4组联合化疗5年生存率为40%,未化疗5年生存率为13.5%(P<0.05)。2005年Rebecca等[12]进行的meta分析显示,与单纯放疗相比,序贯化放疗并未带来生存获益。本研究认为,晚期患者应以联合化疗为主,局部分期晚,容易出现区域淋巴结转移是其特点,联合化疗效果优于单纯放疗。汉族、哈萨克族、维吾尔族食管癌患者治疗预后均无显著差异,考虑族别不是影响预后的独立因素,但本组分析样本量偏小,今后有待收集大样本量尤其是少数民族样本量,以进一步分析研究新疆少数民族食管癌治疗预后。
综上所述,影响食管癌术后放疗患者生存的因素主要为T分期、有无转移淋巴结和是否联合化疗等。因此,应根据患者术中、术后临床情况和病理资料合理地选择术后辅助治疗,对改善食管癌患者的生存质量和生存时间均有益处。
参考文献:
[1]黄志刚,范增林,李学民,等.971例食管癌切除术后患者预后的Cox回归分析[J].实用肿瘤杂志,2005,20(3):263-266.
[2]谢映涛,王树钦,黄金球,等.影响胸段食管鳞癌切除术预后的因素[J].中华胃肠外科杂志,2004,7(6):453-455.
[3]安丰山,黄金球,陈少湖.217例胸段食管癌淋巴结转移及其对预后影响的分析[J].癌症,2003,22:974-977.
[4]祝淑钗,宋长亮,沈文斌,等.食管癌根治性切除术后患者预后的影响因素分析[J].中华肿瘤杂志,2012,34(4):281-286.
[5]Chen J, Zhu J, Pan J, et a1. Postoperative radiotherapy improved survival of poor prognostic squamous cell carcinoma esophagus [J].Ann Thorac Surg,2010,90(2):435-442.
[6]Tachibana M, Kinugasa S, Yoshimura H, et al. Clinical outcomes of extended esophagectomy with three-field lymph node dissection for esophageal squamous cell carcinoma[J].Am J Surg,2005,189(1):98-109.
[7]祝淑钗,宋长亮,沈文斌,等. 食管癌根治性切除术后患者预后的影响因素分析[J]. 中华肿瘤杂志,2012,34(4):281-286.
[8]徐国平,顾文栋,裴红蕾,等.156例食管癌术后放疗疗效及预后影响因素分析[J].肿瘤学杂志,2013,19(10):792-796.
[9]肖泽芬,周宗攻,吕纪马,等.胸段食管癌淋巴结转移规律与术后放疗范围的探讨[J].中华放射肿瘤学杂志,2008,17(6):427-431.
[10]Minsky BD, Pajak TF, Ginsberg RJ, et a1. INT 0123(Radiation Therapy Oncology Group 94-05)phase III trial of combined modality therapy for esophageal cancer:high-dose versus standard dose radiation therapy[J].J Clin Oncol,2002,20(5):1167-1174.
[11]陈炳光,黄晓波,刘图强,等.局部中晚期食管癌术后放射治疗的临床疗效[J].广东医学,2013,34(12):1871-1874.
[12]Rebecca W,Richard M.Combined chemotherapy and radiotherapy (without surgery) compared with radiotherapy alone in localized carcinoma of the esophagus(Review)[J]. The Cochrane Library,2006,12(1):2092-2094.
(本文编辑施洋)
Analysis of prognostic factors of 3DCRT after radical surgery for esophageal squamous cell carcinoma in different ethnics in Xinjiang
Gulibiye Shabier,LIU Pan,LI Guanyu,ZHAO Huarong,ZHANG Yang,Huerxidan Niyazi,ZHANG Lei,Reheman Yiming
(Center of Tumour,the First Affiliated Hospital of Xinjiang Medical University,Urumqi 830054,China)
Abstract:ObjectiveTo observe and evaluate the prognostic factors of 3DCRT after radical surgery for esophageal squamous cell carcinoma (ESCC). Methods63 ESCC patients were enrolled to conduct 3DCRT after radical surgery in our hospital from January 2006 to June 2013. Retrospective analysis and Kaplan-Meier method were selected to calculate survival rate among different ethnics. Logrank test which involves single element and Cox test with multiple factors were chosen to analysis the prognostic factors. ResultsFor all ESCC patients, the 1-year, 3-year and, 5-year OS were 87.3%, 59.9% and 36.7% respectively. The median survival time was 29 months. Among Han, Kazak, Uighur, there were no significant difference between 3- and 5-year survival rates. 1, 3, 5-year survival rate of the periods of T2, T3 and T4were respectively 93.3%, 77.5%, 50.3%, 90.9%, 60.7%, 35.6% and 66.7%, 33.3%, 16.7% (P=0.002). 1, 3, 5-year survival rates of with or without lymph node metastasis were respectively 73.5%, 36.6%, 21.9% and 86.2%, 54.2%, 31.9% (P=0.017). 1, 3, 5-year survival rates of stage II and III were respectively 92.1%, 74.5%, 47.3% and 81.1%, 46.3%, 24.6% (P=0.001). 1, 3, 5-year survival of with or without chemotherapy respectively were 91.3%, 66.2%, 48.8% and 78.6%, 46.5%, 20.7% (P=0.009). Multivariate analysis showed that: T stage, lymph node metastasis and combined chemotherapy or not were independently affected the prognosis of patients. ConclusionThe prognosis factors for 3DCRT after radical surgery for esophageal squamous cell carcinoma were the survival of tumor T stage, lymph node metastasis, and combined chemotherapy or not, and there were no statistical significances in different ethnics.
Keywords:Esophageal squamous cell carcinoma; 3DCRT; Prognostic factors
基金项目:乌鲁木齐市科技计划项目(Y141310033)
作者简介:古丽比也·沙比尔(1969-),女(维吾尔族),本科,主治医师,研究方向:头颈及胸部恶性肿瘤的放化疗。 通信作者:赵化荣,女,主任医师,副教授,硕士生导师,研究方向:头颈及胸部恶性肿瘤的放化疗,E-mail:xydyfyzhr@163.com。
中图分类号:R735.1
文献标识码:A
文章编号:1009-5551(2016)07-0841-05
doi:10.3969/j.issn.1009-5551.2016.07.007
[收稿日期:2015-11-19]
