笑气/氧气吸入镇静技术在儿童牙科焦虑症患者的临床应用
2016-06-12王萍
王萍
笑气/氧气吸入镇静技术在儿童牙科焦虑症患者的临床应用
王萍
目的 探讨笑气/氧气吸入镇静技术在儿童牙科焦虑症患者的临床应用效果。方法 选取需进行牙髓炎根管治疗的儿童牙科焦虑症患者96例作为研究对象,进行笑气/氧气吸入镇静。观察患儿生理指标变化情况,包括心率、呼吸频率、氧饱和度等。观察患儿镇静评分和治疗依从性。观察患儿不良反应发生情况。结果 患儿镇静后心率显著低于镇静前,差异具有统计学意义(P<0.05);呼吸频率、氧饱和度,镇静前后差异无统计学意义。患儿镇静后,Ranmsay评分、Briekopf and Buttner精神状态评分、Frank1评分均显著高于镇静前,差异具有统计学意义(P<0.05)。患儿均无严重不良反应,治疗结束后吸氧均恢复正常。结论 笑气/氧气吸入镇静技术在儿童牙科焦虑症患者的临床疗效佳,可有效达到镇静目标,提高治疗依从性。
笑气/氧气;镇静技术;儿童;牙科焦虑症;临床疗效
牙科焦虑症(dental anxiety,DA)指的是牙科患者在进行治疗时产生的焦虑恐惧心理,难以配合治疗[1]。儿童牙科焦虑症发病率相对较高,造成儿童口腔疾病发生时未及时治疗,延误病情。关于牙科焦虑的控制方式有多种,本院采取笑气/氧气吸入镇静技术,改善儿童牙科焦虑症,收到良好的临床疗效,现将研究内容报道如下。
1 资料与方法
1.1 一般资料 选取2011年5月~2014年5月萍乡市湘东区中医院收治的需进行牙髓炎根管治疗的儿童牙科焦虑症患者96例作为研究对象,患儿均符合美国麻醉医师协会病情分级I期(ASA I),患儿及家属均同意配合完成本研究。排除呼吸道疾病、药物过敏史、氧化亚氮吸入禁忌症等患儿。患儿经牙科改良焦虑量表评分均高于13分。其中,男62例,女34例;患儿年龄3~11岁,平均年龄(7.16±2.41)岁。
1.2 设备和材料 笑气、氧气:均为医疗用气。笑气吸入机、Wand无痛注射泵。
1.3 方法 患儿取仰卧位,将鼻罩带好,检查无缝隙。然后用头带将其固定。吸入100%氧气,使得患儿能够在闭口状态下进行无意识用鼻呼吸。鼻呼吸规律后,调节笑气浓度,使得患儿全身放松、神情柔和、牵拉耳垂不疼,就可以开始进行口腔治疗。笑气浓度维持在30%,笑气流速在3L/min,维持其浓度和流速至治疗结束。治疗结束后,持续吸入100%纯氧5min。患儿神志恢复后,将头带、鼻罩拆下,休息10min。诊疗室观察15min后,患儿无走路摇晃等情况,活动正常,即可回家。
1.4 观察指标 观察患儿生理指标变化情况,包括心率、呼吸频率、氧饱和度等。观察患儿镇静评分和治疗依从性。观察患儿不良反应发生情况。
1.5 疗效评价标准 镇静评分依据BB量表(Briekopf and Buttner、Ranmsay)进行。1分,患儿清醒、烦躁不安;2分,患儿清醒,可安静的配合治疗;3分,患儿清醒欲睡,仅对指令反应;4分,患儿入睡,对呼唤反应比较敏捷;5分,患儿入睡,对呼唤反应比较迟钝;6分,患儿沉睡,难以唤醒。
Briekopf and Buttner精神状态评分:1分,激惹状态,患儿清醒,表现为躁动、哭闹;2分,正常状态,患儿清醒,表现较镇静;3分,迟钝状态,患儿动作迟缓;4分,倦怠状态,患儿对于一般的治疗没反应,但可以唤醒。
治疗依从性(Frank1评分):1分,完全拒绝治疗,极度哭闹、恐惧;2分,相对拒绝治疗,勉强接受治疗,但不情愿;3分,相对拒绝治疗,可以接受治疗,但不会主动要求治疗;4分,完全配合治疗,主动要求治疗,能够和医生良好合作。
1.6 统计学方法 数据均录入SPSS11.0统计学软件进行数据分析,计量资料采用“x±s”表示,组间比较采用t检验;计数资料用例数(n)表示,计数资料组间率(%)的比较采用χ2检验;以P<0.05为差异有统计学意义。
2 结果
2.1 患儿镇静前后生理指标变化情况 患儿镇静后心率显著低于镇静前,差异具有统计学意义(P<0.05);呼吸频率、氧饱和度,镇静前后差异无统计学意义。见表1。

表1 患儿镇静前后生理指标变化情况比较(x±s)
2.2 患儿镇静前后各指标评分情况比较 患儿镇静后Ranmsay评分、Briekopf and Buttner精神状态评分、Frank1评分均显著高于镇静前,差异具有统计学意义(P<0.05)。见表2。
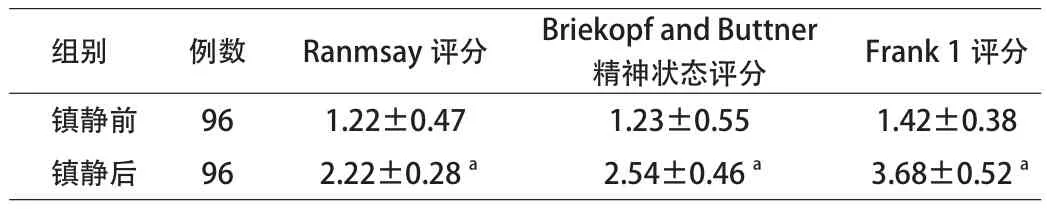
表1 患儿镇静前后各指标评分情况比较(x±s)
2.3 患儿治疗不良反应发生情况 镇静成功后,患儿表现为安静,能够听从医生指令。出现兴奋12例,经调解笑气浓度后表现安静;7例表现为复视;21例表现困倦。患儿治疗结束后吸氧均恢复正常。
3 讨论
DA在门诊患者中存在较多,其发生率达57%,是儿童拒绝诊疗的主要原因[2-4]。临床采取适当的镇静措施十分必要。口腔方面的麻醉难度较高,麻醉方法要求严格[5]。
笑气是一种常用镇静剂,其临床表现为诱导快、苏醒快、起效快等特点,血液中表现稳定。代谢时笑气不经肝脏代谢,基本由肺部排泄。儿童在心排量和肺泡通气量方面,均比较大,进行笑气镇静时吸入和排除的速度均比较快,安全性较好。笑气在作为镇静剂使用方面,有着如下优势[6]:(1)镇痛性较好,能够抗焦虑;(2)起效快,定量方便快捷;(3)使用简单,患儿吸入笑气即可达到镇静的效果,而咪唑达伦等则需要口服或肌注,给患儿带来更多的疼痛。
关于笑气的吸入浓度,不同研究报道有一定的差异。有报道称20%~30%即可达到良好的镇静效果,另有报道则认为40%~60%时镇静效果最佳[7-8]。陈亚琼等[9]的研究也指出,在对34例有紧张恐惧情绪而无法完成常规条件下口腔治疗的患儿应用笑气/氧气吸入镇静方案,显示出了明显的抗焦虑、辅助止痛和遗忘作用,有效提高了患儿口腔治疗的合作性。本文研究结果认为,笑气浓度维持在30%时,即可达到预期麻醉效果。本文研究结果显示,患儿镇静前后,心率变化差异有统计学意义(P<0.05),镇静后心率显著低于镇静前,差异具有统计学意义(P<0.05);呼吸频率、氧饱和度,镇静前后差异无统计学意义。患儿镇静后,Ranmsay评分、Briekopf and Buttner精神状态评分、Frank1评分均显著高于镇静前,差异具有统计学意义(P<0.05)。患儿均无严重不良反应,治疗结束后吸氧均恢复正常。
任何技术均有自己的缺陷,使用笑气镇静时同样需要注意一些问题。研究认为,3岁以下儿童镇静效果欠佳,而且存在呼吸道感染、鼻窦炎等情况的患儿,不推荐使用[10]。临床在使用时需要充分评估患儿状况,分析最佳的镇静方案。
总之,笑气/氧气吸入镇静技术在儿童牙科焦虑症患者的临床疗效佳,可有效达到镇静目标,提高治疗依从性。
[1] Frencken JE,Flohil KA,de Baat C.Atraumatic restorative treatment in relation to pain,discomfort and dental treatment anxiety[J].Ned Tijdschr Tandheelkd,2014,121(7-8):388-393.
[2] 林国雄.口腔左角磨牙和正中位喉镜入路在气管内插管的应用比较[J].江西医药,2009,44(4):350-352.
[3] Mohammed RB,Lalithamma T,Varma DM,et al.Prevalence of dental anxiety and its relation to age and gender in coastal Andhra(Visakhapatnam) population,India[J].J Nat Sci Biol Med,2014,5(2):409-414.
[4] 王晖,刘中林,彭澜.儿童牙科畏惧症诊治进展[J].护理研究,2014, 28(15):1793-1795.
[5] 郦惠芳,江毅.口腔颌面外科肿瘤手术麻醉困难的气道管理体会[J].江西医药,2009,44(7):715-716.
[6] 梅妹,邱宜农,关德林.笑气吸入镇静和心理实验在口腔种植中的应用[J].兰州大学学报(医学版),2014,40(1):70-72.
[7] 钟恬,胡道勇.笑气/氧气吸入镇静技术及其在儿童口腔临床中的应用[J].华西口腔医学杂志,2014,32(1):101-104.
[8] 陈昊,罗洪,黄光磊,等.氧化亚氮镇静在儿童牙科畏惧症患者治疗中的效果[J].实用口腔医学杂志,2014,30(2):251-253.
[9] 陈亚琼,赵璐.笑气/氧气吸入镇静技术辅助儿童牙科恐惧症临床诊疗的效果评价[J].青海医药杂志,2015,45(11):32-34.
[10] 朱莉,王彦亮,吴连俊,等.笑气/氧气吸入镇静在儿童牙科畏惧症患者中的应用[J].温州医学院学报,2012,42(3):224-227.
10.3969/j.issn.1009-4393.2016.33.056
江西 337000 萍乡市湘东区中医院口腔科 (王萍)
