白细胞介素-6作为结核生物标记物可行性的Meta分析
2016-06-06唐鹏
唐 鹏
白细胞介素-6作为结核生物标记物可行性的Meta分析
唐鹏
【摘要】目的:初步评价白细胞介素-6(IL-6)作为结核生物标记物的可行性。 方法:计算机检索PubMed、Cochrane Library、EMBASE、中国生物医学文献数据库(CBM)、中文科技期刊全文数据库(VIP)、万方数据库及中国期刊全文数据库(CNKI),收集国内外发表的关于结核IL-6水平的研究性论文。检索时间均从建库至2016-01,按纳入和排除标准筛选文献,对纳入研究进行质量评价后,应用RevMan 5.2软件进行Meta分析。结果:该研究共纳入24篇文献(部分文献同时含有血清和胸水数据),有17篇NOS评分≥7分。Meta分析结果显示结核患者血清IL-6水平高于正常对照人群,均数差(MD)=7.09,95%CI 6.59-7.58(P<0.01);结核性胸腔积液患者血清和胸水IL-6水平均高于恶性胸腔积液患者,其血清MD=37.99,95%CI 13.64-62.34(P<0.01);胸水MD=108.42,95%CI 95.77-121.07(P<0.01)。各研究间异质性较大,存在文献发表偏倚。结论:血清IL-6水平升高或可为结核诊断提供参考,胸水IL-6水平升高或可为结核性胸腔积液与恶性胸腔积液的鉴别诊断提供参考。
【关键词】白细胞介素-6;结核;血清;胸腔积液;Meta分析
结核(Tuberculosis)是威胁人类死亡的主要原因之一,在发展中国家仍然是一个严重危害公共健康因素。据统计,全球每年有140万人死于结核,并有900万新发病例[1];每三个人中会有一人感染结核分枝杆菌(Mycobacterium Tuberculosis,MTB),其中十分之一发展为活动性结核[2]。结核的发病机制目前尚不完全清楚,有研究认为与机体Th1细胞免疫功能和Th17细胞、Treg细胞在结核免疫反应中产生的细胞因子,如白细胞介素-6(IL-6)、白细胞介素-8(IL-8)等作用有关[3-6]。
IL-6是机体炎症免疫反应的生物标记物,有前炎症因子和抗炎因子两种角色和功能,在机体免疫、炎症反应等过程中均起着重要调节作用[7,8]。研究表明IL-6作为促炎细胞因子,在结核患者血清中有不同程度升高,且可能与结核病严重程度及结核活动有一定关系[9],但也有部分研究认为结核患者血清IL-6水平与正常人并无显著性差异[5,10,11]。胸腔积液是感染或炎症性疾病的特征性反应,已有多项研究表明结核性胸水IL-6水平显著高于其它类型积液[12]。但目前尚无研究者对结核与IL-6的关系进行系统性评价。本文通过筛选国内外相关研究,Meta分析结核患者血清、胸水IL-6水平变化及与健康对照血清及恶性胸腔积液患者血清和胸水的比较结果,探讨IL-6作为结核生物标记物的可行性。
1资料与方法
1.1文献检索策略
计算机检索PubMed、Cochrane Library、EMBASE、中国生物医学文献数据库(CBM)、中文科技期刊全文数据库(VIP)、万方数据库及中国期刊全文数据库(CNKI),并辅以文献追溯方法,收集国内外发表的关于结核与血清IL-6水平的病例对照研究、结核性胸腔积液与恶性胸腔积液患者血清及胸水的对照研究。检索时间均从建库至2016-01。使用“白细胞介素-6”及“结核”作为中文检索词进行检索;使用MeSH检索出“Tuberculosis”和“IL-6”的同义词,得到“Tuberculosis”和“IL-6”或“Interleukin-6”作为英文关键词进行检索。
1.2文献纳入及排除标准
1.2.1纳入标准:(1)国内外发表的有关结核患者IL-6的独立病例对照研究、结核性胸腔积液与恶性胸腔积液患者血清及胸水的对照研究;(2)文献数据完整或根据报告结果可以推算分析所需数据的研究;(3)实验组研究对象均为结核患者、测定样本为血清或胸水、测定方法为ELISA的研究;(4)对于重复发表的研究,选取样本量较大或信息较详细的研究。1.2.2排除标准:(1)未设对照研究;(2)一般性重复报道,即不能提供疾病类型或检测方法,或具体数据描述不清、无法提取数据的研究;(3)不含所纳入样本来源数据的研究;(4)病例报道、摘要、评论、综述及Meta分析。
1.3文献筛选、资料提取及质量评价
根据纳入和排除标准对文献进行筛选,提取资料包括作者姓名、发表年份、研究对象所在地域、结核类型(按发病部位分类)、样本来源(血清或胸水)、IL-6水平(均数±标准差)、实验组和对照组研究例数。研究筛选流程见图1。
根据Newcastle-Ottawa Scale (NOS)原则[13]对纳入文献从三个方面进行质量评估:(1)研究人群选择:病例确定是否恰当、病例的代表性和对照的选择与确定;(2)组间可比性:设计和统计分析时考虑病例和对照的可比性;(3)暴露因素的测量:暴露因素的确定、组间是否用相同方法测定和无应答率是否一致。满分10分,≥7分为高质量文献。
1.4统计学处理
采用RevMan 5.2软件,计算均数差(Mean Difference,MD)作为分析统计量,首先采用χ2检验对纳入研究进行异质性检验,检验水准α=0.10。根据I2值和P值选择固定或随机效应模型计算合并值:I2<50%且P>0.1,采用固定效应模型;I2>50%或P<0.1,采用随机效应模型。合并效应采用z检验,检验水准α=0.05。采用Begg’s检验评估合并后文献发表偏倚。
2结果
2.1文献检索结果及质量评价
根据文献筛选标准,共纳入24篇文献(只有血清检测数据文献12篇,同时含血清及胸水检测数据文献6篇,只有胸水检测数据文献6篇),15篇为结核患者与正常人血清IL-6数据结果(其中3篇同时含胸水数据结果),6篇为检测结核性胸腔积液和恶性胸腔积液患者血清IL-6数据结果,12篇为检测结核性胸腔积液和恶性胸腔积液患者胸水IL-6数据结果。
文献质量评价结果显示,纳入研究文献中,17篇NOS评分≥7分,4篇NOS评分为6分,2篇为5分,1篇为4分。各纳入研究相关资料及质量评价见表1-表3。

表1 结核患者与正常对照血清IL-6检测资料
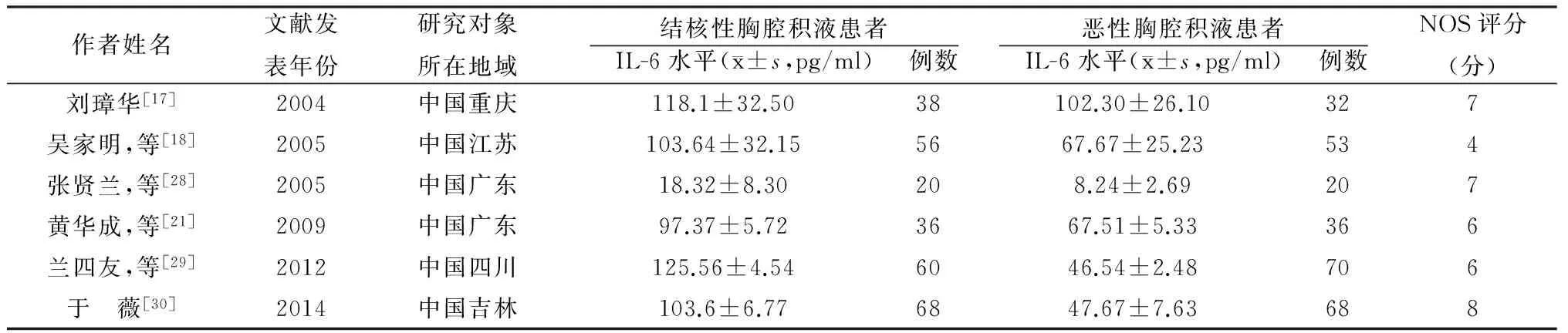
表2 结核性胸腔积液与恶性胸腔积液患者血清IL-6检测资料
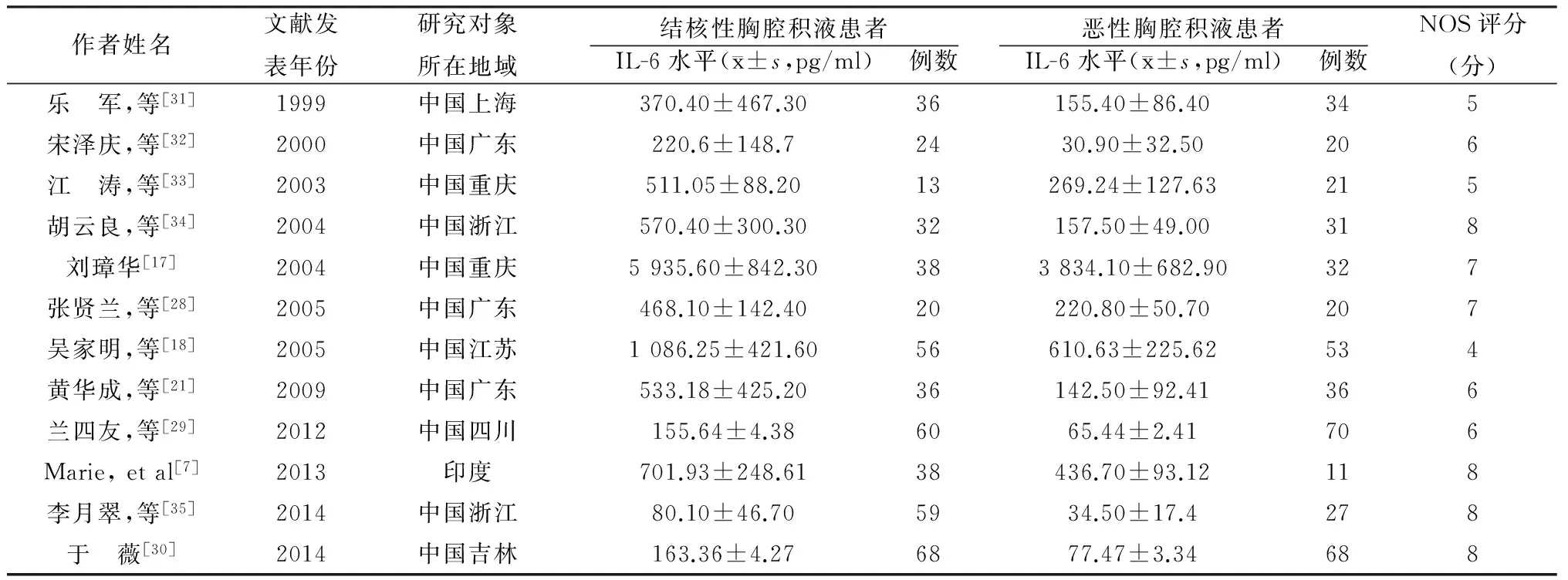
表3 结核性胸腔积液与恶性胸腔积液患者胸水IL-6检测资料
2.2Meta分析结果
15篇结核患者与正常对照血清IL-6水平分析文献中,结核病患者672例,正常对照566例,其异质性检验I2=100%,P<0.1,采用随机效应模型。Meta分析结果为结核患者血清IL-6水平明显高于正常对照者(MD=7.09,95%CI 6.59-7.58,P<0.01)。见图2。
6篇胸腔积液患者的血清IL-6水平分析文献中,结核性胸腔积液患者278例,恶性胸腔积液患者279例,其异质性检验I2=100%,P<0.1,采用随机效应模型。Meta分析结果为结核性胸腔积液患者血清IL-6水平显著高于恶性胸腔积液患者(MD=37.99,95%CI 13.64-62.34,P<0.01)。见图3。
12篇胸腔积液患者的胸水IL-6水平分析文献中,结核性胸腔积液480例,恶性胸腔积液423例,其异质性检验I2=97%,P<0.1,采用随机效应模型。Meta分析结果显示结核性胸水IL-6水平显著高于恶性胸腔积液患者(MD=108.42,95%CI 95.77-121.07,P<0.01)。见图4。
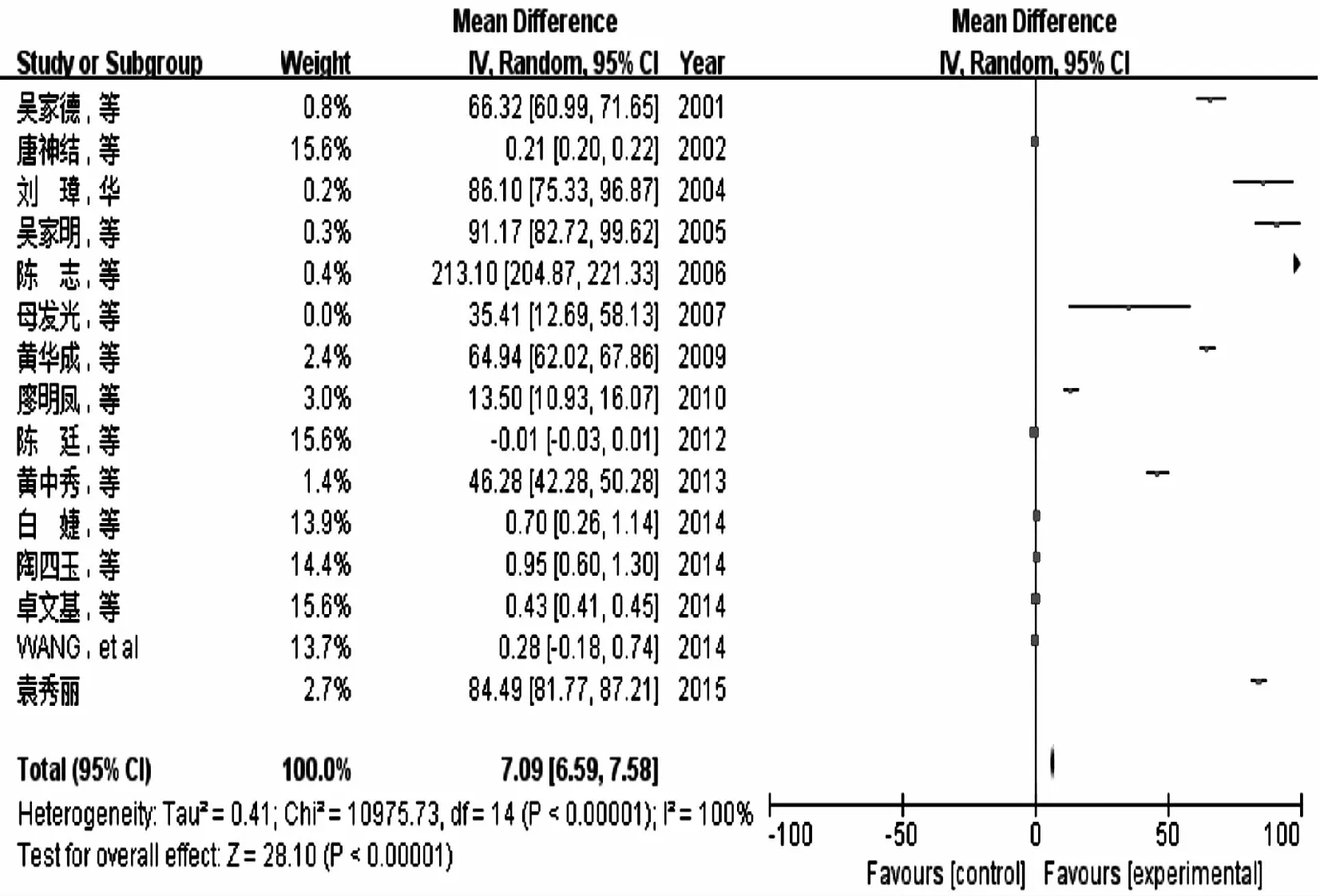
图2 结核患者与正常对照血清IL-6水平Meta分析森林图

图3 结核性与恶性胸腔积液患者血清IL-6水平Meta分析森林图
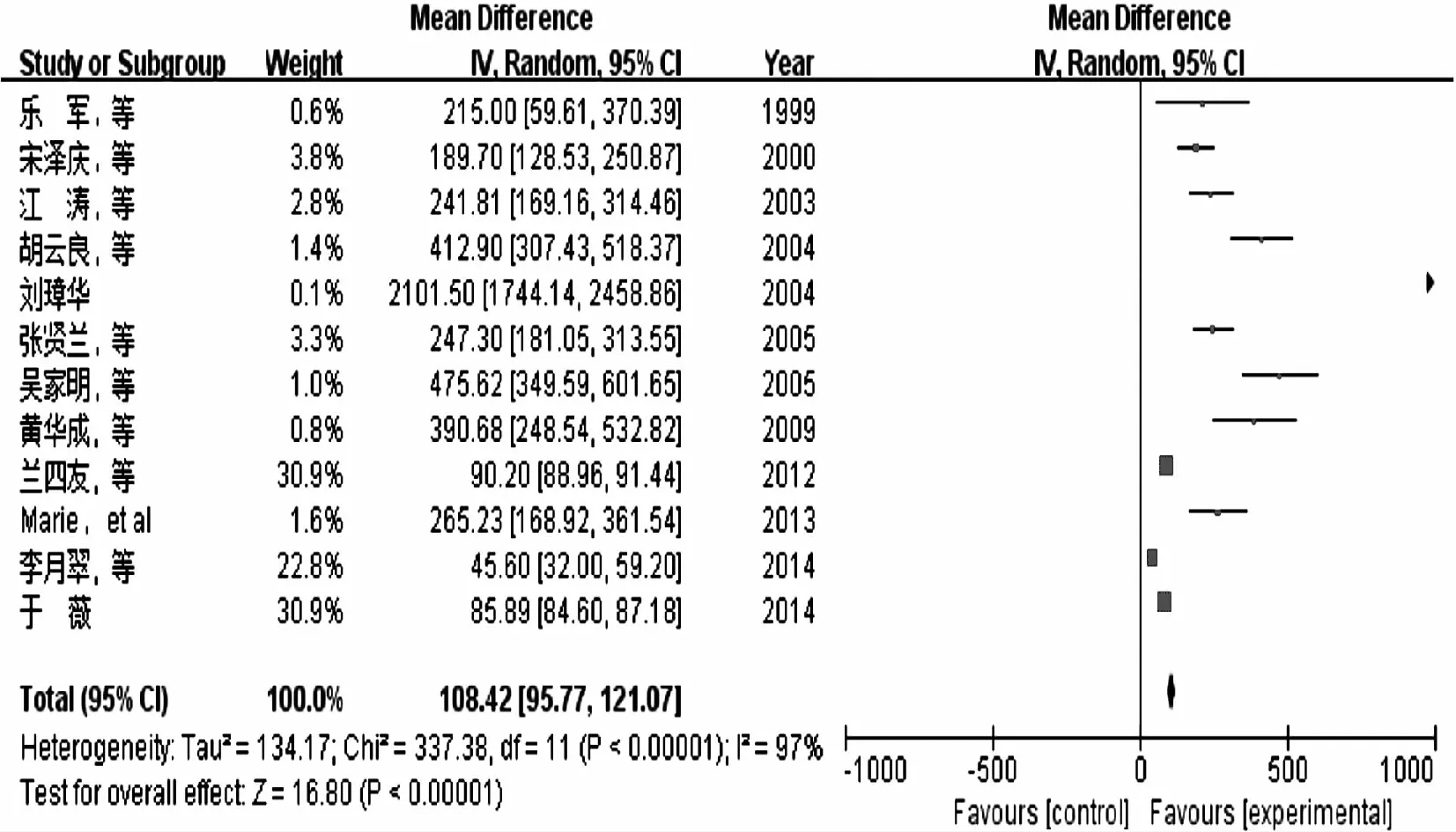
图4 结核性与恶性胸腔积液患者胸水IL-6水平Meta分析森林图
2.3发表偏倚分析
采用Begg’s检验对合并后文献进行发表偏倚评估。结核患者与正常对照血清IL-6水平分析文献(图5-A)、结核性与恶性胸腔积液胸水IL-6水平分析文献(图5-B)中轴两侧分布不均(P<0.01),存在明显发表偏倚。
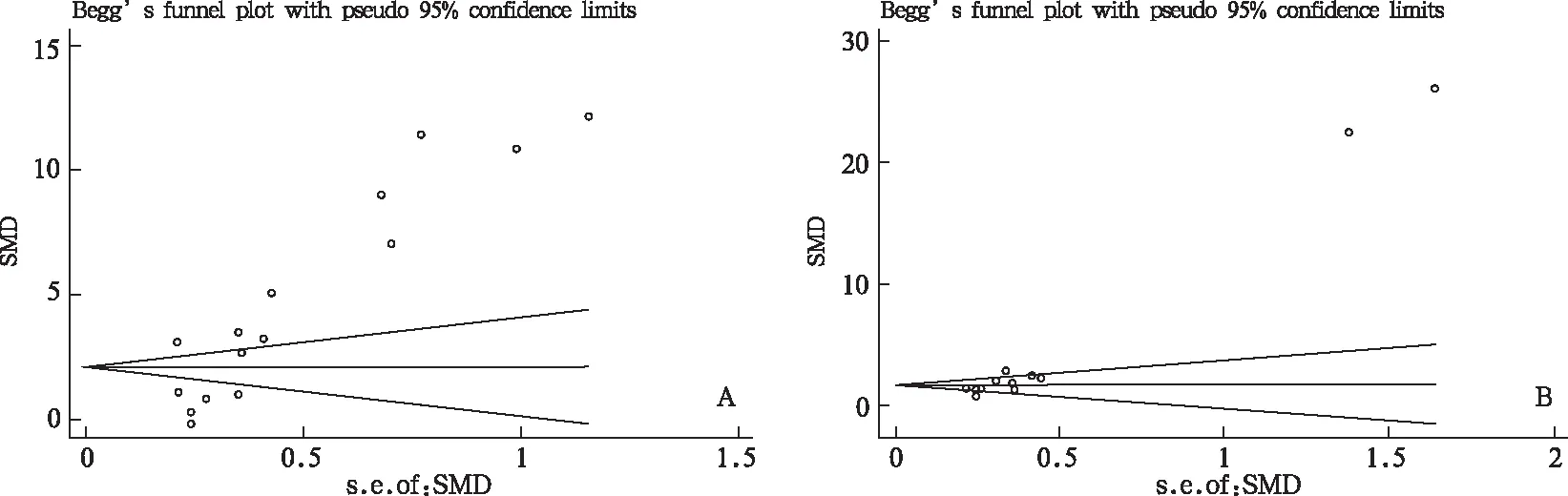
注:A,结核患者与正常对照血清IL-6水平;B,结核性与恶性胸水IL-6水平
3讨论
本研究表明,结核患者血清IL-6水平明显高于正常人群,可以作为结核血清标记物,与之前其它研究结论[15,17-20,27]相一致。因此,对于临床未确诊结核,而该指标明显升高者,或可考虑结核可能性,但尚需针对性检测或诊断性治疗进一步确诊。本文结果还表明,结核性胸腔积液患者的血清和胸水IL-6水平明显高于恶性胸腔积液患者的血清和胸水,提示结核作为一种感染性病变,对IL-6水平的影响大于恶性肿瘤;而且,结核性胸腔积液患者胸水IL-6水平MD三倍于血清IL-6水平,但95%CI小于血清IL-6,说明胸水IL-6水平对鉴别结核性和恶性胸腔积液敏感性较高。
本文各类样本研究的异质性均较大,其来源至少可能有:(1)纳入研究大部分为中文文献,且时间跨度较大(1997-2015年);(2)各地区IL-6检测质控情况不明,操作技术规范程度无从考证;(3)虽然仪器、试剂盒、测量方法一致,但各地区间受试者IL-6测值存在群体性差异。
本文存在的局限性:(1)纳入文献较少,影响了研究结果的统计效率;(2)国内文献证据等级偏低,缺乏高质量、标准化的随机对照实验;(3)所采用检索策略可能遗漏部分文献,加大了发表偏倚;(4)各样本研究异质性较大;(5)文献质量NOS评分参差不齐。
总之,本研究对24篇关于结核与IL-6水平关系文献的Meta分析初步表明血清IL-6水平升高或可为结核诊断提供参考,胸水IL-6水平升高或可为结核性与恶性胸腔积液的鉴别诊断提供参考。但本文存在异质性较大,局限多等问题,需要进一步加大样本量,提高文献质量和证据水平,深入探讨IL-6对结核诊断和鉴别诊断的意义。
◀
唐鹏(1988-),男,汉族,主要从事流式细胞术的检测应用
参考文献
1Gouzy A, Nigou J, Gilleron M, et al. Tuberculosis 2012: biology, pathogenesis and intervention strategies; an update from the city of light[J]. Res Microbiol, 2013, 164(3): 270-280.
2Hill AV. Aspects of genetic susceptibility to human infectious diseases[J]. Annu Rev Genet, 2006, 40: 469-486.
3Talat N, Shahid F, Perry S, et al. Th1/Th2 cytometric bead array can discriminate cytokine secretion from endogenously activated cells in pulmonary disease, recent and remote infection in tuberculosis[J]. Cytokine, 2011, 54(2): 136-143.
4陶四玉, 王瑜芬, 张静. 结核性胸膜炎患者中Th17、Treg细胞及其相关因子水平变化及意义探讨[J]. 中国医学前沿杂志, 2014, 6(6): 145-147.
5Wang GQ, Yang CL, Yue DF, et al. The changes and its significance of Th17 and Treg cells and related cytokines in patients with tuberculosis pleurisy[J]. Allergy Asthma Clin Immunol, 2014, 10(1): 28.
6Aleman M, de la Barrera SS, Schierloh PL, et al. In tuberculous pleural effusions, activated neutrophils undergo apoptosis and acquire a dendritic cell-like phenotype[J]. J Infect Dis, 2005, 192(3): 399-409.
7Marie MA, John J, Krishnappa LG, et al. Role of interleukin-6, gamma interferon and adenosine deaminase markers in management of pleural effusion patients[J]. West Indian Med J, 2013, 62(9): 803-807.
8Daniil ZD, Zintzaras E, Kiropoulos T, et al. Discrimination of exudative pleural effusions based on multiple biological parameters[J]. Eur Respir J, 2007, 30(5): 957-964.
9Djoba SJF, Beyers N, Van HP, et al. Differential cytokine secretion and early treatment response in patients with pulmonary tuberculosis[J]. Clin Exp Immunol, 2009, 156(1): 69-77.
10Hoheisel G, Izbicki G, Roth M, et al. Compartmentalization of pro-inflammatory cytokines in tuberculous pleurisy[J]. Respir Med,1998, 92(1): 14-17.
11Wang T, Lv M, Qian Q, et al. Increased frequencies of T helper type 17 cells in tuberculous pleural effusion[J]. Tuberculosis, 2011, 91(3): 231-237.
12Unsal E, Aksaray S, Koksal D, et al. Potential role of interleukin 6 in reactive thrombocytosis and acute phase response in pulmonary tuberculosis[J]. Postgrad Med J, 2005, 81(959): 604-607.
13Stang A. Critical evaluation of the Newcastle-Ottawa scale for the assessment of the quality of nonrandomized studies in meta-analyses[J]. European Journal of Epidemiology, 2010, 25(9):603-605.
14Higgins JP, Thompson SG, Deeks JJ, et al. Measuring inconsistency in meta-analyses. BMJ. 2003, 327(7414):557-560.
15吴家德, 王耀平, 董宗祈, 等. 骨结核患儿血清细胞因子含量变化及意义[J]. 实用儿科临床杂志, 2001, 16(2): 116-117.
16唐神结, 肖和平, 范以虎, 等. 肺结核患者血清前炎细胞因子及其受体的变化[J]. 中华结核和呼吸杂志, 2002, 25(6): 8-12.
17刘璋华. 结核性与恶性胸腔积液患者血清及胸水IL-6水平的测定及其临床意义[J]. 重庆医学, 2004, 33(5): 749-750.
18吴家明,王立敏. 血清及胸水中ADA、IL-2、IL-6、IL-10联检对结核性和癌性胸膜炎患者的诊断价值[J]. 放射免疫学杂志, 2005, 18(2): 97-99.
19陈志, 林明贵, 梁建琴, 等. 活动性肺结核患者血清炎性因子变化特点及与免疫状态的关系[J]. 第三军医大学学报, 2006, 28(11): 1 234-1 236.
20母发光, 欧阳颖, 陈昌辉, 等. 颅内感染患儿血清及脑脊液肿瘤坏死因子-α、白细胞介素-1β、白细胞介素-6水平变化的意义[J]. 实用儿科临床杂志, 2007, 22(1): 47-48.
21黄华成, 黄卫文, 彭永华, 等. 结核性与恶性胸水患者血清及胸水IL-6, IL-8水平的检测及其临床意义[J]. 临床肺科杂志, 2009, 14(6): 731-732.
22廖明凤, 张明霞, 邓群益, 等. 结核病患者血浆和胸水中白介素6水平及其临床意义[J]. 临床肺科杂志, 2010, 15(12): 1 717-1 718.
23陈廷, 董海新, 陈新科, 等. 肺结核患者外周血CD4+T淋巴细胞凋亡与细胞因子相关性及临床意义研究[J]. 中国病原生物学杂志, 2012, 7(2): 98-100, 104.
24黄中秀, 梁红梅, 潘景芝. 动态监测肺结核患者血清白细胞介素-1和白细胞介素-6的临床探讨[J]. 中国实验诊断学, 2013, 17(5): 911-912.
25白婕, 张建, 李莉, 等. 重症腹腔结核患者外周血和腹水中Th17细胞及其相关因子的水平和意义[J]. 中国中西医结合外科杂志, 2014, 20(5): 477-479.
26卓文基, 钱明, 陈涛, 等. 肺结核患者血清IL-6、IL-12、IL-23、TNF-α、IFN-γ表达水平的临床意义分析[J]. 现代医院, 2014, 14(10): 4-6.
27袁秀丽. 结核性脑膜炎患者血浆和脑脊液中miRNAs含量检测及其临床价值评估[J]. 中国现代医学杂志, 2015, 25(31): 22-25.
28张贤兰, 张天托, 刘慧, 等. 胸腔积液中白细胞介素6、18的变化与意义[J]. 临床肺科杂志, 2005, 10(3): 287-288, 340.
29兰四友, 张德芬, 杨小琼, 等. IL-6和超敏C反应蛋白在鉴别结核性及恶性胸腔积液中的价值[J]. 四川医学, 2012, 33(8): 1 343-1 345.
30于薇. 血清和胸液TNF-α及IL-6检测在结核性和癌性胸腔积液鉴别诊断中的应用[J]. 中外医疗, 2014, 33(34): 183-184.
31乐军, 梁莉, 何国钧. 胸腔积液中IL-6、IL-8和TNF-α的临床意义[J]. 临床肺科杂志, 1999, 4(3): 169-170.
32宋泽庆, 吴斌, 李文, 等. 胸腔积液sIL-2R、IL-6、IL-8表达及其临床意义[J]. 中国现代医学杂志, 2000, 10(6): 60-61.
33江涛, 黄仕聪. 检测结核性胸水与癌性胸水中细胞因子的临床意义[J]. 重庆医科大学学报, 2003, 28(3): 362-363.
34胡云良, 陈新宇, 林洁, 等. 白细胞介素-6 和转铁蛋白检测在胸腔积液诊断中的价值[J]. 中国防痨杂志, 2004, 26(3): 148-150.
35李月翠, 周晶, 李成行, 等. 结核性与癌性胸腔积液的鉴别诊断[J]. 中华医院感染学杂志, 2014, 24(19): 4787-4789.
The Feasibility Analysis of IL-6 as a Biomarker to Detect Tuberculosis: A Meta-analysis
TANG Peng
Department of Clinical Laboratory, Zhongnan Hospital of Wuhan University, Wuhan 430071, China
【Abstract】Objective: To preliminary evaluate the feasibility of interleukin-6(IL-6) as a biomarker for detection of tuberculosis. Method: A computer-based retrieval of PubMed, Cochrane library, EMBASE, CBM, VIP, Wanfang database and CNKI from their establishment to January, 2016 was performed for collecting the research studies investigating the IL-6 level in tuberculosis patient published in China and abroad. The literature was screened according to the inclusion and exclusion criteria and the quality of studies was evaluated. Then Meta-analysis was performed by using RevMan 5.2 software. Results: 24 eligible articles were included (some of them had both blood and pleural effusion datas). The NOS score of 17 articles was ≥7. The meta-analysis results were shown high serum IL-6 level in tuberculosis group compared with normal control group, with mean difference (MD) =7.09, 95%CI 6.59-7.58(P<0.01); it was also shown high serum and pleural effusion IL-6 level in tuberculosis group compared with malignant pleural effusion group, in serum, MD= 37.99, 95%CI 13.64-62.34(P<0.01), in pleural effusion, MD=108.42, 95%CI 95.77-121.07(P<0.01). Heterogeneity between studies was great. It existed publication bias literature.Conclusion: Serum IL-6 level may provide a reference for the diagnosis of tuberculosis. The pleural effusion IL-6 level may provide a reference for diagnosis and differential diagnosis of malignant pleural effusion and tuberculous pleural effusion.
【Key words】Interleukin-6; Tuberculosis; Serum; Pleural effusion; Meta-analysis
[中图分类号]R446.1
[文献标识码]A
[文章编号]1005-1740(2016)02-0039-07
作者简介:本文
[作者单位]武汉大学中南医院检验科,武汉 430071
本文2016-01-11收到,2016-03-30修回