强直性脊柱炎并发葡萄膜炎临床分析
2016-06-01王雯雯荆梅华
王雯雯, 荆梅华, 张 育*
1.扬州大学临床医学院(苏北人民医院)风湿免疫科,扬州 225001 2.丹阳市人民医院,丹阳 212300
强直性脊柱炎并发葡萄膜炎临床分析
王雯雯1, 荆梅华2, 张育1*
1.扬州大学临床医学院(苏北人民医院)风湿免疫科,扬州 225001 2.丹阳市人民医院,丹阳 212300
[摘要]目的: 探讨强直性脊柱炎(AS)并发葡萄膜炎的临床特点、诊断和治疗,提高对该病的认识。方法: 回顾性分析近3年江苏省苏北人民医院风湿免疫科门诊及住院部301例AS患者的临床资料,将AS并发葡萄膜炎的患者及未并发葡萄膜炎的患者分别定义为葡萄膜炎组及非葡萄膜炎组,进行统计学分析。结果: 301例AS患者中,男性218例,女性83例,男女比约2.6∶1;曾经或就诊时有葡萄膜炎的患者为36例(11.96%)。葡萄膜炎组及非葡萄膜炎组患者的性别(P=0.119)、发病年龄(P=0.563)、HLA-B27阳性率(P=1.000)以及疾病活动度方面差异均无统计学意义。而葡萄膜炎组平均病程[(7.84±7.45)年]长于非葡萄膜炎组[(4.14±4.43)年,P=0.006];葡萄膜炎组患者中CD25升高的患者比例(55.56%)高于非葡萄膜炎组(36.60%,P=0.029);Bath AS功能指数(BASFI)评分在葡萄膜炎组(2.29±2.36)高于非葡萄膜炎组(0.96±1.53,P=0.003);葡萄膜炎组中77.78%患者有外周关节受累,高于非葡萄膜炎组(47.55%,P=0.001)。治疗方面,葡萄膜炎组生物制剂使用率为41.67%,高于非葡萄膜炎组(24.53%,P=0.029)。结论: AS患者的葡萄膜炎发病与病程相关,随着病程的延长葡萄膜炎发病率升高。葡萄膜炎组中有较多患者CD25升高,提示CD25可能与葡萄膜炎相关。伴发葡萄膜炎的AS患者更易有躯体功能受损和外周关节受累。AS病程中若出现葡萄膜炎,需积极进行局部及全身治疗;若疗效不佳,可建议患者使用生物制剂。
[关键词]强直性脊柱炎; 葡萄膜炎; CD25; 生物制剂
强直性脊柱炎(ankylosing spondylitis,AS)是一种慢性进展性风湿性疾病,在我国发病率为0.11%~0.26%。AS主要累及骶髂关节、脊柱以及外周关节,同时还可伴发关节外表现,最常见的是累及眼部的葡萄膜炎[1]。AS患者伴发的葡萄膜炎是指眼球中层组织的非感染性炎症,其中最常见的为急性前葡萄膜炎,即主要累及虹膜和睫状体的葡萄膜炎。有研究显示,曾有关节外表现的AS患者中,51%患有葡萄膜炎[2],故应对此类疾病提高关注和认识。现对近年来扬州大学临床医学院收治的36例AS伴发葡萄膜炎患者的临床资料进行系统总结和分析,以探讨该病的临床特点和临床疗效。
1资料与方法
1.1一般资料对2012年6月-2015年6月于江苏省苏北人民医院门诊及病房就诊的301例AS患者的资料进行回顾性研究。患者发生眼部表现后,由眼科医师进行诊断。将AS患者中并发葡萄膜炎的患者及未并发葡萄膜炎的患者分别定义为葡萄膜炎组及非葡萄膜炎组。
1.2诊断标准AS 诊断标准:采用1984年修订的纽约AS诊断标准[3]。(1)临床标准:①腰痛、僵硬时间>3个月,活动后改善;②腰椎额状面和矢状面活动受限;③胸廓活动度低于相应年龄、性别的正常人。(2)影像学标准:双侧骶髂关节炎病变程度≥2级或单侧骶髂关节炎病变程度为3或4级。符合影像学标准和1项以上临床标准者确诊为AS。葡萄膜炎的诊断标准[4]:症状急性发作,出现眼痛、眼红、畏光、流泪等 ,检查可见睫状充血、角膜后沉着物(KP)、前房闪辉、前房内纤维蛋白渗出或前房积脓、瞳孔缩小、虹膜后粘连。
1.3观察指标记录并分析AS患者性别、年龄、病程、总体评分、受累部位、晨僵程度、晨僵时间、人类白细胞抗原(HLA-B27)、血沉(ESR)、C反应蛋白(CRP)、人白介素2可溶性受体α链(CD25)、治疗方案;并对每位患者进行Bath强直性脊柱炎病情活动指数(BASDAI)和Bath强直脊柱炎功能指数(BASFI)评分,记录治疗后情况。
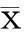
2结果
2.1一般情况301例AS患者中,男性218例,女性83例,男女比约2.6∶1。17~23岁为发病高峰,多数患者在40岁之前发病。男性平均发病年龄(26.76±9.93)岁,女性平均发病年龄(29.04±9.36)岁(P=0.072)。男性平均病程(5.00±5.55)年,女性平均病程(3.49±2.98)年,就诊时女性病程较短(P=0.003)。301例中并发葡萄膜炎的患者为36例(11.96%),其中男性30例,女性6例,以男性为主;无葡萄膜炎的患者共265例,其中男性188例,女性77例。故男性葡萄膜炎发病率为13.76%,女性葡萄膜炎发病率为7.23%(P=0.119)。
2.2两组患者的一般临床资料比较葡萄膜炎组男/女为30/6,非葡萄膜炎组患者中男/女为188/77。葡萄膜炎组发病年龄为(26.50±9.31)岁,非葡萄膜炎组为(27.51±9.89)岁,葡萄膜炎组发病年龄较小(P=0.563);葡萄膜炎组患者平均病程为(7.84±7.45)年,长于非葡萄膜炎组[(4.14±4.43)年],差异有统计学意义(P=0.006)。
2.3两组患者实验室指标比较结果(表1)表明:葡萄膜炎组CRP、ESR均大于非葡萄膜炎组,但其差异均无统计学意义;比较两组患者中CD25检查结果大于3%的患者比例,结果显示葡萄膜炎组患者中CD25升高的患者有55.56%,多于非葡萄膜炎组(36.60%,P=0.029);两组患者均与HLA-B27有高度相关性,但两组间无明显差异。
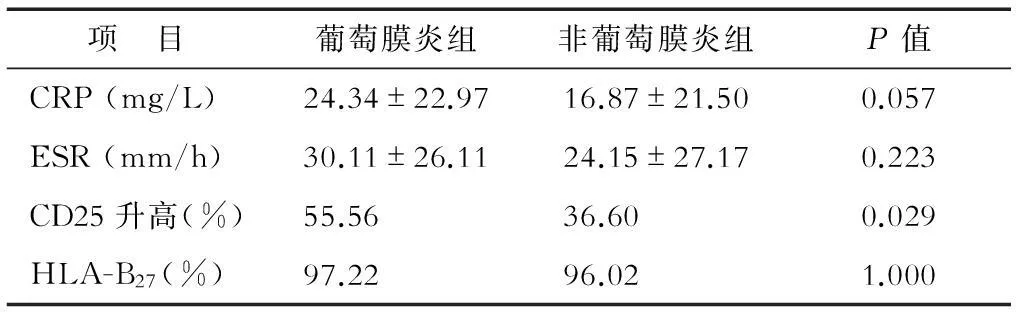
表1 两组患者实验室指标比较
2.4两组患者的自我评分比较结果(表2)表明:总体不适程度、晨僵程度、晨僵时间、BASDAI评分、BASFI评分均为患者主观感受,分值范围0~10分,可反映患者病情活动情况。葡萄膜炎组各项评分均大于非葡萄膜炎组,但两组间仅BASFI评分差异有统计学意义(P=0.003)。
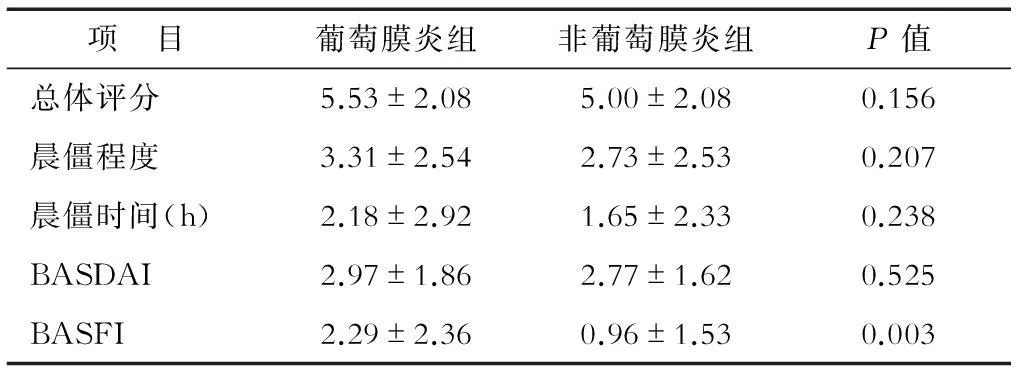
表2 两组患者自我评分比较
2.5两组患者外周关节受累情况比较301例患者中,有过外周关节肿胀和(或)疼痛的患者为154例(51.16%),其中葡萄膜炎组有28例(77.78%),而非葡萄膜炎组有126例(47.55%),差异有统计学意义(P=0.001)。
2.6两组患者的治疗方案比较在治疗方面,对两组患者生物制剂的使用情况进行了统计。所有患者中共有80例(26.58%)使用了生物制剂,其中葡萄膜炎组生物制剂使用率为41.67%,非葡萄膜炎组生物制剂使用率为24.53%,两组间生物制剂使用率的差异有统计学意义(P=0.029)。
3讨论
AS是一种以骶髂关节炎和慢性脊柱炎为主的系统性疾病,主要累及中轴关节的滑膜、关节囊、肌腱和韧带的骨附着点,也可累及外周关节,还可以同时侵犯多个系统。葡萄膜炎是AS最常见的关节外表现,主要表现为不同程度的眼痛、充血、畏光、流泪、伴视力下降,体检可发现角膜周围充血、虹膜水肿[5]。如得不到及时的诊断和治疗,严重者将导致失明[6], 甚至威胁生命[7]。
国外的一些研究表明,AS并发葡萄膜炎的发生率为20%~30%[8];而亚洲地区AS伴发葡萄膜炎的发生率仅约为15%。本研究中AS患者的葡萄膜炎发生率为11.96%,与中国台湾的研究[9]结果相近。究其原因,一方面可能与不同人种及其遗传背景相关,另一方面可能与患者的平均病程有关。以往有理论认为,葡萄膜炎的发病率与病程密切相关,随着AS病程的延长,葡萄膜炎的发病率升高,且可作为首发症状出现[10]。因此,对于葡萄膜炎患者,需考虑是否合并AS,以减少漏诊。同时应告知患者AS是系统性疾病,病程中可出现其他关节外表现,尤其在出现葡萄膜炎时需及时进行治疗。AS常于青年起病,男性较女性多见。本研究显示,AS并发葡萄膜炎的患者中,男性发病率为13.76%,女性发病率为7.23%,男女比例近2∶1,但差异无统计学意义(P=0.119)。但我国及韩国均有研究[11-12]显示,女性较男性患者更易发生眼葡萄膜炎,考虑本研究的样本量及病程可能对结果会有影响。韩国研究[12]中总样本量达830例,平均病程为(12.1±8.1)年,而本研究总样本量为301例,平均病程为(4.58±5.02)年。
AS患者伴葡萄膜炎的原因尚不明确,目前大多集中于遗传学研究。有研究显示,HLA-B27与AS伴发葡萄膜炎的关系密切[13]。Jaakkola等[14]曾报道,HLA-B27阳性的AS患者中有50%伴发葡萄膜炎,而HLA-B27阴性的患者中仅有16%伴发葡萄膜炎(P<0.004)。而本研究中两组患者间HLA-B27并无显著差异,一方面可能与病例数有关,另一方面提示AS患者伴发葡萄膜炎可能还与其他基因相关。有研究报道,HLA-A02、HLA-B58及HLA-DRB1*08可能与AS患者伴发葡萄膜炎有关[15-16]。近年来发现,CD4+CD25+T细胞在自身免疫性疾病中有着重要的作用[17]。CD4+CD25+T细胞分为CD4+CD25highT细胞和CD4+CD25lowT细胞。研究显示,在AS患者血清中CD4+CD25highT细胞增多[18]。另一项针对葡萄膜炎患者中CD4+CD25highT细胞表达的研究显示,葡萄膜炎患者外周血CD4+CD25+Treg细胞的异常表达可能与疾病的发生、发展及疾病活动相关[19]。而本研究对葡萄膜炎组及非葡萄膜炎组患者CD25升高比例进行了比较,结果显示葡萄膜炎组中有更多的患者CD25升高(P=0.029),提示CD25与AS伴发葡萄膜炎有一定相关性。
本研究中葡萄膜炎组及非葡萄膜炎组间病程的明显差异提示,并发葡萄膜炎组的就诊延误问题较非葡萄膜炎组严重。国内一些针对AS误诊原因的研究认为,当主要表现为炎性腰背痛时,症状典型,诊断一般不难,但当患者以外周关节疼痛起病时误诊率较高[20]。绝大多数AS首先侵犯骶髂关节,以后上行发展至颈椎。少数患者先为颈椎受累或几个脊柱段同时受侵犯,也可侵犯周围关节。AS患者的外周关节受累很常见,在以往报道中外周关节受累率为为47%[21]。本研究中的301例患者的外周关节受累率为51.16%,其中葡萄膜炎组28例(77.78%)患者有外周关节疼痛,这较非葡萄膜炎组患者的外周关节受累率(47.55%)高(P<0.05),考虑这可能是非专科医师忽视了AS的可能而导致诊断延误。同时,外周关节受累在患者预后及治疗方面也有影响[22]。本研究对两组患者的BASFI评分进行了比较,发现葡萄膜炎组患者BASFI评分高于非葡萄膜炎组(P<0.05),这提示并发葡萄膜炎对患者躯体功能有影响。
本研究中,对AS并发葡萄膜炎患者的治疗主要包括两方面。一是眼部的对症治疗[23],AS伴发葡萄膜炎的患者对睫状肌麻痹剂、糖皮质激素滴眼剂的反应良好,可以根据炎症的严重程度选择不同药物和使用频率。治疗目的是促进炎症消退,避免炎症引起并发症。对于眼部炎症累及后节或前节炎症频繁反复发作的患者,可考虑短期全身应用糖皮质激素治疗。二是控制全身病情,柳氮磺胺吡啶可降低其复发率,并且能减少严重的持续性虹膜后粘连[8]。而近年来AS患者中生物制剂的应用越来越普遍。一方面,其在控制原发病炎症方面疗效佳,另一方面,对非甾体抗炎药反应差、有髋关节损坏等患者,均主张应用生物制剂[24],同时对控制葡萄膜炎的复发也有效[25]。本研究对两组患者生物制剂的使用情况进行了比较。301例患者中,26.58%的患者使用了生物制剂,本研究中患者应用的生物制剂为益赛普、类克、恩利3种,均为肿瘤坏死因子(TNF-α)阻断剂。其中葡萄膜炎组生物制剂使用率为41.67%,非葡萄膜炎组生物制剂使用率为24.53%,两组间生物制剂使用率的差异有统计学意义(P=0.029),提示葡萄膜炎组患者对生物制剂使用的依从性更高。部分患者因经济原因未使用生物制剂,但总体上葡萄膜炎组患者生物制剂使用率仍高于非葡萄膜炎组。本研究由于随访时间有限,未对患者使用生物制剂后葡萄膜炎的控制情况进统计分析,还需在今后的研究中完善。
综上所述,本研究证实,葡萄膜炎是AS常见的关节外表现。AS患者的葡萄膜炎发病率与病程密切相关,而与性别、发病年龄及HLA-B27无关。葡萄膜炎组中有较多患者CD25升高提示,CD25可能与AS伴发葡萄膜炎相关。患者自我评分表明,并发葡萄膜炎对疾病活动度无显著影响,但可加重躯体功能受损。葡萄膜炎组患者更易有外周关节受累,且由于葡萄膜炎复发率高,可致视力下降甚至失明。因此,需要提高非风湿病专科医师对AS的认识,在患者中推广相关的知识宣传和教育,以实现早诊断、早治疗,降低误诊率。生物制剂治疗可有效控制眼部症状、降低复发率,改善AS患者生活质量,临床上多建议患者应用。
参考文献
[1]Suhler EB, Matin TM, Rosenbaum JT. HLA-B27-associated uveitis: overview and current perspectives [J]. Curr Opin Ophthalmol,2003, 14(6): 378-383.
[2]Vander Cruyssen B, Ribbens C, Boonen A, et al. The epidemiology of ankylosing spondylitis and the commencement of anti-TNF therapy in daily rheumatology practice [J]. Ann Rheum Dis, 2007, 66(8): 1072-1077.
[3]van der Linden S, Valkenburg HA, Cats A. Evaluation of diagnostic criteria for ankylosing spondylitis. A proposal for modification of the New York criteria [J]. Arthritis Rheum, 1984, 27(4): 361-368.
[4]Zochling J, Bohl-Bühler MH, Baraliakos X, et al.Infection and work stress are potential triggers of ankylosing spondylitis [J]. Clin Rheumatol,2006,25(5):660-666.
[5]陈鹏凯, 阎小萍. 126 例强直性脊柱炎患者关节外表现分析[J] .世界中西医结合杂志,2014, 9(7):744-745.
[6]施桂英. 强直性脊柱炎诊治指南(草案) [J]. 中华风湿病学杂志,2003,7(10):641-644.
[7]张建英, 王海军, 滕佳林. 强直性脊柱炎病机与辩证治疗研究进展[J]. 中国中医药现代远程教育, 2010, 8(2):160-161.
[8]Gouveia EB, Elmann D, Morales MS. Ankylosing spondylitis and uveitis: overview[J]. Rev Bras Reumatol, 2012,52(5):742-756.
[9]Chen CH, Lin KC, Chen HA, et al. Association of acute anterior uveitis w ith disease activity, functional ability and physical mobility in patients with ankylosing spondylitis: a cross-sectional study of Chinese patien ts in Taiwan [J]. Clin Rheumatol,2007,26(6): 953-957.
[10]El Maghraoui A. Extra-articular manifestations of ankylosing spondylitis: Prevalence, characteristics and therapeutic implications [J]. Eur J Intern Med, 2011, 22(6): 554-560.
[11]林小军, 蔡小燕, 苏茵,等. 女性与男性强直性脊柱炎对比研究[J]. 广州医药, 2003, 34(2): 13-14.
[12]Kim TJ, Kim TH. Clinical spectrum of ankylosing spondylitis in Korea [J]. Joint Bone Spine, 2010, 77(3): 235-240.
[13]唐宝佳, 叶作东, 陈康银, 等. 人类白细胞抗原-B27在强直性脊柱炎伴发葡萄膜炎中的诊断价值[J]. 实用医技杂志,2015,22(3): 232-233.
[14]Jaakkola E, Herzberg I, Laiho K, et al. Finnish HLA studies confirm the increased risk conferred by HLA-B27homozygosity in ankylosing spondylitis [J]. Ann Rheum Dis, 2006, 65(6): 775-780.
[15]Martin TM, Rosenbaum JT. An update on the genetics of HLA B27-associated acute anterior uveitis[J]. Ocul Immunol Inflamm, 2011, 19(2): 108-114.
[16]Monowarul Islam SM, Numaga J, Fujino Y, et al. HLA-DR8 and acute anterior uveitis in ankylosing spondlylitis [J]. Arthritis Rheum,1995, 38(4): 547-550.
[17]Zwar TD, van Driel IR, Gleeson PA. Guarding the immune system: suppression of autoimmunity by CD4+CD25+immunoregulatory T cells [J]. Immunol Cell Biol, 2006, 84(6): 487-501.
[18]李秀娟, 黄胜起, 李时英, 等. 强直性脊柱炎患者外周血CD4+CD25+high调节性T细胞的表达及其与传统指标相关性研究 [J]. 医学研究杂志, 2010, 39 (11): 47-49.
[19]唐红, 蔡莉, 惠延年. 葡萄膜炎患者外周血CD4+CD25+high调节性T细胞的表达[J]. 国际眼科杂志,2008, 8(8): 1609-1611.
[20]赵治友, 邬亚军. 以外周关节疼痛为首发表现的强直性脊柱炎临床诊断回顾研究[J]. 临床军医杂志,2010, 38(6):1042-1043.
[21]Rudwaleit M, van der Heijde D, Landewé R, et al. The Assessment of SpondyloArthritis International Society classification criteria for peripheral spondyloarthritis and for spondyloarthritis in general [J]. Ann Rheum Dis, 2011, 70(1): 25-31.
[22]Yilmaz O, Tutoglu A, Garip Y, et al. Health-related quality of life in Turkish patients with Ankylosing spondylitis: impact of peripheral involvement on quality of life in terms of disease activity, functional status, severity of pain, and social and emotional functioning [J]. Rheumatol Int, 2013, 33(5): 1159-1163.
[23]王英, 张莉, 汪东生. 重视强直性脊柱炎伴发葡萄膜炎患者的早期诊断和综合治疗[J/CD]. 中华眼科医学杂志:电子版,2012,2( 2):122-125.
[24]中华医学会医师风湿病学分会.强直性脊柱炎诊断及治疗指南[J].中华风湿病学杂志,2010, 14(8): 557-559.
[25]Sieper J, Koenig A, Baumgartner S, et al. Analysis of uveitis rates across all etanercept ankylosing spondylitis clinical trials [J]. Ann Rheum Dis, 2010, 69(1): 226-229.
[本文编辑]孙晋枫
Clinical analysis of ankylosing spondylitis complicated with uveitis
WANG Wen-wen1, JIN Mei-hua2, ZHANG Yu1*
1.Department of Rheumatology and Immunology, the Northern Jiangsu People’s Hospital, Clinical Medical College of Yangzhou University, Yangzhou 225001, Jiangsu,China 2.The People’s Hospital of Danyang, Danyang 212300, Jiangsu, China
[Abstract]Objective: To study the clinical characteristics, diagnosis and treatment of ankylosing spondylitis(AS) complicated with uveitis, and improve the understanding of this disease.Methods: A retrospective analysis of clinical data was made among 301 patients with AS, who visited outpatient and inpatient Department of Rheumatism and Immunology in the Clinical Medical College of Yangzhou University in the past three years. Patients of AS complicated with uveitis and not with uveitis were defined as the uveitis group and the non-uveitis group, and the data were analyzed statistically.Results: There were 301 patients, including 218 males and 83 females, and the ratio of male to female was about 2.6∶1. Thirty-six cases had uveitis at the moment or had ever had it before (11.96%). Gender (P=0.119), age (P=0.563), HLA-B27positive rate (P=1.000) and disease activity showed no significant difference between the two groups. And the average duration of the uveitis group (7.84±7.45 years) was longer than that of the non-uveitis group (4.14±4.43 years,P=0.006). The proportion of patients with CD25 elevated was higher in the uveitis group (55.56%) than that of the non-uveitis group (36.60%,P=0.029). The Bath Ankylosing spondylitis functional index (BASFI) score of the uveitis group (2.29±2.36) was significantly higher than that of the non-uveitis group (0.96±1.53,P=0.003). In treatment, the biological agent utilization rate of the uveitis group (41.67%) was significantly higher than that of the non-uveitis group (24.53%,P=0.029).Conclusions: The incidence of uveitis in AS patients was correlated with the duration. There were more patients with elevated CD25 level in the uveitis group, suggesting that CD25 might be associated with uveitis. The AS patients with uveitis are more likely to have impaired physical function and peripheral joint involvement. If uveitis emerges in the course of AS, active local and systemic treatment is needed. If the effect is not good, the use of biological agents may be recommended.
[Key Words]ankylosing spondylitis; uveitis; CD25; biologics
[中图分类号]R681.5+1
[文献标志码]A
[作者简介]王雯雯,硕士生.E-mail:www_ydyxy@163.com*通信作者(Corresponding author). Tel: 0514-87978804, E-mail:yzzy10182001@aliyun.com
[收稿日期]2016-02-24[接受日期]2016-03-11
