乳管镜在病理性乳头溢液诊治中的应用价值
2016-05-06刘尧邦李金平
王 建, 陶 爽, 刘尧邦, 李金平
临床与基础研究
乳管镜在病理性乳头溢液诊治中的应用价值
王 建, 陶 爽, 刘尧邦, 李金平
目的 探讨乳管内窥镜(FDS)在病理性乳头溢液疾病诊治中的临床应用价值,为其诊断和治疗提供依据。方法 回顾2012年7月至2014年2月在宁夏医科大学总医院肿瘤医院行乳管镜检查的106例病理性乳头溢液患者的临床资料,对乳管内窥镜下所见和术后病理结果进行统计学分析。结果 106例均检查成功,乳管镜诊断乳腺导管扩张症42例(39.6%),导管内乳头状瘤58例(54.7%),导管内癌6例(5.7%)。共有68例乳头溢液患者接受了手术治疗。术后病理诊断符合率:导管内乳头状瘤84.5%(49/58),导管内癌83.3%(5/6),总符合率为84.4%。结论 乳管镜是病理性乳头溢液最有效的检查方法,乳管镜能直接观察到乳管内病变,提高早期乳腺癌的检出率。
乳管镜; 乳头溢液; 乳腺肿瘤; 早期诊断; 检查
乳头溢液是乳腺疾病常见的三大症状之一,多数乳头溢液是乳管内病变的早期表现。在乳头溢液中乳腺癌的发生率是4%~31%,其实大部分文献报道的发生率是10%~15%,所以通过乳头溢液的检查,可以发现早期乳腺癌。本研究选择宁夏医科大学总医院肿瘤医院2012年7月至2014年2月行纤维乳管镜(Fiberoptic ductoscopy,FDS)检查的 106例乳头溢液的患者资料进行回顾性分析,评价乳管镜在病理性乳头溢液临床应用中的价值。
1 资料与方法
1.1 临床资料 本组 106例,均为女性。年龄 22~73岁,平均(40.89±0.62)岁。病史 1天~120个月,平均(9.21±0.53)个月。无色清水样溢液 29例,浆液性溢液43例,血性溢液 34例。单侧溢液92例,其中左乳 49 例,右乳 43例;双侧溢液14例。手术68例,其中导管扩张症4例,导管内乳头状瘤58例,导管内癌6例。以上病例临床查体未触及到肿物。
1.2 仪器设备 纤维乳腺导管镜(德国SchElly公司生产)。包括纤维导管镜系统、3CCD三晶片摄像系统、180 W氙气光源、高分辨监视器,计算机图像处理系统,定位导丝、Bowmann眼科泪管探条等。
1.3 乳管镜检查方法 患者取仰卧位,常规消毒铺巾。用5号探针寻找溢液的乳孔,之后用带有1/4号平头针注射器,向溢液乳孔内注入0.5%利多卡因0.1~0.3 ml,浸润乳管1~2 min,再用5~12号探针由细至粗逐步扩张溢液的乳管。扩张满意后,置镜检查,逐级观察乳管结构,一般可观察到1~4级以上分支,检查过程中选择异常开口,寻腔进镜。乳管镜检查过程中主要观察管腔有无狭窄、扩张,以及观察色泽、弹性,有无充血、糜烂、僵硬。发现异常的增生性病变,应观察病变的大小、颜色、表面特征,有无出血及肿块占整个管腔的比例,能否越过病变观察肿块后方乳管等。不断调节乳头和乳管镜的位置,获得最佳图像并保存。如乳管镜下发现占位病变者,可行导丝定位,同时确认病变距离乳头深度,利用乳房皮肤透出的光线确定病变部位,在皮肤上做标记。检查完毕后,排除乳管内的空气及冲洗液体,乳头局部涂抹抗生素软膏,覆盖敷料,当日禁止洗浴。
1.4 乳管镜对乳管内占位性病变手术定位及切除方法 68例乳头溢液患者乳管镜检查发现乳管内占位性病变,拟行手术治疗。手术前,再次行乳管镜检查,找到占位病变后直视下导丝定位(即将配套的乳腺导管活检导丝套在乳管镜上,直视下将乳腺导管活检导丝留于肿瘤表面),并标记定位导丝进入的长度,退出乳管镜。手术中,选择于乳管镜下标记的部位或乳晕旁作弧形切口,分层切开后,寻找有导管活检针的乳管,对肿瘤所在的乳腺组织行区段切除,术后将切除组织送常规病理组织学检查,病理诊断标准按照WHO 2012年发布的乳腺癌组织学和遗传学分类[1]。
1.5 统计学方法 采用SPSS13.0软件进行数据统计分析。各疾病的年龄构成情况及导管内占位性病变在各级乳管发生情况的比较采用完全区组设计的方差分析;计数资料用χ2检验,以P<0.05为差异有统计学意义。组间一致性检验用kappa检验,kappa值≥0.75为两者具有较好的一致性。
2 结果
2.1 乳管镜检查乳头溢液患者各疾病所占比例 在所有检查患者中,导管内乳头状瘤所占比例最高,为 54.7%;导管内癌患者所占比例最少为5.7%(表1、图1)。

表1 乳头溢液患者各疾病分布情况
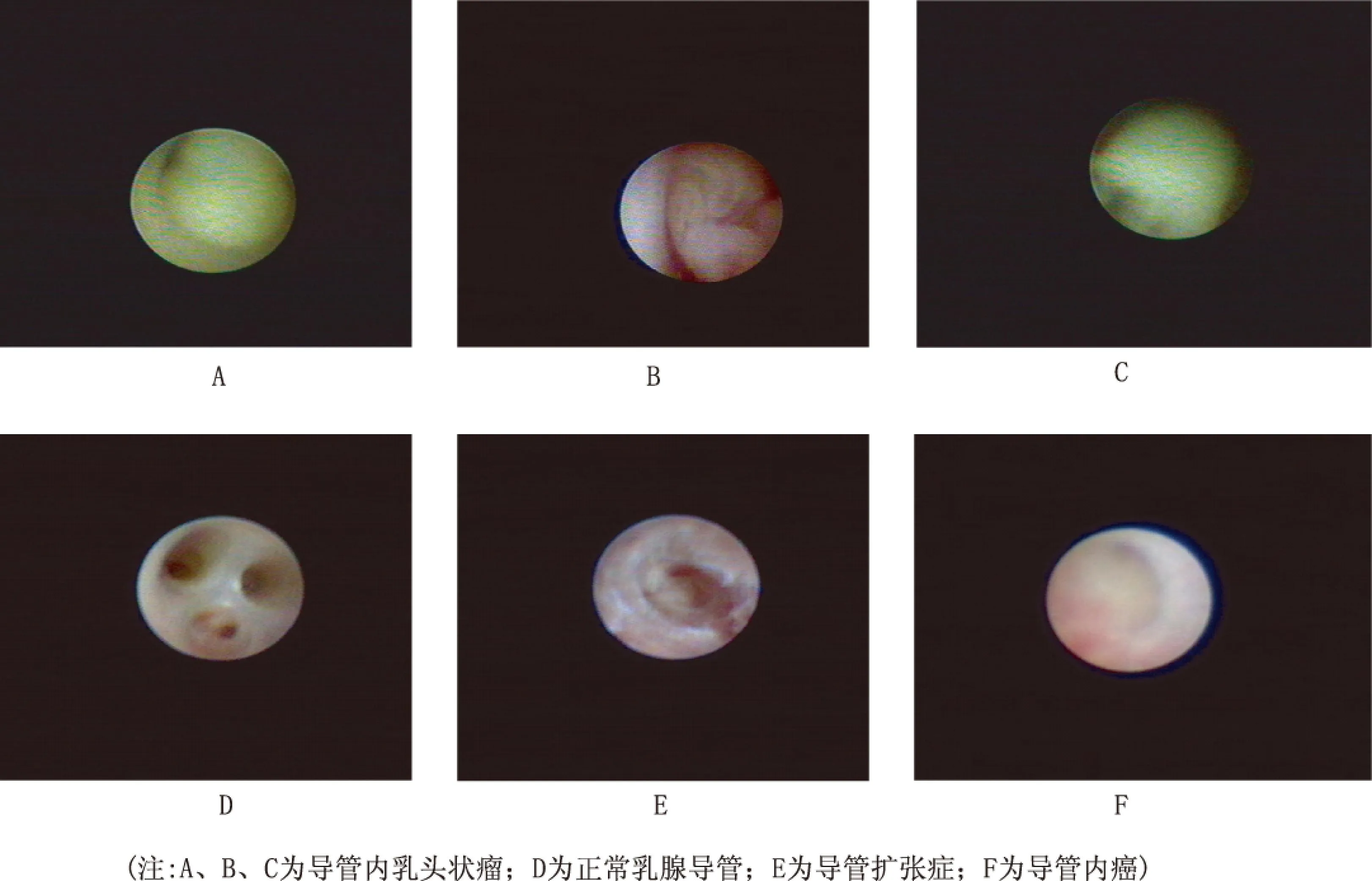
图1 乳管镜下导管内表现
2.2 乳管镜检查各疾病患者年龄构成情况(表2)
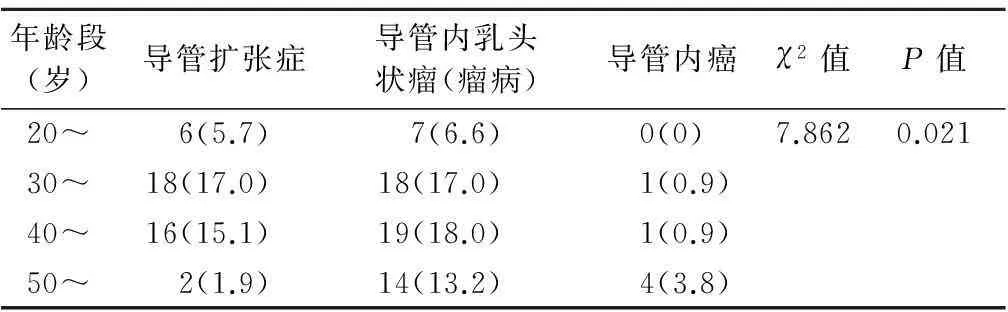
表2 本组各疾病患者年龄分布情况(n/%)
2.3 各疾病乳头溢液性质分析(表3)
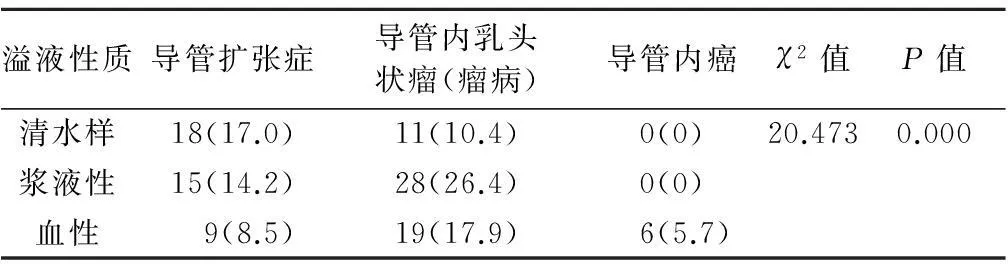
表3 乳头溢液的患者各疾病溢液性质(n/%)
2.4 乳管镜检查各疾病病变分布情况(表4)
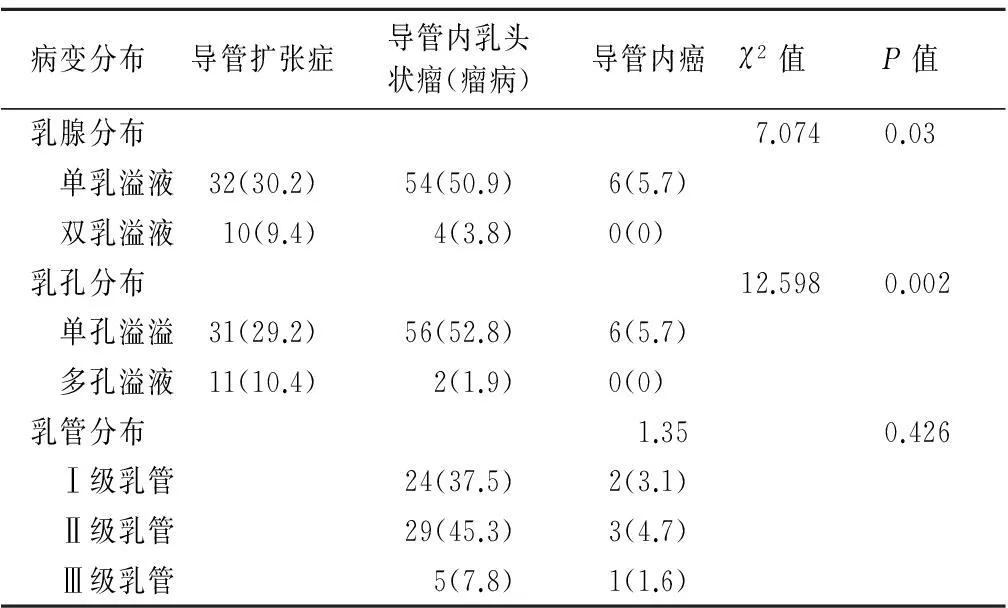
表4 乳管镜检查乳头溢液患者各疾病病变分布情况(n/%)
2.5 乳管镜诊断与术后病理诊断符合率的比较(表5)
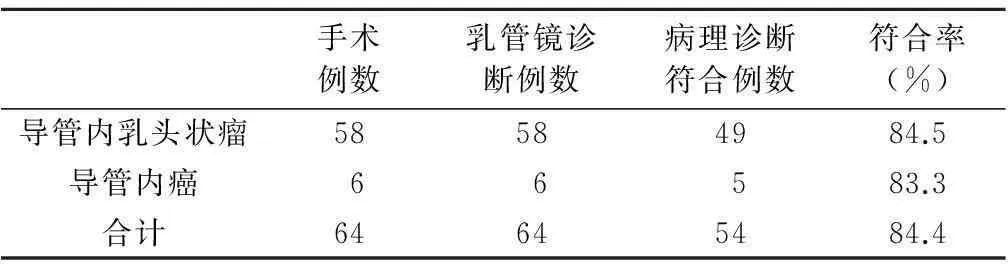
表5 乳管镜诊断与术后病理诊断符合率比较
3 讨论
20世纪90年代以来,乳管内窥镜检查为病理性乳头溢液的乳腺导管内病变的患者提供了一种新的检查方法,使乳腺导管内的微小病变得到早期发现[2]。本研究中对106例病理性乳管溢液患者进行乳管镜检查,其中导管扩张症占39.6%,导管内乳头状瘤占54.7%,导管内癌占5.7%。相关文献报道乳头溢液中有35%~48%的患者病因为乳管内乳头状瘤,10%~15%的乳头溢液是由乳腺癌引起[3]。而本研究术后病理诊断导管内癌9例,所占比例为8.5%,与文献报道基本相符。统计结果显示乳头溢液主要为导管内乳头状瘤和导管扩张症患者,导管内癌患者仅占极少数,这表明病理性乳头溢液患者均可以通过乳管镜确诊。在本组病例中,导管内癌比例较少,我们考虑这主要为导管内癌为原位癌,临床症状不明显,出现乳头溢液症状者少,所以发现率低。此外,乳腺癌患者多数以乳腺肿块为首发症状。
本组106例患者的年龄分布在 22~73岁之间,不同年龄组中各疾病分布具有差别(P<0.05),提示乳腺疾病在不同年龄段患者中发病情况不同。本组中导管扩张症在30~39岁年龄段所占比例最高(42.9%),50 岁以上年龄段比例最低(4.8%);导管内乳头状瘤在40~49岁年龄段所占比例最高(32.8%),20 岁年龄段所占比例最低(12.1%);导管内癌在50岁以上年龄段所占比例最高(66.7%)。
乳头溢液可表现为单双侧或单多孔溢液,据本组乳管镜检查结果分析,单双侧溢液及单多孔溢液的患者在各疾病的构成比都有统计学差异。显示乳头溢液常见于单侧、单孔溢液,双侧、多孔溢液多见于导管扩张症。在不同疾病各溢液性质分布情况的研究中也发现,各疾病的溢液性质分布具有差别。导管扩张症以清水样溢液为主(42.9%),导管内乳头状瘤以浆液性溢液为主(48.3%),而导管内癌100%为血性溢液。所以,对乳头溢液为血性的患者,应该及时行乳管镜检查,特别是年龄较大者,警惕恶性可能。
研究表明,导管内占位性病变好发于大乳管中[4-5]。本研究把导管内肿物在乳腺各级导管内的发生率作了对比分析,结果显示,导管内乳头状瘤多发生在Ⅰ、Ⅱ级的大乳管中,而导管内癌在Ⅰ、Ⅱ、Ⅲ级乳管中分布无明显差异,因为例数较少,尚需要更多的病例总结。
本组有58例乳管镜诊断为乳管内乳头状瘤,行导丝定位后手术。术后病理结果示7例为导管扩张症,误差可能原因:一是乳管镜医生检查诊断有误或者乳管镜辅助导丝定位不准确;二是病理科医生取材有误(乳管镜发现病灶较小,某些微小病灶,肉眼难以发现);三是与手术医生有关(病灶遗漏,切除组织范围较大,病灶点未做标记或在手术操作过程中瘤体脱落)。所以提高乳管镜的诊断率与乳管镜检查医生、病理科医生及手术医生密切相关。
本组有4例导管扩张症患者经乳腺B超检查3例发现有细小肿块,其中1例有细小钙化,在B超定位下手术切检结果2例为导管内乳头状瘤,有细小钙化者为导管内癌;1例经乳腺钼靶检查发现有簇状钙化,在钼靶定位下手术,术后病理为导管内癌伴微浸润。LIU等[6]报道单独采用纤维乳管镜技术对乳头溢液的患者进行检查,其恶性病变的检出率为94.2%,而纤维乳管镜技术和细胞学检查技术联合应用时,会使恶性疾病的检出率提高到98.1%,单独应用细胞学检查乳腺癌的检出率为58.3%,钼靶为48.6%,高频超声为36.4%,钼靶和超声联合应用为56.8%。由此可见,任何一项检查手段都有其优缺点,把每一项的检查优势充分整合后再综合考虑,能有效提高疾病的临床诊断率。因此,乳管镜与其他检查联合应用能够提高乳腺疾病的诊断率且能获得更高的乳腺癌检出率。
本组对乳管镜诊断导管内乳头状瘤58例和导管内癌6例,在导丝定位下行手术切检。术后病理提示导管内乳头状瘤中有49例与乳管镜诊断一致,而导管内癌6例中有5例是一致的。乳管镜对导管内乳头状瘤诊断符合率为84.5%,导管内癌诊断符合率为83.3%,病理总符合率为84.4%。郭丽英等[7]报道乳管镜诊断导管内乳头状瘤与病理符合率为78.2%,病理总符合率为82.2%。许子志等[8]报道乳管镜诊断导管内占位的病理诊断符合率为78.5%。所以乳管镜是目前诊断病理性乳头溢液最准确、最有效的检查方法。
本组中9例导管内癌的乳管镜诊断与术后病理结果一致5例(55.6%)。乳管镜检查使乳腺导管内的微小病变得到早期发现[9]。导管内癌早期表现为乳头溢液,这一症状大多数情况要比超声检查发现乳腺肿块及钼靶检查发现有钙化灶要早,所以乳管镜是目前发现早期乳腺导管内癌的重要手段之一。
[1] 齐晓伟,姜军. 2012年第4版《WHO乳腺肿瘤组织学分类》介绍[J].中华乳腺杂志,2012,6 (5): 586-591.
[2] 曲文志,王勤勇,金光华.乳管镜与美兰染色定位在乳管内肿物切除术中应用的比较[J].现代肿瘤医学,2011,19(6):564-567.
[3] KAPENHAS-VALDES E,FELDMAN S M,Boolbol S K.The role of mammary ductoscopy in breast cancer: a review of the literature[J].Ann Surg Oncol,2008,15(12):3350-3360.
[4] 耿洪涛,赵广才,冯佳.乳管镜定位下乳腺导管内乳头状瘤切除术的临床应用[J].中国实用医药,2010,5(4):45-46.
[5] TANG S S,TWELVES D J,ISACKE,C M,et al.Mammary ductoscopy in the current management of breast disease[J].Surg Endosc,2011,25(6):1712-1722.
[6] LIU G Y,LU J S, SHEN K W, et al. Fiberoptic ductoscopy combined with cytology testing in the patients of spontaneousnipple discharge[J].Breast Cancer Res Treat, 2007,108(2):271-277.
[7] 郭丽英,马方倩.乳管镜对双乳多孔溢液乳管内占位的诊断与价值[J].中国普通外科杂志,2011,21(5):573-576.
[8] 许子志,王川,傅芳萌.乳管镜与彩色多普勒超声结合对导管内占位性病变的诊断[J].中国微创外科杂志,2010,5(1):301-305.
750004 宁夏 银川,宁夏医科大学总医院肿瘤医院 肿瘤外科(王 建,李金平);214200 江苏宜兴,宜兴市肿瘤医院 外科 (王 建);750004 宁夏 银川,宁夏医科大学 临床医学院 (陶 爽,刘尧邦)
王 建,男,硕士研究生,住院医师,研究方向:乳腺癌外科临床研究,E-mail:493137341@qq.com
李金平,男,硕士研究生导师,主任医师,主要从事乳腺甲状腺外科临床研究,E-mail:drljp601@sina.com
10.3969/j.issn.1674-4136.2016.01.002
1674-4136(2016)01-0004-04
2015-08-17] [本文编辑:李筱蕾]
