HPV检测在宫颈上皮内瘤变术后复发预测上的意义探究
2016-04-13李晖王仙荣
李晖 王仙荣

【摘要】目的:探讨子宫颈上皮内瘤变(CIN)宫颈锥切术治疗后高危型人乳头瘤病毒(HR-HPV)清除情况,以评价HR-HPV检测在病变残留预测、复发中的意义。方法:选择2011年 1月至2012年1月在我院接受不同术式宫颈锥切术90例HR-HPV阳性患者,在患者术后2年内对患者进行HR-HVP检测,对患者HR-HVP检测结果在预测病变残留、复发中的临床价值进行回顾性分析。结果:两组患者术前感染率比较(P>0.05),差异无统计学意义。两组患者术后6月HPV感染率显著低于术前(P<0.05),差异有统计学意义。HPV检测结果为阴性的患者病变进展较少。术后持续感染患者宫颈病变进展率显著高于HPV转阴者(P<0.05)差异有统计学意义。结论:患者术后HR-HVP检测结果持续为阳性提示患者手术存在病变残留或存在复发可能,需在CIN患者术后对患者进行严密随访,以保证在发现病变残留或患者复发后得到及时治疗。
【关键词】宫颈上皮内瘤变;病变残留;宫颈锥切术
【中图分类号】R737.2【文献标志码】A
子宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)是与子宫浸润癌密切相关的一组子宫颈病变,常发生于25~35岁妇女。其发病与高危型人乳头瘤病毒(HPV)持续感染密切相关,转化区是CIN及子宫颈癌的好发部位,通过筛查发现CIN,及时治疗高级别病变,是预防子宫颈癌行之有效的措施。CIN的治疗通常采取保守手术治疗,宫颈锥切术的应用越来越广泛\[1\]。据研究显示,CIN患者宫颈锥切术后浸润癌的发生仍比正常人高出4~5倍,而危险主要源于病变的残留以及CIN的复发。研究显示高危型HPV感染在宫颈癌危险因素中占有很大比例\[2\]。研究显示CIN与宫颈癌息息相关,同时CIN与HPV之间的关系也得到了证实。子宫颈锥切术包括子宫颈环形电切除术(loop electrosurgical excision procedure, LEEP)和冷刀锥切术(CKC),对CIN进行及时有效的治疗,在术后对患者进行HPV检测,对手术是否存在病变残留以及复发良好的预测作用。本研究对不同手术治疗CIN后的HPV消失情况进行分析后发现,HPV在CIN手术治疗后的随访中有着极为重要的意义。具体报道如下。
1资料与方法
1.1一般资料
选取在2011年1月至2012年1月在我院接受宫颈锥切术治疗的宫颈上皮内瘤变(CIN)患者90例,均签署患者知情同意书,其中接受LEEP手术的患者45例。CKC手术患者45例,患者入院后均接受HC2法HR-HPV检测,检测结果显示,90例患者HR-HPV均为阳性,患者年龄28~52岁,平均年龄(40.5±2.3)岁,患者孕次0~5次,平均孕次(2.6±0.6)次,患者产次0~3次,平均产次(1.4±0.4)次。患者经阴道镜活检检查,诊断为CINⅠ的患者20例,CINⅡ的患者19例,CINⅢ的患者51例。以患者接受的手术方式为依据,将患者分为观察组和对照组,观察组45例患者为LEEP手术患者 ,患者年龄28~51岁,平均年龄(40.7±2.2)岁,患者孕次1~4次,平均孕次(2.4±0.4)次,患者产次1~3次,平均产次(1.4±0.6)次。患者经阴道镜活检检查,病理诊断结果显示:CINⅠ患者10例,CINⅡ患者9例, CINⅢ患者26例。对照组45例患者为CKC手术患者 ,患者年龄29~52岁,平均年龄(40.9±2.3)岁,患者孕次0~5次,平均孕次(2.4±0.4)次,患者产次0~3次,平均产次(1.5±0.5)次。患者经阴道镜活检检查,诊断为CINⅠ的患者10例,诊断为CINⅡ的患者10例,诊断为CINⅢ的患者25例。
病例纳入标准:有性生活史;检测结果无缺失;患者资料无逻辑错误。病例排除标准:子宫切除史;盆腔放、化疗史,妊娠状态;免疫抑制剂服用史患者。
1.2方法
1.2.1检测方法采用美国Di-gene公司出产的第二代杂交捕获实验检测系统对高危型HPV DNA进行检测,与患者非月经期进行采样,患者于采样前3d内停用阴道栓剂,采样前1d禁止性生活。于患者子宫颈外口插入专用HPV取样器,并顺时针转动5圈,以获取患者宫颈外口鳞状、柱状上皮交界分泌物,将采样分泌物放入盛有保存液的小瓶中,标本放置于4℃低温容器中保存,以备HR-HPV DNA检测。采用96孔平板发对13种HR-HPV进行检测,检测原理:利用放大抗体捕获信号以及检测化学的发光信号。具体检测严格按照试剂盒说明进行。操作步骤如下:①样本DNA双链在释放后分解为核苷酸单链;②DNA单链在于RNA探针结合后形成RNA-DNA杂交体;③特异性抗体会在微孔上固定RNA-DNA;④RNA-DNA在与结合了碱性磷酸酶的二抗结合后会将信号放大;⑤酶底物在碱性磷酸酶的作用下会发光,碱性磷酸酶含量的确定则以光信号的强弱为依据,碱性磷酸酶含量得到确定后RNA-DNA杂交体的含量也能得到确定。采用DML2000微孔板判读器对样本光信号进行测量,并以相对光单位(RUL)来表达。HR-HPV阳性诊断:HPV-DNA含量=检测样本 RLU/标准阳性对照RLU(标准阳性对照RLU≥1.0)。
1.2.2组织学诊断对于HPV阳性的患者进一步行电子阴道镜检查,阴道镜下对醋酸上皮和碘试验不着色区进行多点活检,对活检结果为CIN的患者进行高频电波刀子宫颈环状电圈切除术或冷刀锥切术,以各项诊断中级别最高者作为组织学最后诊断。
1.2.3手术方法对HPV阳性诊断患者行进一步电子阴道镜检查,取醋酸上皮以及碘试验未着色区多点样本进行活检,若活检结果为CIN,则在患者月经干净后3~5d后对患者实施手术。以组织学诊断结果为各项诊断中最高级别标准。观察组手术方法:观察组患者接受LEEP手术治疗,病变范围用棉签采用5%碘化钾溶液进行标志,对于阴道镜检查效果较为满意的CINI的患者,切除范围需达到预定带边界,深度以5~8mm为宜。对于阴道镜检查效果不满意的CINI患者,切除范围和检查效果满意患者切除范围无异,深度以20mm为宜。无论阴道镜检查效果是否良好的CINⅡ、CINⅢ,切除范围都需达到移行带边界外侧的3~5cm,深度以20~30mm为宜。对照组手术方法:对照组接受CKC手术治疗,对肉眼可见病灶外0.5cm范围进行切除,一般锥高延至颈管2~2.5cm。
1.3观察指标
对90例患者术后进行24个月随访,随访过程中主要对患者实施HR-HPV联合液基薄层细胞学检查(TCT),若患者HPV检测结果显示为阳性,或TCT结果≥ASC-US,则还需对患者实施阴道镜检查,并对患者宫颈可疑部位进行活检。观察并比较两组患者术前和术后2年内HPV消失情况,比较两组患者子宫锥切术后病变情况。
1.4疗效评价
患者术后治愈:患者术后2年内无CIN病变、复发;连续两次细胞学检查均正常且阴道镜检查无异常即认为无残留或复发,无论HPV-DNA检测结果如何;组织学证明存在任何级别的CIN均认为存在病变残留或复发。术后半年内细胞学异常且有组织学证实的病变为残留;术后半年内细胞学检查阴性,半年后才发生的经组织学证实的病变为复发。
1.5统计学方法
将数据纳入到SPSS19.0统计学软件中进行分析,计数资料比较采用χ2检验,数据以\[n(%)\]表示,若P<0.05则差异有统计学意义。
2结果
2.1组织学检查结果
90例患者宫颈锥切术后残留或复发11例(12.22%),术后HR-HPV检测结果为阳性的28例(31.11%),阴性患者62例(68.89%)
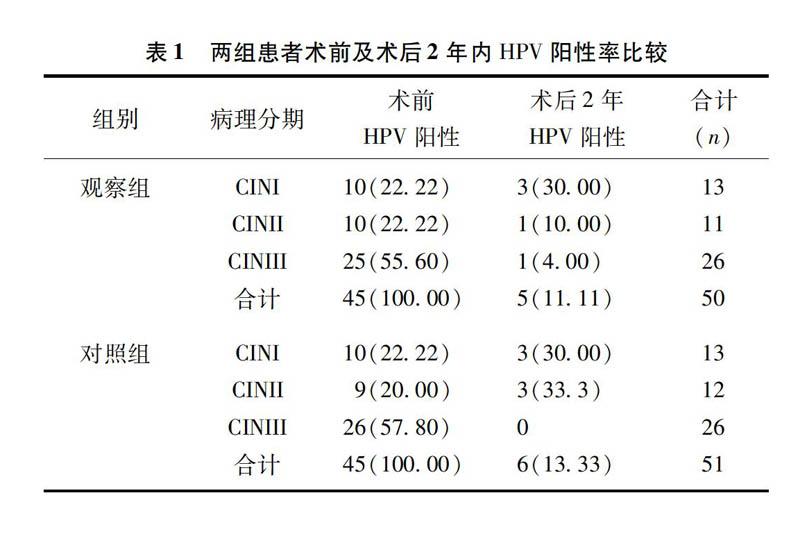
2.2两组患者宫颈术前HPV感染及术后消失情况
两组患者术前HPV感染、术后2年内HPV消除率比较差异无统计学意义(P>0.05),而两组患者术后HPV感染率显著低于术前差异显著(P<0.05),有统计学意义。见表1、表2。
2.3患者手术治疗后HR-HPV情况与病变复发的关系结果显示,HR-HPV在宫颈锥切术后残留、复发的敏感性为100%(11/11),特异度78.48%(62/79),阳性预测值39.29%(11/28),阴性预测值100%(62/62)。患者术后HR-HPV阳性组与HR-HPV阴性组复发、残留发生比较差异显著(χ2=2.09,P<0.05)。见表2。
3讨论
子宫颈上皮内瘤变可分为Ⅰ~Ⅲ级,大部分低级别CIN 可自然消退,但高级别CIN具有癌变潜能,可能发展为浸润癌,被视为癌前病变。CIN反映了子宫颈癌发生发展中的连续过程,此阶段是宫颈癌的重要防治阶段,而不同程度CIN的病变进展也各不相同。相关研究显示,约60%的CINⅠ患者病变会正常归转,而30%的患者病变会维持原状,约有10%的患者会发生高度癌前病变,侵润癌病变率为1%;确诊为CINⅡ的患者,病变逆转发生率约为40%,约40%的患者病变会维持原状,约有20%的患者会发生高度癌前病变,浸润癌,CINⅢ的病变率约为5%;诊断为CINⅢ的患者,病变逆转约为33%,病变维持原状的发生率约为55%,而进展为浸润癌的几率高达12%\[3\]。同时,乌恩岳苏等\[4\]指出,患者癌变进展是多因素共同作用而导致。相关数据显示,通常HPV感染至发病的时间较长,约15年进展才会发展成为宫颈癌,而患者HPV一旦进展为CINⅡ或CINⅢ,此时患者宫颈癌的发生率便会显著增加。相关数据显示,近年宫颈上皮内瘤患者年轻化趋势较为严重,能够保留功能的保守手术在临床中的应用也越来越广泛\[5\]。宫颈锥切术具有诊断和治疗的双重效果,对于有生育要求的年轻患者而言,宫颈锥切术具有阻断、预防宫颈癌发生的重要作用。
研究数据显示,随着现今临床中宫颈锥切术的广泛应用,仍有4%~16%的CIN患者术后存在复发的风险,需再次接受手术治疗。K Ulrich Petry等\[6\]在对CIN手术治疗患者术后进行8年随访后显示,宫颈浸润癌发生率为0.058‰,而同期年龄调整人群宫颈癌发病率为0.85‰,张玉勤等\[7\]研究显示,CIN患者接受保守手术治疗后浸润癌发生率仍是正常人的4~5倍,因此需对CIN保守手术患者进行术后长期随访。宋晶淼等\[8\]研究显示,CIN保守手术患者术后病变残留以及复发多发生于术后2年内,因此CIN保守手术患者术后至少接受2年随访。
现今国内关于CIN宫颈锥切术后患者病变残留、复发的预测文献较少,以关于CIN保守手术患者术后病变残留的文献居多\[9-11\],而国外也以宫颈锥切切缘状态对残存病变状态判断的文献居多\[12\],本研究通过分析HR-HPV感染与CIN手术前后的关系,对HPV预测病变残留复发的可能性进行了分析,结果显示,如果CIN患者在术后HR-HPV检测仍为阳性,则患者复发、残留均有较高的发生率。吴瑾等\[13\]研究显示,切缘为阳性的患者复发率要远高于切缘为阴性的患者,本研究结果也显示,阳性切缘患者复发率显著高于阴性切缘患者(P<0.05),研究结果还显示,阳性切缘患者复发率显著高于阴性切缘患者(P<0.05)。蒙玉刚等\[14\]在对患者随访过程中应用HR-HPV检测后结果显示,HR-HPV在宫颈锥切术后残留、复发的HC2检测为100%,Cheng等\[15\]对更年期妇女宫颈锥切术后的HPV DNA检测结果与该结论相一致。本研究结果显示HR-HPV在宫颈锥切术后残留、复发HC2检也测为100%,与之相符,我们认为HPV指标在宫颈锥切术治疗效果的检测中有重要意义。
综上所述,无论接受何种保守切除术治疗的CIN患者,在患者术后对其进行HPV归转检测,继而将检测结果为阳性的患者划分为高危人群,并通过HPV检测的高敏感性和宫颈细胞特异度检测来尽量降低随访过程中的漏诊率,增加对术后HPV持续为阳性患者的随访频率、延长患者随访周期,以保证在发现病变残留或患者复发后得到及时治疗。
参考文献
\[1\]左欣,杨慧云.宫颈锥切术在诊断宫颈上皮内瘤样病变和早期宫颈癌中的价值.中国妇产科临床杂志,2009,10(2):102-104,137.
\[2\]郝瑞凤,王培玉.宫颈癌流行病学及高危因素探讨.医学综述,2009,15(10):1495-1498.
\[3\]乌兰娜,荣晅,李瑞珍,等.宫颈上皮内低度病变患者的自然转归及其研究.国际妇产科学杂志,2012,39(4):337-340.
\[4\]乌恩岳苏,宋伟奇,段仙芝,等.宫颈癌高危因素的研究进展.内蒙古民族大学学报(自然科学版),2011,26(1):92-95,103.
\[5\]Yu-Mei Wu, Tong Wang, Yue He, et al. Clinical management of cervical intraepithelial neoplasia in pregnant and postpartum women. Archives of Gynecology and Obstetrics . 2014, 289 (5):1071-1077.
\[6\]K Ulrich Petry, Gerd Bhmer, Thomas Iftner. Factors associated with an increased risk of prevalent and incident grade III cervical intraepithelial neoplasia and invasive cervical cancer among women with Papanicolaou tests classified as grades I or II cervical intraepithelial neoplasia. American Journal of Obstetrics and Gynecology, 2002,186(1)):28-34.
\[7\]张玉勤,杨慧娟,盛伟琪,等.宫颈上皮内瘤变315例手术前后病理分析.中国癌症杂志,2008,18(1):51-54.
\[8\]宋晶淼,席丽军,朱凤兰,等.CIN宫颈锥切术后病变残留临床处理.中国性科学,2010,19(10):15-17.
\[9\]张艳萍,刘志红,李鹃,等.CIN Ⅲ和ⅠA1期子宫颈癌LLETZ术后残留与复发的相关因素分析.现代妇产科进展,2013,22(6):453-456.
\[10\]徐凤娟,黄珊珊,程雪菊,等.高危型HPV和TCT检测在宫颈高度上皮内病变行LEEP治疗后随访中的价值.中国妇幼保健,2012,27(36):5884-5887.
\[11\]Brooke E Howitt, Marisa R Nucci, Ronny Drapkin, et al. Stathmin-1 expression as a complement to p16 helps identify high-grade cervical intraepithelial neoplasia with increased specificity. The American Journal of Surgical Pathology, 2013, 37 (1):89-97.
\[12\]Katherine E Tierney, Paul S Lin, Charles Amezcua. Roman. Cervical conization of adenocarcinoma in situ: A predicting model of residual disease. American Journal of Obstetrics and Gynecology,2014(3):366e1-5.
\[13\]吴瑾,贾英,唐良萏,等.人乳头状瘤病毒检测对宫颈上皮内瘤样病变Ⅱ~Ⅲ LEEP术后切缘阳性的预后评估.重庆医科大学学报,2012,37(7):642-644.
\[14\]蒙玉刚,安明,徐文生,等.HR-HPV及TCT检查评价宫颈上皮内瘤变宫颈锥切术后残留、复发的意义.广西医学,2013,35(3):323-324,331.
\[15\]Xiaodong Cheng, Yan Feng, Xinyu Wang, et al. The effectiveness of conization treatment for post?menopausal womenwith high-grade cervical intraepithelial neoplasia. Experimental and Therapeutic Medicine, 2013, 5 (1): 185-188.
(收稿日期:2015-03-03)
