脊柱-骨盆矢状位影像学参数与腰椎滑脱关系的研究进展
2016-04-08王华东尹欣
王华东 尹欣
脊柱-骨盆矢状位影像学参数与腰椎滑脱关系的研究进展
王华东 尹欣
【关键词】脊柱;腰椎;脊椎滑脱;诊断技术和方法;骨盆
作者单位:100048 北京,解放军总医院第一附属医院、全军骨科研究所、北京市骨科植入医疗器械工程技术研究中心
研究表明,成年人中腰椎滑脱症 ( lumbar spondylolisthesis ) 的发病率约为 6%[1],主要以峡部裂性和退变性两种类型最为常见[2]。近年来,许多研究结果显示脊柱-骨盆的矢状面形态在腰椎滑脱的发生和发展过程中可能发挥重要的作用[3-6]。与正常人相比,峡部裂性和退变性滑脱症患者均表现出更大的骨盆入射角 ( pelvic incidence,PI )[7-8]。由于矢状面参数变化反应骨盆结构形态的改变,关于脊柱-骨盆矢状位参数与腰椎滑脱之间的关系的研究受到极大的关注[2]。部分研究证实,腰椎滑脱的发生、发展、转归与脊柱-骨盆矢状位平衡参数密切相关。评估腰椎滑脱患者的矢状位平衡参数对脊柱退变性疾病的诊断、手术方式的选择及预后均具有指导意义[8-9]。
一、脊柱-骨盆参数与腰椎滑脱的发生和发展
目前,腰椎滑脱的病因尚未明确。近年来,众多研究结果表明该疾病的发生与多种因素有关。相关研究表明,腰椎滑脱患者中脊柱-骨盆矢状面解剖参数是异常的,其PI 高于无症状的健康人群,且 PI 伴随着腰椎滑脱程度的加重而增大,提示 PI 可能是影响腰椎滑脱预后极其重要的因素之一。Labelle 等[3]通过对 214 个样本进行统计分析得出,PI 与腰椎前凸角 ( lumbar lordosis,LL ) 的相关系数r=0.47。PI 增大人群的腰骶部存在异常的生物力学,因此,该类人群有较高的腰椎滑脱风险。有研究表明脊柱-骨盆矢状面解剖参数直接影响腰椎滑脱的发展。Lin 等[10]对 36 个样本统计分析认为,PI 并不能预测腰椎滑脱的预后,而滑移程度和高分级滑脱及滑脱的进展密切相关。但其研究在病例选择上可能存在偏倚。Roussouly 等[11-12]对低度滑脱提出两种不同的发生机制:PI 增大,往往意味着较高的骶骨倾斜角 ( sacral slope,SS ) 存在,LL 也代偿性地增大,也就表明 L5~S1间隙存在较高的剪切力,L5椎弓根的张力增大。相反,PI 的减小意味着 SS 变小,会导致L4及 S1后柱结构在过伸情况下遭到 L5椎体后柱顶撞,从而引起“胡桃夹”效应 ( 图 1 )。
Schuller 等[13]报道,相比较腰椎退变性疾病的患者,腰椎滑脱人群的 PI ( 66° vs. 54° ) 和 SS ( 42° vs. 33° ) 显著增大。骨盆倾斜角 ( pelvic tilt,PT ) 增大出现骨盆的后倾是为了应对 PI 增大而出现的自我调整。Barrey 等[2]的数据显示腰椎滑脱患者的 PI 较正常人群 ( 60° vs. 52° ) 明显升高,而在椎间盘突出或者椎间盘退变的患者中,PI 是正常的。作者推测,PI 增大、L5终板的倾斜度、骨盆的形态改变是腰椎滑脱的预判因素。Jimbo 等[14]通过长期随访腰椎滑脱患者发现,PI 的增大不仅关系到滑脱的发生,还关系到滑脱的进一步发展。椎间盘病变或椎体滑脱引发脊柱前凸减少,C7铅垂线 ( C7plumb line,C7PL ) 和重力线前移,脊柱的屈曲度变大。为了改善上述情况,患者脊柱代偿性出现 SS 减小和 PT 增大 ( 骨盆后倾 )。由于 PT 的变化决定了骨盆后倾的程度,因此,患者 PI 的增大可以使这种代偿性改变得以实现。众多研究也报道了相似的结果:Lim 等[15]从其研究的结果推测,初期腰椎滑脱患者表现出 PI 增大,同时伴有 LL 和 SS 的增大。腰椎前凸曲度的增大导致更大的应力作用于后关节突关节,随着时间推移,导致局部的关节炎出现。这种病理变化与 SS 的改变有关,且预示滑脱可能出现。滑脱的进一步发展导致椎间盘的退变、破裂,使前凸曲度减小,引发重力线的前移。为了代偿这种变化,腰椎滑脱患者矢状面序列表现为 PT 增大,SS减小。PI 的增大对于矢状面失平衡的代偿更有意义。因此,作者认为腰椎滑脱患者矢状面失平衡是可以自我调节的。但是腰椎前凸曲度的减小是不利因素,加之代偿机制的受限,矢状面失平衡会进一步加重。上述结果与 Barrey 等[2]的研究基本相同。临床应用中,PI 对于分析骨盆的解剖形态和脊柱的矢状位结构发挥关键作用,决定了骨盆与骶骨之间的位置关系。PT 和 SS 均为体位相关性参数,可以直接影响骨盆的位置。其中三者的数量关系为 PI=PT+SS[8,15]( 图 2 )。儿童时期,伴随着生长发育,躯干在达到直立姿态期间,骨盆经历了形态学的变化。PI 的变化与年龄的增加表现出线性关系,直到青少年早期,PI 逐渐稳定。PI 与其它矢状位参数的相互关系在之前的研究中已经得到验证:PI 的增大伴随着 PT 和 SS 的增大[3]。Legaye 等[16]和 Vaz 等[17]证明在一般人群中,PI 与 LL、SS 与 LL之间均呈正相关性。PI 的增大提示 SS 的增大和矢状位曲度的增加[15]。同时,Vaz 等[17]认为腰骶矢状位平衡主要由脊柱和骨盆的形态参数构成。骨盆形态的数量化由 PI体现,决定骶尾部位置。脊柱为维持躯干直立位的平衡,可以通过调节 LL 和 SS 的角度加以实现。当 PI 增大时,脊柱和骨盆回应这种改变而出现 PT 的增大和 TK 的减小,除了 LL 增大以外,这种代偿性的变化也用于维持矢状面序列。
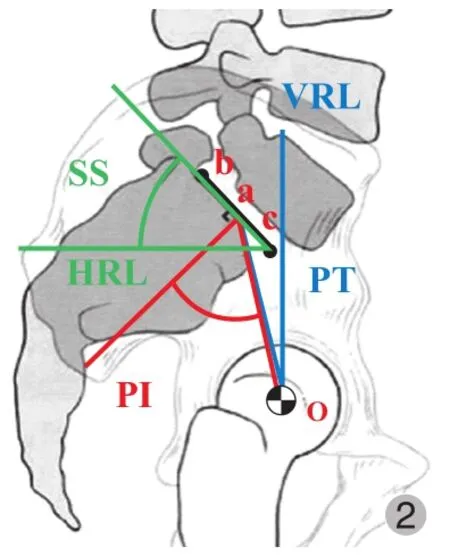
图 2 SS 定义为骶骨上终板与水平线的夹角。PT 定义为连接双股骨头中心点与骶骨上终板中点的连线与中垂线的夹角。PI 等于 SS 与 PT 之和。PI 数值相对固定,而 SS 和 PT 根据骨盆位置变化而变化 [18]Fig.2 The sacral slope is the angle between the superior sacral endplate and a horizontal reference line, and the pelvic tilt is the angle between the line connecting the midpoint of the superior sacral plate to the center axis of the femoral heads and a vertical reference line. PI is the sum of the sacral slope ( SS ) and the pelvic tilt ( PT ). SS and PT vary based on pelvic position, while PI is a fi xed parameter [18]
腰椎滑脱患者可能存在腰椎前凸的丢失,同时机体为了代偿这种失衡形态,胸椎后凸往往减小,而老年患者由于胸椎活动度变小,该代偿机制则不明显。LL 是影响患者生活质量的重要的脊柱-骨盆矢状面平衡参数指标,对于峡部裂型腰椎滑脱人群来说,作用于峡部的剪切力相对较大,由于该类人群的骶骨位置趋于前倾,躯体需要更大的 LL 以适应骶骨的前倾,以代偿脊柱的矢状面失平衡。从生物力学方面分析,术后恢复躯体正常的 LL 不仅可以重建矢状面平衡,也可降低相邻节段退变的发生率。
当腰椎滑脱患者脊柱-骨盆矢状位失平衡时,骨盆后旋是骨盆惟一的代偿性变化,髋关节过伸使骨盆呈水平位,股骨头位于骶骨平台的前方,以代偿腰椎前凸丢失带来的躯干前倾,而骨盆后旋的程度与 PI 的变化有关,PI 越大,骨盆后旋的角度越大,出现滑脱的风险就越大。Park 等[19]指出,I 度腰椎滑脱患者的脊柱-骨盆矢状位平衡受到影响,而且 PI 往往较大。Labelle 等[20-21]也发现相比较健康的成年人,峡部裂型腰椎滑脱症患者的 PI 明显增大。Roussouly 等[12]和 Labelle 等[20]最近的一项研究发现,处于病理状态的 PI 往往<35° 或>85°。
二、脊柱-骨盆参数与腰椎滑脱的分型
Labelle 等[20-21]组成的脊柱畸形研究组 ( spinal deformity study group,SDSG ) 通过对脊柱 X 线侧位片的分析,可以对 3 个方面进行评估:( 1 ) 椎体滑移程度 ( Meyerding分度 );( 2 ) PI 的大小;( 3 ) 腰骶盆部序列矢状位平衡 ( 包括 PI、PT、SS、C7PL )。SDSG 小组通过研究,系统地将L5~S1阶段滑脱分为两大类,其中包括 6 个亚分型。第一大类为低度滑脱 ( 滑移程度为 0、1、2 度或者滑移程度<50% )。从影像学分析 ( 侧位 X 线片 ) 上分为 3 个亚型:第1 型,PI<45° ( 胡桃夹型 );第 2 型,45° ≤ PI ≤ 60°;第3 型,PI>60°,上述三型主要是由于 L5~S1间剪切力造成的滑脱。第二大类为高度滑脱 ( 滑移程度为 3、4 度及椎体前移或者滑移程度>50% ),首先为第 4 型,该型为骨盆平衡型,该型存在较高的 SS 及较低的 PT,具体以 SS=( 0.844835×PT )+25.021 为界;而较小的 SS 及较大的 PT则存在于后倾型骨盆,分为第 5 型及第 6 型滑脱,其中前者表现为 C7铅垂线在股骨头之后,为平衡型脊柱。而后者的 C7铅垂线落于股骨头之前,为失衡型脊柱。该分型相较之前的脊柱滑脱分型,其可信度有了明显的提高( 图 3、4 )。
Roussouly 等[12]认为,在 3 型或者 4 型 ( 即高 SS 组 )腰椎滑脱患者中,平衡组为患者站立位时表现出高 SS 和低 PT,且患者的姿态与高 PI 非滑脱对照组相似。失平衡组患者表现出站立位的骨盆后倾和骶骨垂直,表现出低 SS和高 PT 的表现。Labelle 等[20,22]研究发现,腰椎滑脱患者的 LL、PT、SS 是增大的,并且与腰椎滑脱的程度呈正相关性,TK 减小,并与腰椎滑脱的程度呈反相关性,这种变化与维持躯干的平衡密切相关。Vialle 等[23]的研究显示出不同的结果,在 I、II、III 度腰椎滑脱患者中,SS 呈现增大的趋势 ( I 度 45.76°,II 度 49.47°,III 度 50.87° ),而在 IV、V 度腰椎滑脱患者中,SS 逐渐减小 ( IV 度 41.47°,V 度 33.58° )。导致这种现象的原因可能是发生 IV、V 度腰椎滑脱后,由于 L5的下终板和 S1的上终板分离,作用于 S1上终板垂直方向的力减少,此时骨盆呈后倾的形态,脊柱-骨盆矢状面序列处于失平衡的状态。
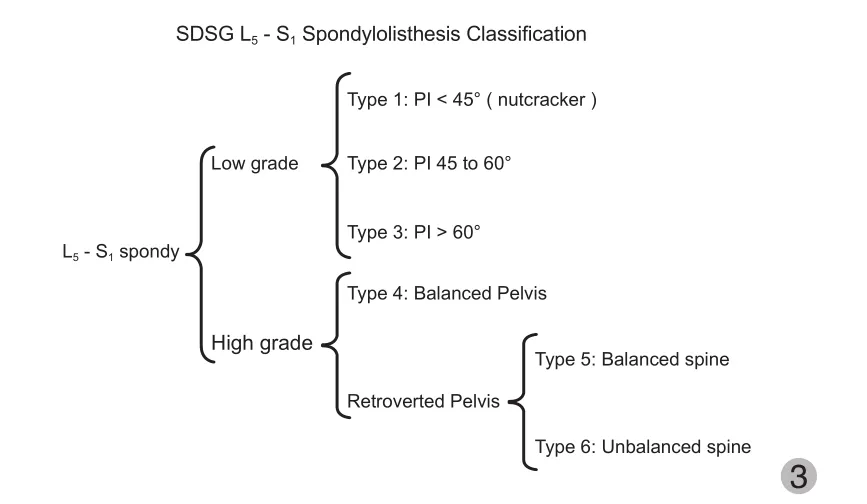
图 3 SDSG 小组建议的 L5~S1腰椎滑脱分级[21]Fig.3 The classi fi cation of L5- S1spondylolisthesis from SDSG[21]
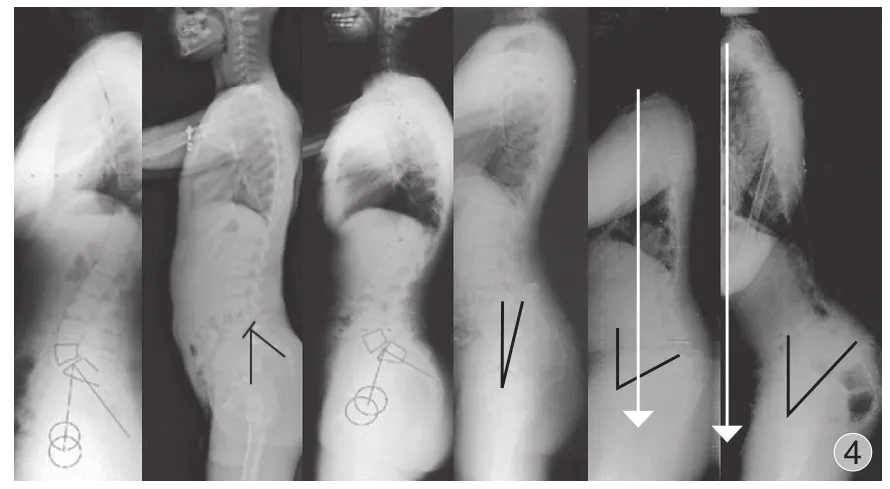
图 4 腰椎全长侧位片显示 6 种 SDSG 分级种腰骶—骨盆形态 [21]Fig.4 The X-ray of the spine of 6 types of SDSG classi fi cation[21]
目前对于腰椎滑脱的分级,尚无基于矢状面参数的分析进行分类。即使常用的 Meyerding 分级,也是根据手术指南和研究结果的综合分析制定的。然而,许多研究已经证明矢状面参数对于腰椎滑脱的评估、发病机制、治疗均有重要意义。Mac-Thiong 等[24]基于脊柱畸形研究数据提出新的分型,主要参考滑脱的百分比、腰骶骨盆的平衡程度和脊柱整体的平衡程度。Wang 等[25]通过计算机分析骨盆形态,对腰椎滑脱和腰骶部发育不良进行分型。首先根据滑脱程度分为低度滑脱 ( ≤50% ) 和高度滑脱 ( >50% )组。其次基于 PI 的变化,将低度滑脱组分为低 PI 组( PI≤45° )、正常形态组 ( 45°<PI≤60° ) 和非正常形态组( PI>60° ) 3 个亚分型组别。前两个亚分型组发生进一步滑脱的风险较低,后一个组别风险则较高。对于高度滑脱组的患者,PI>60° 时,骨盆形态将通过分析 SS 和 PT 获取,并进一步分为平衡组 ( 高 SS,低 PT ) 和失平衡组 ( 高 PT,低 SS ),最后分析脊柱整体平衡程度 ( C7PL 线测量 )。
三、脊柱-骨盆参数与腰椎滑脱的治疗选择及预后
脊柱-骨盆矢状面参数的变化共同维持了躯干在局部和整体结构上的矢状面平衡。在腰椎滑脱的患者中,通过分析脊柱-骨盆矢状面参数发现,脊柱矢状面失平衡与这些参数有明显的相关性。Park 等[19]的研究显示 LL 与PT、SS 之间存在线性相关。Vialle 等[23]证实 LL 与 PI、SS之间有显著的相关性。Roussouly 等[12]及 Mac-Thiong 等[26]也证实了矢状面垂直轴 ( sagittal vertical axis,SVA ) 与 PI、SS 呈正相关性。Bae 等[27]通过对腰椎疾病患者的脊柱-骨盆矢状面参数分析发现,SVA 与 LL、PT 及 SS 存在线性关联。Diebo 等[28]和 Lafage 等[29]通过对比术前及术后的数据发现,SVA 与 LL 及 PT 存在线性相关,数据之间的变化呈正相关性。通过手术可使滑脱得以纠正,C7的后移减小使 SVA 恢复至正常的生理范围,躯体可以通过增大腰椎前凸的角度及减小骨盆的后旋状态 ( 即 LL 增大,PT 减小 ) 来适应矢状面平衡的重建。滑脱复位后腰椎前凸获得重建,术后出现的多种骨盆代偿机制受到抑制,间接地改善了骨盆后旋状态,SS 也随之增大。
Kawakami 等[30]提出 L1~S1骶骨水平距 ( L1axis S1distance,LASD ) 的概念,是指 L1中心铅垂线到 S1上终板后上角的距离,该参数治疗前后的变化对评估手术疗效有显著影响。如患者的 LASD>35 mm,术中椎体滑脱并未纠正,手术疗效及术后恢复均不佳。张为等[31]亦发现,手术复位滑脱以后,LASD 数值较术前显著减小,JOA 评分显著改善。研究还发现滑脱患者的 PR-S1 显著减小,高度滑脱患者的 PR-S1 显著小于低度滑脱患者,PR-S1 与 PI 存在反比关系。同时,Jackson 等[32]研究显示腰椎滑脱患者 PR-S1 减少的同时 LL 增大。理论上,当 PI 固定时,骨盆呈前倾变化时的 PT 较小,则 SS 较大;后倾骨盆的 PT、SS 变化正好与之相反。PT 越小,SS 越大,LL 也越大,相应地,在 L5~S1处受到的剪切力就越大[25]。腰椎后路椎体间融合术是目前治疗腰椎滑脱较主流的手术方法,该方法的优势在于可以摘除退变的椎间盘,同时进行椎间融合,使前柱结构得到支持,对侧隐窝处给予直接或间接地减压,恢复脊柱-骨盆正常的矢状面曲度,减小滑脱节段的滑移程度,改善脊柱的生物力学。相关研究进一步表明,对腰椎椎间融合辅以椎弓根螺钉固定治疗腰椎滑脱,PT、SS 均较术前有显著改变 ( P<0.01 )。Park 等[19]的研究显示,椎体间滑移程度及椎间隙高度与 PT、LL 之间存在密切的联系,术后 PT 较术前明显减小,而 SS 显著增大,并且适当恢复椎间隙的高度对相关症状的缓解有明显作用。Lim 等[33]研究也表明,PT 的改善有助于腰椎滑脱患者获得良好的临床治疗效果。
关于滑脱是否需要复位,目前仍是广泛争议的问题之一,但 Mac-Thiong 等[26]建议,为了取得较好的临床治疗效果,在保护神经根的前提下,应对 SDSG 分型中的第5 型和第 6 型的滑脱予以复位。理论上讲,PI 是固定的,并不会因为滑脱的复位而改变,Labelle 等[21]研究结果也支持这个结论。而 Park 等[19]的研究显示,PI 在手术前后存在显著改变。对此结果,大部分学者认为是因为研究人员选取的测量方法不同而得出各自不同的结论。
腰椎椎间融合术后,部分脊柱-骨盆矢状面参数发生显著变化,以 L5~S1椎体间融合为例,行神经根松解、椎间融合,一旦融合成功,L5上终板代替 S1上终板,脊柱-骨盆矢状面参数将会发生相应改变。此时 L5I ( 即 L5上终板中点作该终板的垂线,该垂线和 L5上终板中点与股骨头中心连线的夹角 ) 的作用基本上代替了 PI,因此并不需要追求 L5的完全复位,因为一个理想的 L5I 对于患者拥有良好的预后更有实际意义。同时,术后 L4~5节段承受的剪切力将达到最大,因此术前应对 L4~5节段解剖结构进行分析、评估,有助于减少滑脱临近节段术后发生退变等风险,便于提高手术的疗效。因此,分析脊柱-骨盆矢状面参数对手术方案的制订、评估患者术后相邻节段的病理生理改变都有着重要的指导意义。
手术治疗腰椎滑脱的目的在于重新建立脊柱解剖结构序列的平衡,有助于维持躯干处于合理的姿态,有效地防止滑脱进一步发展,并且降低各种并发症出现的风险。前文提出腰椎滑脱主要分为峡部裂性和退变性两类[1]。一些学者认为,峡部裂性腰椎滑脱患者宜选用腰椎后路椎体间植骨融合加椎弓根螺钉内固定术[34];退变性腰椎滑脱患者宜选用腰椎后路椎弓根螺钉内固定加椎体后外侧植骨融合术[34]。另有研究表明,对于两种类型的腰椎滑脱患者均实施后腰椎路椎弓根螺钉内固定加后外侧植骨融合术,评估其临床疗效于两组人群中并无明显区别[35]。长期以来,争论主要集中于在腰椎滑脱手术治疗过程中是否需要对局部椎体的序列进行复位。因为复位后如果导致神经根损伤等并发症的出现,无疑会引发术后新的治疗问题。
Hresko 等[36]通过对高分级滑脱组中 133 例患者的脊柱-骨盆矢状位参数进行分析 ( 通过对 PT 和 SS 的 K 值群集分析 ),将该组患者进一步分为平衡组和失衡组 ( 图 5 )。平衡型中 PT 平均值 21.3°、SS 平均值 59.9°;失平衡型中PT 平均值 36.5°、SS 平均值 40.3°,PT 和 SS 在平衡组和高PI 对照组均有相似的结果。非平衡组的脊柱-骨盆矢状位序列与平衡组和对照组相比具有显著差异,建议非平衡组的患者可以考虑行手术复位。同时,数据显示无论是低分级还是高分级组的腰椎滑脱患者,在骨盆位置平衡时,躯体可以维持于正常的姿态。而对于骨盆失平衡的高分级腰椎滑脱患者中则表现出异常的躯体姿态,因此,建议通过手术复位纠正局部腰骶部畸形,重建正常的脊柱结构序列。上述结果提示,手术纠正脊柱-骨盆矢状位平衡是十分重要的。
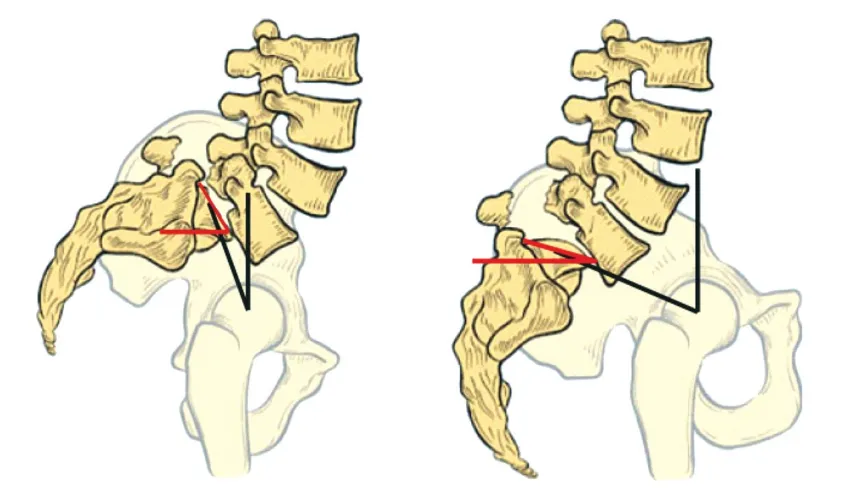
图 5 Hresko 通过数据分析 133 位腰椎滑脱患者的腰骶—骨盆矢状位参数后分为骨盆平衡组 ( 左 ) 和失平衡组 ( 右 )[36]Fig.5 According to the analysis of spino-pelvic alignment from 133 patients of spondylolisthesis, Hresko de fi ned 2 types pelvis, one is the balance pelvis; another is the retroverted pelvis[36]
短期观察,融合节段处于良好的重力线位移有助于姿态的恢复;长期随访,适当的矢状位平衡利于融合节段周围组织连接的保护。Labelle 等[3]将术前腰椎滑脱患者分为失衡组 ( 41 例 ) 和平衡组 ( 32 例 ),主要依据的也是 PT 和 SS 的变化。研究中腰椎滑脱患者主要接受后路椎体复位椎弓根螺钉后外侧植骨融合术。对于平衡组,患者的矢状面序列变化并无明显差异。而对于失平衡组,SS 增大( 术前 42.9°,术后 50.8° ),PT 减小 ( 术前 35.7°,术后28.7° )。49 例术后恢复骨盆平衡,LL、SS、PT 也显著改善,作者认为,对失平衡组的患者,行椎体复位术有助于更好地恢复脊柱序列和骨盆形态。
腰椎滑脱患者术后 PI 保持相对恒定,术后通过纠正骨盆的后旋,达成腰椎结构变化的代偿机制,证实了Labelle 研究中认为 PI 值是一种真正的形态学参数。PI 是恒定的参数,等于 PT 与 SS 之和。PT 是反映骨盆矢状面代偿程度的参数,SS 是反映骨盆体位的相关参数。研究发现脊柱-骨盆矢状面失平衡时,躯体可通过骨盆后倾( 即 PT 的增大 ) 改变来代偿矢状面的失衡。Glassman 等[37]研究表明,PT 过度增大会使骨盆处于过度代偿的状态,患者生活质量往往会明显下降。Kim 等[38]认为在脊柱-骨盆矢状面失衡类疾病中,通过手术改善 PT 有助于获得较好疗效。Park 等[19]研究发现运用腰椎后路椎间融合术加椎弓根螺钉术治疗腰椎滑脱在取得良好的临床疗效同时,术后患者的 PT 明显减小,SS 显著增大。
综上所述,腰椎滑脱是导致后腰痛、进行性脊柱畸形、神经功能障碍的退变性脊柱疾病。传统的分析局限于影像学的评估。近年来,对于腰骶骨盆矢状面参数的研究证实,一系列参数的变化反映了疾病的发生、发展、转归情况,有助于进一步完善对于疾病的评估、诊断和治疗。对于手术方式的选择,各个参数的变化提供了重要的参考信息,便于针对不同分级分型的患者执行,争取获得最优化的治疗结果,减少相关术后并发症的出现。目前,关于腰椎滑脱患者发病和 PI 变化之间的具体关系、机制以及流行病学方面的研究仍旧十分匮乏。文献中缺少关于腰椎滑脱过程中的腰骶关节和骶髂关节等各关节间结构形态和应力变化的动态过程的研究。对于腰椎滑脱患者脊柱-骨盆矢状位平衡与否的判断、是否需要根据病因等因素进行进一步分类、是否实行手术复位等方面还有待更大样本及长期随访结果研究的验证。
参 考 文 献
[1] 贾连顺. 腰椎滑脱和腰椎滑脱症(一). 中国矫形外科杂志, 2001, 8(8):815-817.
[2] Barrey C, Jund J, Perrin G, et al. Spinopelvic alignment of patients with degenerative spondylolisthesis. Neurosurgery, 2007, 61(5):981-986.
[3] Labelle H, Roussouly P, Berthonnaud E, et al. Spondylolisthesis, pelvic incidence, and spinopelvic balance: a correlation study. Spine, 2004, 29(18):2049-2054.
[4] Jackson RP, McManus AC. Radiographic analysis of sagittal plane alignment and balance in standing volunteers and patients with low back pain matched for age, sex, and size. A prospective controlled clinical study. Spine, 1994, 19(14): 1611-1618.
[5] Van Royen BJ, Toussaint HM, Kingma I, et al. Accuracy of the sagittal vertical axis in a standing lateral radiograph as a measurement of balance in spinal deformities. Eur Spine J, 1998, 7(5):408-412.
[6] Duval-Beaupere G, Schmidt C, Cosson P. A barycentremetric study of the sagittal shape of spine and pelvis: the conditions required for an economic standing position. Ann Biomed Eng, 1992, 20(4):451-462.
[7] During J, Goudfrooij H, Keessen W, et al. Toward standards for posture. Postural characteristics of the lower back system in normal and pathologic conditions. Spine, 1985, 10(1):83-87.
[8] Vrtovec T, Janssen MM, Likar B, et al. A review of methods for evaluating the quantitative parameters of sagittal pelvic alignment. Spine J, 2012, 12(5):433-446.
[9] Faundez A, Roussouly P, Le HJC. Sagittal balance of the spine: a therapeutic revolution. Rev Med Suisse, 2011, 7(322): 2470-2474.
[10] Lin B, Zhang WB, Cai TY, et al. Analysis of sagittal balance using spinopelvic parameters in ankylosing spondylitis patients treated with vertebral column decancellation surgery. Acta Orthop Belg, 2015, 81(3):538-545.
[11] Roussouly P, Pinheiro-Franco JL. Biomechanical analysis of the spino-pelvic organization and adaptation in pathology. Eur Spine J, 2011, 20(Suppl 5):S609-618.
[12] Roussouly P, Gollogly S, Berthonnaud E, et al. Sagittal alignment of the spine and pelvis in the presence of L5-S1 isthmic lysis and low-grade spondylolisthesis. Spine, 2006, 31(21):2484-2490.
[13] Schuller S, Charles YP, Steib JP. Sagittal spinopelvic alignment and body mass index in patients with degenerative spondylolisthesis. Eur Spine J, 2011, 20(5):713-719.
[14] Jimbo S, Kobayashi T, Aono K, et al. Epidemiology of degenerative lumbar scoliosis: a community-based cohort study. Spine, 2012, 37(20):1763-1770.
[15] Lim JK, Kim SM. Comparison of sagittal spinopelvic alignment between lumbar degenerative spondylolisthesis and degenerative spinal stenosis. J Korean Neurosurg Soc, 2014, 55(6):331-336.
[16] Legaye J, Duval-Beaupere G, Hecquet J, et al. Pelvic incidence: a fundamental pelvic parameter for three-dimensional regulation of spinal sagittal curves. Eur Spine J, 1998, 7(2): 99-103.
[17] Vaz G, Roussouly P, Berthonnaud E, et al. Sagittal morphology and equilibrium of pelvis and spine. Eur Spine J, 2002, 11(1): 80-87.
[18] Mehta VA, Amin A, Omeis I, et al. Implications of spinopelvic alignment for the spine surgeon. Neurosurgery, 2015, 76(Suppl 1):S42-56.
[19] Park SJ, Lee CS, Chung SS, et al. Postoperative changes in pelvic parameters and sagittal balance in adult isthmic spondylolisthesis. Neurosurgery, 2011, 68(2 Suppl Operative): S355-363.
[20] Labelle H, Roussouly P, Berthonnaud E, et al. The importance of spino-pelvic balance in L5-S1 developmental spondylolisthesis: a review of pertinent radiologic measurements. Spine, 2005, 30(Suppl 6):S27-34.
[21] Labelle H, Mac-Thiong JM, Roussouly P. Spino-pelvic sagittal balance of spondylolisthesis: a review and classification. Eur Spine J, 2011, 20(Suppl 5):S641-646.
[22] Labelle H, Roussouly P, Chopin D, et al. Spino-pelvic alignment after surgical correction for developmental spondylolisthesis. Eur Spine J, 2008, 17(9):1170-1176.
[23] Vialle R, Ilharreborde B, Dauzac C, et al. Is there a sagittal imbalance of the spine in isthmic spondylolisthesis? A correlation study. Eur Spine J, 2007, 16(10):1641-1649.
[24] Mac-Thiong JM, Labelle H, Parent S, et al. Reliability and development of a new classification of lumbosacral spondylolisthesis. Scoliosis, 2008, 3:19.
[25] Wang Z, Parent S, de Guise JA, et al. A variability study of computerized sagittal sacral radiologic measures. Spine, 2010, 35(1):71-75.
[26] Mac-Thiong JM, Wang Z, de Guise JA, et al. Postural model of sagittal spino-pelvic alignment and its relevance for lumbosacral developmental spondylolisthesis. Spine, 2008, 33(21):2316-2325.
[27] Bae JS, Jang JS, Lee SH, et al. Radiological analysis of lumbar degenerative kyphosis in relation to pelvic incidence. Spine J,2012, 12(11):1045-1051.
[28] Diebo BG, Henry J, Lafage V, et al. Sagittal deformities of the spine: factors in fl uencing the outcomes and complications. Eur Spine J, 2015, 24(Suppl 1):S3-15.
[29] Lafage V, Schwab F, Vira S, et al. Spino-pelvic parameters after surgery can be predicted: a preliminary formula and validation of standing alignment. Spine, 2011, 36(13):1037-1045.
[30] Kawakami M, Tamaki T, Ando M, et al. Lumbar sagittal balance influences the clinical outcome after decompression and posterolateral spinal fusion for degenerative lumbar spondylolisthesis. Spine, 2002, 27(1):59-64.
[31] 张为, 丁文元, 申勇, 等. 两种不同的手术方法对矢状面失平衡的腰椎滑脱的治疗效果比较. 中国骨肿瘤骨病, 2004, 3(5):279-284.
[32] Jackson RP, Hales C. Congruent spinopelvic alignment on standing lateral radiographs of adult volunteers. Spine, 2000, 25(21):2808-2815.
[33] Lim JK, Kim SM. Difference of sagittal spinopelvic alignments between degenerative spondylolisthesis and isthmic spondylolisthesis. J Korean Neurosurg Soc, 2013, 53(2): 96-101.
[34] 徐建广, 朱海波, 周蔚, 等. 不同手术方式治疗腰椎滑脱症的比较. 中国脊柱脊髓杂志, 2005, 15(1):28-31.
[35] Gehrchen PM, Dahl B, Katonis P, et al. No difference in clinical outcome after posterolateral lumbar fusion between patients with isthmic spondylolisthesis and those with degenerative disc disease using pedicle screw instrumentation: a comparative study of 112 patients with 4 years of follow-up. Eur Spine J, 2002, 11(5):423-427.
[36] Hresko MT, Labelle H, Roussouly P, et al. Classification of high-grade spondylolistheses based on pelvic version and spine balance: possible rationale for reduction. Spine, 2007, 32(20):2208-2213.
[37] Glassman SD, Bridwell K, Dimar JR, et al. The impact of positive sagittal balance in adult spinal deformity. Spine, 2005, 30(18):2024-2029.
[38] Kim MK, Lee SH, Kim ES, et al. The impact of sagittal balance on clinical results after posterior interbody fusion for patients with degenerative spondylolisthesis: a pilot study. BMC Musculoskelet Disord, 2011, 12:69.
( 本文编辑:王萌 )
Research progress on the correlation between spino-pelvic balanced parameters and the spondylolisthesis
WANG Hua-dong, YIN Xin. Orthopaedic Institute of CPLA, the fi rst Af fi liated Hospital of the PLA General Hospital, Beijing, 100048, PRC
【Abstract】It has been clearly demonstrated over the past decade that sacro-pelvic morphology of the spondylolisthesis is abnormal and it can be associated with abnormal sacro-pelvic orientation as well as disturbed global sagittal balance of the spine. Sagittal imbalance is a complex clinical entity causing pain and disability. Surgical correction of the sagittal imbalance is technically challenging, and is based on the comprehension of spinopelvic morphology, the relationships among its parameters, and compensating mechanisms. The purpose of this article is to review the work done within the spinal deformity study group ( SDSG ) over the past decade, developing a analysis and discussion on the pathogenesis, classi fi cation, surgical strategy and functional outcomes incorporating recent research.
【Key words】Spine; Lumbar vertebrae; Spondylolysis; Diagnostic techniques and procedures; Pelvis
( 收稿日期:2015-09-10 )
DOI:10.3969/j.issn.2095-252X.2016.03.017
中图分类号:R323.4, R682.3
