近两年医院感染常见病原菌分布及耐药性分析
2016-03-27蒙光义王冬晓彭评志庞家莲邹超世
蒙光义,潘 鹏,王冬晓,彭评志,庞家莲,邹超世
(1.广西壮族自治区玉林市第一人民医院,广西 玉林 537000; 2.广西壮族自治区玉林市妇幼保健院,广西 玉林 537001)
近两年医院感染常见病原菌分布及耐药性分析
蒙光义1,潘 鹏2,王冬晓2,彭评志1,庞家莲1,邹超世1
(1.广西壮族自治区玉林市第一人民医院,广西 玉林 537000; 2.广西壮族自治区玉林市妇幼保健院,广西 玉林 537001)
目的 探讨住院患者医院感染常见病原菌的分布特点及其耐药特征,为指导临床合理应用抗菌药物提供参考依据。方法 收集2013年至2014年医院各临床科室住院患者送检的标本进行检查,采用法国生物梅里埃公司的VITEK-2 Compact全自动细菌鉴定仪进行菌株鉴定及药物敏感性试验,并采用WHONET 5.5进行数据统计分析。结果 共分离出9 149株感染病原菌,其中革兰阴性菌共6 647株,占72.65%,以大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌为主;革兰阳性菌共2 502株,占27.35%,以金黄色葡萄球菌、肺炎链球菌、粪肠球菌、溶血葡萄球菌为主。大肠埃希菌和肺炎克雷伯菌对头孢唑林、头孢曲松和甲氧苄啶磺胺甲 唑的耐药率均超过50%;流感嗜血菌对氨苄西林、左氧氟沙星和甲氧苄啶磺胺甲 唑的耐药率分别为61.45%、60.24%和74.70%;阴沟肠杆菌对头孢曲松和氨曲南的耐药率分别为58.90%和50.92%。主要革兰阴性菌对阿米卡星、亚胺培南、美罗培南、头孢替坦、头孢西丁和头孢哌酮钠舒巴坦钠的耐药率较低,均低于20%;而主要非发酵菌中以鲍曼不动杆菌对常见抗菌药物的耐药率较高。主要革兰阳性菌除对万古霉素和利奈唑胺耐药率为0外,对其他常见抗菌药物均有不同程度的耐药率,其中对青霉素的耐药率均超过45%,对红霉素的耐药率均超过65%。屎肠球菌和粪肠球菌对万古霉素的耐药率分别为2.78%和1.15%,对利奈唑胺耐药率分别为2.78%和11.06%,对其他抗菌药物耐药率较高。结论 医院常见病原菌以革兰阴性菌为主,对常见的抗菌药物的耐药率偏高,必须加强病原菌分布及耐药性检测,指导临床合理运用抗菌药物。
医院感染;病原菌;抗菌药物;耐药性;合理用药
近年来随着广谱抗菌药物的广泛使用,导致耐药菌的检出率不断增多,临床常见病原菌对常用抗菌药物的耐药率不断增高。某院2012年产超广谱β-内酰胺酶(ESBLs)分离率达到41.8%,革兰阴性杆菌对氨苄西林的耐药率超过80.0%,鲍曼不动杆菌对除阿米卡星外其他抗菌药物耐药率均超过70.0%,主要革兰阳性菌对青霉素和红霉素耐药率均超过80.0%[1]。另一医院凝固酶阴性葡萄球菌中耐甲氧西林凝固酶阴性葡萄球菌(MRCNS)的检出率达到69.1%,金黄色葡萄球菌中耐甲氧西林金属葡萄球菌(MRSA)的检出率达到56.6%[2]。目前,细菌耐药趋势日益严峻,加强医院的病原菌监测和耐药性分析已成为临床合理使用抗菌药物和遏制病原菌耐药性增加的主要手段。现对2013年至2014年医院住院病区所分离出的临床常见病原菌的分布特点及耐药性进行统计分析,为医院行政职能部门加强医院内感染的控制管理和指导临床合理应用抗菌药物提供参考依据。
1 材料与方法
1.1 菌株来源
2013年至2014年广西玉林市第一人民医院住院病区临床科室送检的临床标本,包括血液、痰液、脓液、尿液、粪便、脑脊液、胸腹积液和支气管肺泡灌洗液等,排除同一患者相同部位的重复菌株。按常规方法培养分离,质控菌株为金黄色葡萄球菌ATCC25923、肺炎克雷伯菌ATCC700603、大肠埃希菌ATCC25922和铜绿假单胞菌ATCC27853,均购自卫生部临床检验中心。
1.2 菌株鉴定与药敏分析
细菌分离培养严格按照《全国临床检验操作规范》进行操作,采用法国生物梅里埃公司的 VITEK-2 Compact自动细菌鉴定仪和法国生物梅里埃公司的VITEK GPI及GNI鉴定卡进行病原菌鉴定及药物敏感性试验(简称药敏试验),常用抗菌药物纸片均购自英国Oxoid公司。
1.3 统计学处理
采用SPSS 13.0软件和世界卫生组织细菌耐药性监测网提供的WHONET 5.5软件进行数据统计分析。
2 结果
2.1 病原菌分布
2013年至2014年医院住院病区共分离出病原菌9 149株,其中革兰阴性菌共6 647株,占72.65%,前4位依次为大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌;革兰阳性菌共2 502株,占27.35%,前4位依次为金黄色葡萄球菌、肺炎链球菌、粪肠球菌、溶血葡萄球菌。见表1。
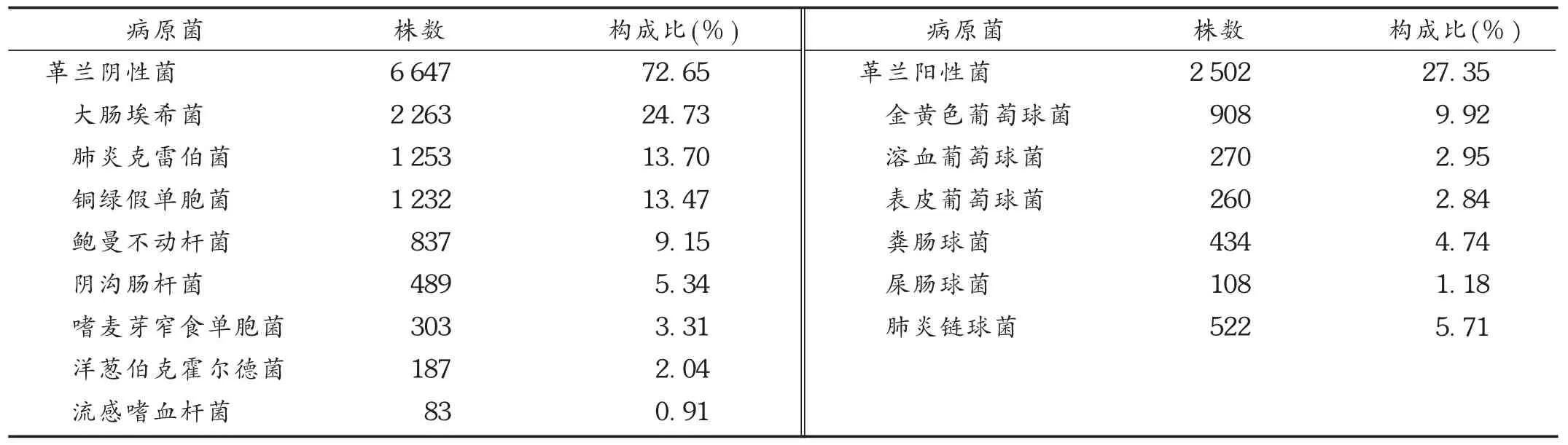
表1 检出常见病原菌分布及构成比(n=9 149)
2.2 革兰阴性菌耐药率
大肠埃希菌和肺炎克雷伯菌对头孢唑林、头孢曲松和甲氧苄啶磺胺甲 唑的耐药率均超过50%;流感嗜血菌对氨苄西林、左氧氟沙星和甲氧苄啶磺胺甲 唑的耐药率分别为61.45%,60.24%和74.70%;阴沟肠杆菌对头孢曲松和氨曲南的耐药率分别为58.90%和50.92%。主要革兰阴性菌对阿米卡星、亚胺培南、美罗培南、头孢替坦、头孢西丁和头孢哌酮钠舒巴坦钠的耐药率较低,均低于20%;而主要非发酵菌中以鲍曼不动杆菌对常见抗菌药物的耐药率较高。结果见表2和表3。
2.3 革兰阳性菌耐药率
主要革兰阳性菌除对万古霉素和利奈唑胺耐药率为0外,对其他常见抗菌药物均有不同程度的耐药率,其中对青霉素的耐药率均超过45%,对红霉素的耐药率均超过65%,见表4。屎肠球菌和粪肠球菌对万古霉素的耐药率分别为2.78%和1.15%,对利奈唑胺耐药率分别为2.78%和11.06%,对其他常见抗菌药物耐药率较高,见表5。
3 讨论
医院住院患者的标本分离出的病原菌株中,革兰阴性菌占72.65%,革兰阳性菌占27.35%,以革兰阴性菌占主导地位,与文献[3]报道结果一致。革兰阴性菌前4位病原菌依次为大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌和鲍曼不动杆菌;革兰阳性菌前4位病原菌依次为金黄色葡萄球菌、肺炎链球菌、粪肠球菌和溶血葡萄球菌,与文献[4]报道基本一致。结果显示,医院感染病原菌中以革兰阴性菌为主,且随着抗菌药物的广泛应用,各个地区中出现的耐药菌株可能具有相同的分布趋势。

表2 主要革兰阴性菌对常见抗菌药物的耐药率
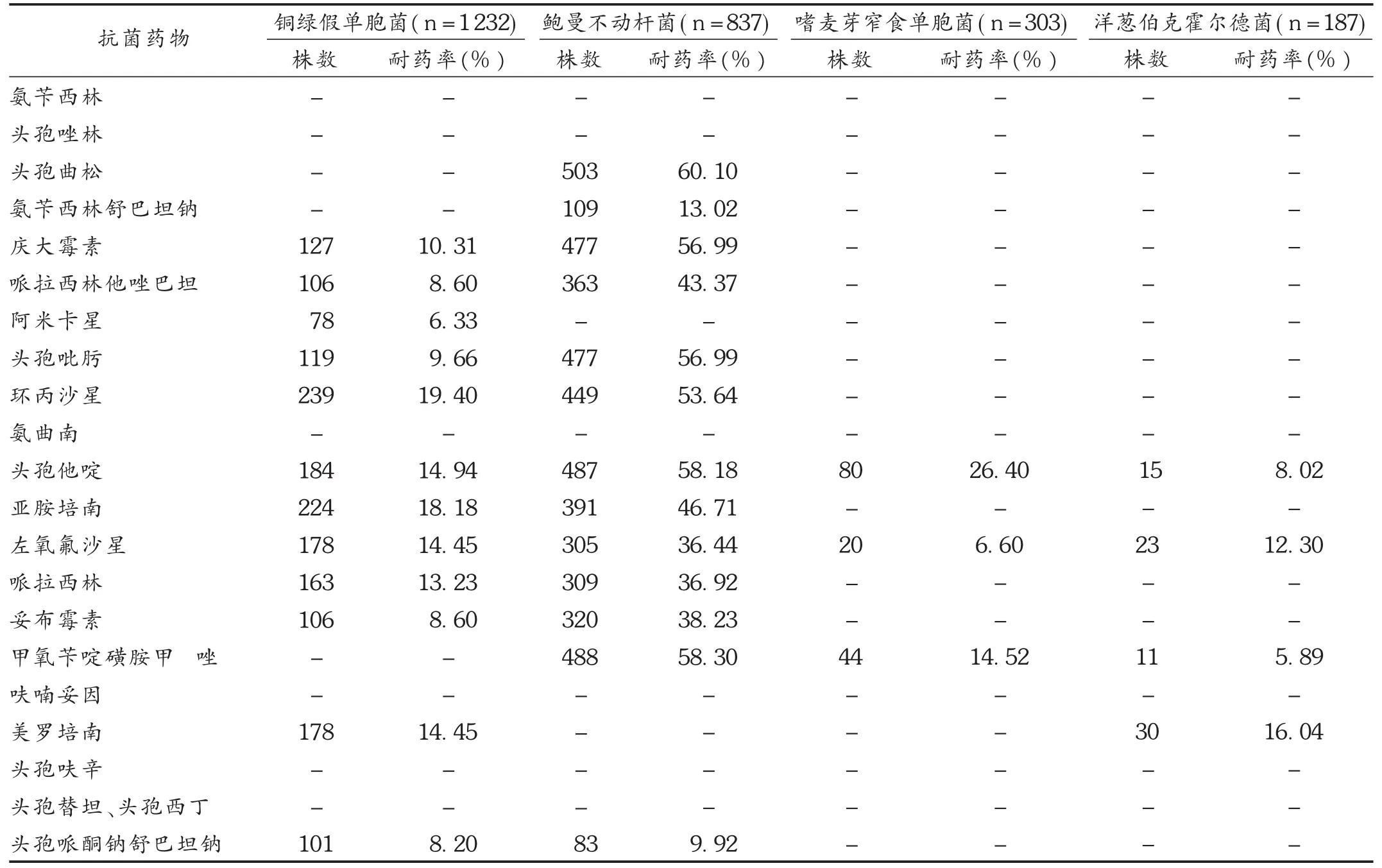
表3 主要非发酵菌对常见抗菌药物的耐药率
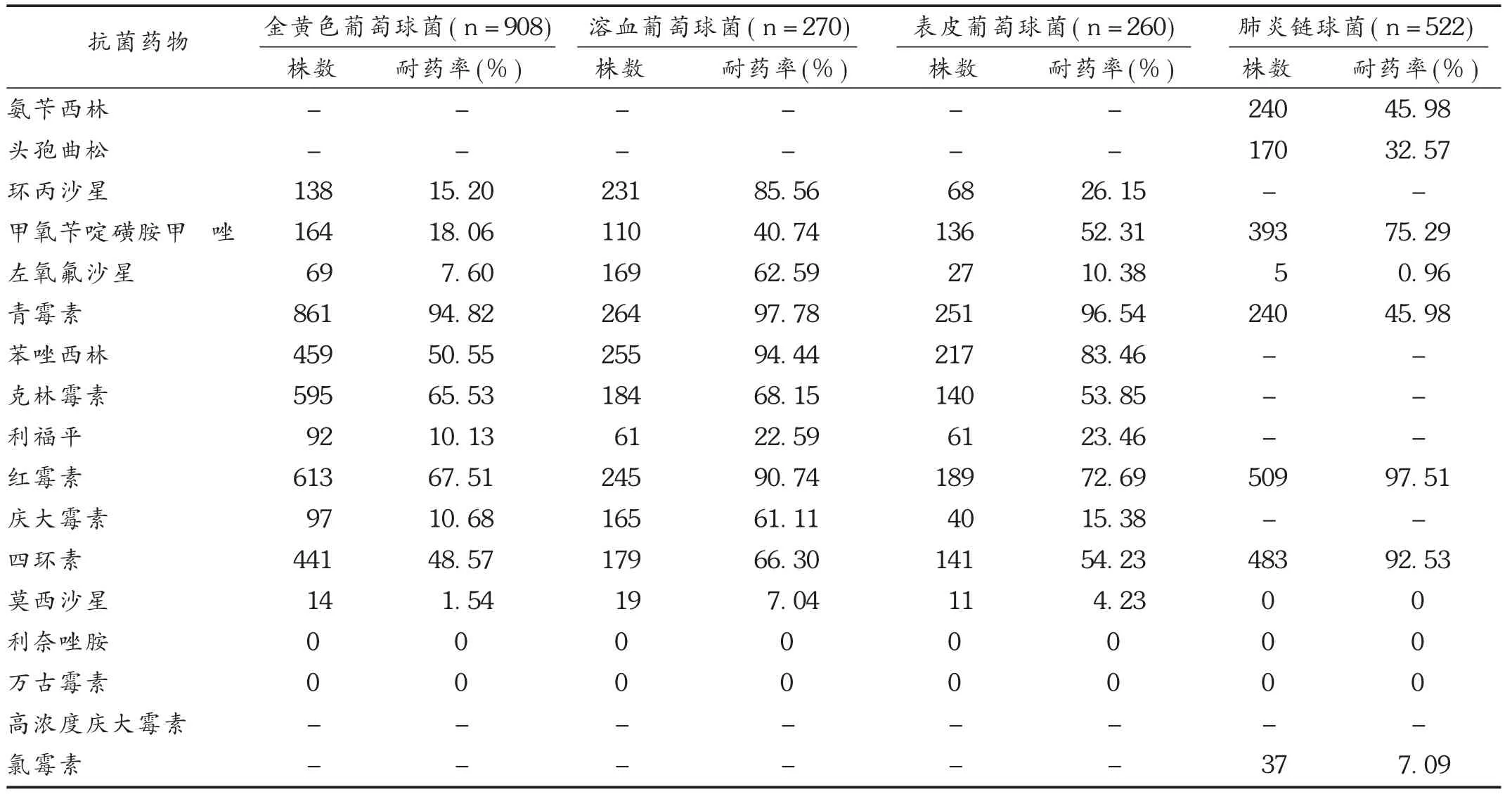
表4 主要革兰阳性菌对常见抗菌药物的耐药率
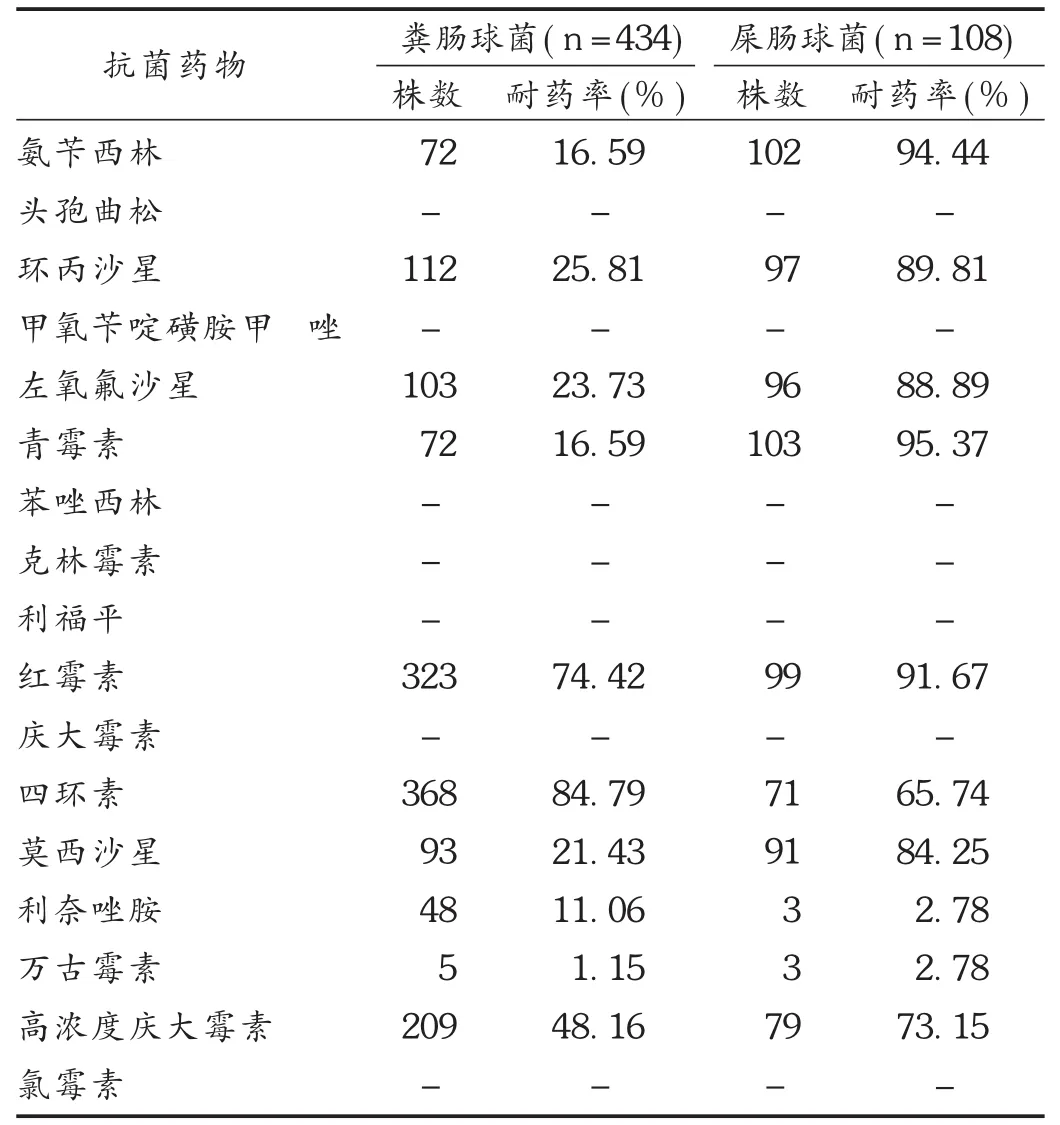
表5 粪肠球菌和屎肠球菌对常见抗菌药物的耐药率
监测结果显示,大肠埃希菌在检出的细菌数量高居首位,其对临床常用抗菌药物耐药率较高,仅对哌拉西林他唑巴坦钠、阿米卡星、亚胺培南、呋喃妥因、美罗培南、头孢替坦、头孢西丁、头孢哌酮钠舒巴坦钠敏感,耐药率均低于5%,这可作为临床治疗大肠埃希菌严重感染的首选用药重要参考。大肠埃希菌对青霉素类药物氨苄西林耐药率高达89.19%,表明氨苄西林已不适用于对大肠埃希菌的经验性治疗。其耐药机制与细菌ESBLs有关,ESBLs可水解第3代头孢菌素和使单环内酰胺类抗菌药物失效[5-6]。我院大肠埃希菌对左氧氟沙星、环丙沙星等喹诺酮类抗菌药物耐药率大于50%,与龚晶淼等[7]监测显示大肠埃希菌对喹诺酮类药物的耐药率超过60%的结果相一致。这可能与临床中将喹诺酮类抗菌药物作为经验性治疗感染的首选药物而导致大肠埃希菌耐药率增高有关,提示治疗大肠埃希菌感染时必须谨慎选用喹诺酮类药物,其已不适用于对大肠埃希菌感染的经验性治疗。
肺炎克雷伯菌对碳青霉烯类药物、哌拉西林他唑巴坦、阿米卡星、头孢替坦、头孢西丁、头孢哌酮钠舒巴坦钠耐药率较低,均低于10%,提示临床在对于肺炎克雷伯菌轻度感染可酌情选用β-内酰胺酶抑制剂复合制剂、头霉素类药物或氨基苷类药物,在重度感染时可直接首选碳青霉烯类药物。铜绿假单胞菌对临床常用抗菌药物的耐药率较低,均低于20%,包括对亚胺培南和美罗培南的耐药率分别为18.18%,14.45%,提示铜绿假单胞菌对碳青霉烯类抗菌药物也具有一定的耐药性。铜绿假单胞菌可通过产多种β-内酰胺酶、膜耐药机制和细菌外排机制对对碳青霉烯类产生耐药性[8]。因此,临床需严格控制碳青霉烯类的应用,根据药敏试验结果选择适宜的抗菌药物种类,以避免和减少耐碳青霉烯类耐药菌株的产生。
研究显示,主要非发酵菌除鲍曼不动杆菌外对常见抗菌药物的整体耐药率较低,与文献[9-11]报道不一致。这可能与我院患者插管、导管、呼吸机等侵入性医疗手段和操作的高危因素控制和管理较好,广谱抗菌药物和糖皮质激素等运用比其他医院少,患者住院时间相对较短有关。鲍曼不动杆菌除氨苄西林舒巴坦钠和头孢哌酮钠舒巴坦钠外,对其他常见抗菌药物耐药率偏高,特别是对亚胺培南,耐药率高达46.71%,这可能与其特殊的耐药机制有关。鲍曼不动杆菌主要包括产生β-内酰胺酶、青霉素结合蛋白改变、细菌细胞膜渗透性下降和抗菌药物外排泵增强等[12],提示临床工作中医务人员必须加强对鲍曼不动杆菌相关性医院感染的控制和管理。
葡萄球菌属及屎肠球菌对青霉素的耐药率均超过90%,溶血葡萄球菌、肺炎链球菌、屎肠球菌对红霉素的耐药率均超过90%,表明青霉素和红霉素在治疗革兰阳性菌中前景堪忧,提示临床治疗革兰阳性菌耐药菌感染时应尽量避免使用青霉素及红霉素。葡萄球菌属对苯唑西林、克林霉素、四环素有较高的耐药率,但对莫西沙星、利奈唑胺、万古霉素敏感度高,未发现对万古霉素及利奈唑胺耐药的菌株,表明万古霉素与利奈唑胺仍是对葡萄球菌属的有效抗菌药物。国外已有出现耐万古霉素金黄色葡萄球菌报道[13],因此,临床应用要严格控制万古霉素及利奈唑胺等糖肽类抗菌药物的使用,以避免耐万古霉素及利奈唑胺菌株的出现。
肺炎链球菌对红霉素和四环素的耐药率高达92%以上,结果提示红霉素和四环素对肺炎链球菌治疗意义不大,临床应避免红霉素及四环素对肺炎链球菌的经验性用药。肺炎链球菌对大环内酯类和林可霉素类抗菌药物同时耐药,且常为高水平耐药,对阿奇霉素等新型大环内酯类也表现为高水平耐药[14]。但对糖肽类和喹诺酮类抗菌药物的耐药率较低,临床对于较轻的感染可以选择喹诺酮类药物治疗,对于严重的感染可以考虑应用万古霉素及利奈唑胺等进行治疗。
屎肠球菌属虽然检出率不高,但菌株具有较高的耐药率。屎肠球菌与粪肠球菌对常用抗菌药物的耐药率差异较大,屎肠球菌对多数抗菌药物的耐药率明显高于粪肠球菌,屎肠球菌对青霉素、红霉素、氨苄西林、环丙沙星、左氧氟沙星和莫西沙星耐药率均超过80%,提示临床在治疗屎肠球菌感染时需要谨慎用药,尽量避免经验用药。观察到屎肠球菌属对利奈唑胺和万古霉素已有耐药菌株的产生,因此,对屎肠球菌相关感染的治疗更需结合药敏试验结果,以便合理地使用抗菌药物,避免耐药率的进一步增高。
通过对医院感染常见病原菌的分布及耐药性分析显示,多药耐药菌感染已成为目前临床普遍存在的严重问题。医院要加强对耐药菌相关感染的控制和管理,采取相应措施控制耐药菌株的突变和耐药率的进一步提高。在保证临床疗效的同时,尽量根据医院病原菌分布及其耐药特点选择合适的抗菌药物,以提高抗菌药物用药合理性和降低细菌耐药率。
[1]田 娟,谢 辉,杨 春,等.住院患者医院感染病原菌分布与耐药性分析[J].中华医院感染学杂志,2014,24(13):3 155-3 157.
[2]赵小平,张翠英,栗志平,等.常见病原菌耐药性监测[J].中华医院感染学杂志,2012,22(8):1 716-1 718.
[3]袁红萍,周文俊,朱奋勇,等.临床常见病原菌的分布及耐药性分析[J].中华医院感染学杂志,2014,24(8):1 854-1 856.
[4]孙立群,梁金花,李荣辉,等.大肠埃希菌与肺炎克雷伯菌耐药性及产 ESBLs菌株的分析[J].中华医院感染学杂志,2013,23(2):455-457.
[5]巫艳彬,陈一强,孔晋亮,等.医院常见革兰阴性杆菌的分布及耐药性分析[J].中华医院感染学杂志,2014,24(7):1 597-1 599.
[6]蒋连强,凌宙贵,刘 滨,等.医院病原菌分布及耐药性监测分析[J].中华医院感染学杂志,2014,24(5):1 081-1 083.
[7]龚晶淼,唐 莉,陈 静,等.234株大肠埃希菌的临床分布与耐药性分析[J].中国医院药学杂志,2012,32(20):1 677-1 679.
[8]王亚红,张青东,潘立东.2009-1011年铜绿假单胞菌临床分布及耐药性分析[J].中华医院感染学杂志,2014,24(5): 1 064-1 066.
[9]康俊辉,王文平,杨富强,等.鲍氏不动杆菌的临床分布及药敏分析[J].中华医院感染学杂志,2014,24(3):542-544.
[10]黄笑夏,郑志勇,林方芬.2011-2012年医院感染病原菌分布及耐药性分析[J].中华医院感染学杂志,2014,24(14): 3 444-3 446.
[11]李玉强,段新杰.综合医院主要非发酵菌的分布及耐药性分析[J].中国医院药学杂志,2012,32(8):648-650.
[12]郑 颖,陈 亮,鲁 艳.ICU多药耐药鲍氏不动杆菌的耐药性分析[J].中华医院感染学杂志,2014,24(16):3 918-3 938.
[13]陈 蓉,董应勇,周 宇.2010-2012年革兰阳性球菌耐药现状调查与耐药性变迁分析[J].中华医院感染学杂志,2014,24(5):1 076-1 078.
[14]张勇昌,赖伟忠,陈月新,等.ICU医院感染肺炎链球菌的耐药性分析[J].中华医院感染学杂志,2013,23(21):5 316-5 320.
Distribution and Drug Resistance of Common Pathogens of Hospital Infection in the Recent 2 Years
Meng Guangyi1,Pan Peng2,Wang Dongxiao2,Peng Pingzhi1,Pang Jialian1,Zou Chaoshi1
(1.Yulin First People′s Hospital,Yulin,Guangxi,China 537000; 2.Yulin Maternal and Child Health Care Hospital,Yulin,Guangxi,China 537000)
Objective To investigate the distribution and drug resistance of common pathogens,to provide guidance for reasonable clinical use of antibiotics and control nosocomial infections.M ethods Specimens were collected and indentified from 2013 to 2014 in hospitalized patients with various clinical departments.The bacterial identification was indentified and performed by VITEK-2 Compact of Biomeriex,France,then the drug susceptibility testing was performed,and the data were analyzed by WHONET 5.5 software.Results A total of 9 149 strains of pathogens were isolated from 2013-2014,among which the gram-negative bacteria were 6 647 strains,accounting for 72.65%,of which,and the top 4 pathogens in order were escherichia coli,klebsiella pneumonia,pseudomonas aeruginosa and acinetobacter baumannii;gram-positive bacterium were 2 502 strains,accounting for 27.35%,and the top 4 pathogens in order were staphylococcusaureus,streptococcuspneumoniae,enterococcusfaecalis,staphylococcushaemolyticus.The drug resistance rate of escherichia coli and klebsiella pneumonia to cefazolin,ceftriaxone and trimethoprim/sulfamethoxazole were more than 50%;the drug resistance rate ofhemophilusinfluenzae to ampicillin,levofloxacin and rimethoprim/sulfamethoxazole were 61.45%,60.24% and 74.70%,respectively;the drug resistance rate of enterobacter cloacae to ceftriaxone and aztreonam were 58.90% and 50.92%.The main gram-negative bacilli were especially sensitive to amikacin,imipenem,meropenem,cefotetan,cefoxitin,cefoperazone/sulbactam,and the drug resistance rate were more less 20%;the drug resistance rate of the main non-fermentataive bacterial to acinetobacter baumannii to common antibacterial drugs were high.The drug resistance rate of the main gram-positive bacteria in addition to vancomycin and linzolid were 0,and had different degrees of drug resistance rate to common antibacterial drugs,among which to penicillin was more than 45%,and to erythrocin were more than 65%.The drug resistance rate of enterococcus faecium and enterococcus faecalis to vancomycin were 2.78% and 1.15%,and to linezolid were 2.78% and 11.06%,but the drug resistance rate of enterococcus faecium and enterococcus faecalis to common antibacterial drugs were high.Conclusion Pathogenic bacteria are the main gram-negative bacilli in clinic,and they have drug resistance rate to common antibacterial,thus drug resistance monitoring should be strengthened in order to instruct rational use of antibiotics.
hospital infections;pathogen;antibiotics;drug resistance;rational drug use
R969.3;R978.1;R915
A
1006-4931(2016)09-0048-05
蒙光义(1983-),男,汉族,硕士研究生,主管药师,主要从事临床药学工作,(电话)0775-2673137(电子信箱)gxmu-mgy@163.com。
2015-10-14)
