直肠神经内分泌肿瘤的淋巴结转移情况及预后的影响因素
2016-03-01潘伟
潘 伟
辽宁本溪市本钢总医院肿瘤外科 本溪 117000
直肠神经内分泌肿瘤的淋巴结转移情况及预后的影响因素
潘伟
辽宁本溪市本钢总医院肿瘤外科本溪117000
【摘要】目的分析直肠神经内分泌肿瘤的淋巴结转移情况及预后的影响因素。方法选取我院2000-10—2015-07收治的120例直肠神经内分泌肿瘤患者为研究对象,其中伴淋巴结转移患者38例为观察组,无淋巴结转移者82例为对照组,对比2组平均年龄、性别构成、病灶大小,同时观察淋巴结转移、病理类型、远处转移对于直肠神经内分泌肿瘤的5 a生存率影响。结果观察组病灶大小与对照组相比,差异有统计学意义(χ2=4.35,P<0.05)。有淋巴结转移患者5 a生存率、类癌患者5 a生存率、有远处转移患者5 a生存率分别于无淋巴结转移患者、不典型类癌/神经内分泌癌/小细胞癌患者、无远处转移患者相比,差异有统计学意义(P<0.05)。有淋巴结转移患者3 a生存率、类癌患者3 a生存率、有远处转移患者3 a生存率分别于无淋巴结转移患者、不典型类癌/神经内分泌癌/小细胞癌患者、无远处转移患者相比,差异有统计学意义(P<0.05)。有淋巴结转移患者5 a生存率、类癌患者5 a生存率、有远处转移患者5 a生存率分别于无淋巴结转移患者、不典型类癌/神经内分泌癌/小细胞癌患者、无远处转移患者相比,差异有统计学意义(P<0.05)。有淋巴结转移患者复发率、类癌患者复发率、有远处转移患者复发率分别于无淋巴结转移患者、不典型类癌/神经内分泌癌/小细胞癌患者、无远处转移患者相比,差异有统计学意义(P<0.05)。结论直肠神经内分泌肿瘤的淋巴结转移与患者的年龄、性别组成无关,与患者病灶大小有关,同时淋巴结转移、不典型类癌、小细胞癌、神经内分泌癌、存在远处转移是降低直肠神经内分泌肿瘤患者5 a生存率的独立因素。
【关键词】直肠神经内分泌肿瘤;淋巴结转移;预后;影响因素
神经内分泌肿瘤起源于肽能神经元和神经内分泌细胞,是一组具有异质性的肿瘤,好发于消化系统、内分泌系统、呼吸系统的器官和组织,包括胃肠道、胰腺、肾上腺髓质、甲状腺、甲状旁腺、支气管和肺等[1]。其中,以胃肠胰神经内瘤最常见,占所有神经瘤的55%~70%。以往由于技术水平限制,对神经内分泌肿瘤的诊断正确率较低,因而曾认为神经内分泌肿瘤发病率较低,是一种较为罕见的疾病。随着诊断技术水平的提高,最新流行病学调查显示,神经内分泌肿瘤的发病率为7.21/10 000[2]。直肠神经内分泌肿瘤属于非功能性神经内分泌肿瘤,发病较为隐匿,症状出现较晚,且症状多为非特异性消化道症状,因直肠神经内分泌肿瘤多属类癌,部分患者可出现类癌综合。因以往对于直肠神经内分泌肿瘤发病率认知的错误,国内外对于直肠神经内分泌肿瘤的研究较为少见,对于其的淋巴结转移情况及预后的影响因素更是报道较少。本次研究对我院收治的120例直肠神经内分泌肿瘤患者的淋巴结转移情况及临床特征影响因素进行回顾性分析,报告如下。
1资料与方法
1.1一般资料选取我院2000-10—2015-07收治的120例直肠神经内分泌肿瘤患者为研究对象,均在我院确诊,并签署关于本次试验的知情权同意书,本次试验符合医学伦理学会审核。其中伴淋巴结转移患者38例为观察组,无淋巴结转移者82例为对照组。观察组男22例,女16例,年龄37~73岁,平均(47.9±2.5)岁,肿瘤直径0.2~2.5 cm,平均(1.67±0.69)cm。对照组男47例,女35例,年龄36~72岁,平均(46.4±2.3)岁,肿瘤直径0.1~1.2 cm,平均(0.57±0.23)cm。2组性别、年龄等差异无统计学意义(P>0.05),具有可比性。
1.2纳入排除标准纳入标准:年龄35~75岁;符合美国消化道肿瘤协会2012年关于直肠神经内分泌肿瘤的相关诊断标准;预期寿命可完成临床计划者;临床资料齐全;均已告知本研究目的、方法及意义,自愿参加并签署同意书。排除标准:合并胃癌、肝癌及其他恶性肿瘤疾病;合并严重呼吸循环系统疾病[3]。
1.3方法所有患者均经大肠镜检查,并取病理活检,通过对神经内分泌标志物突触素和嗜铬素A的免疫染色确诊为直肠神经内分泌肿瘤,并经PET/CT检查,确定患者淋巴结转移、远处转移及病灶大小情况。同时,经病理活检确认直肠神经内分泌肿瘤的病理类型。对所有患者进行定期电话或者门诊及影像学、内镜随访,约每半年或一年一次,以了解术后肿瘤复发和肿瘤进展情况。对比2组平均年龄、性别组成、病灶大小,同时依据PET/CT检查淋巴结转移情况、病理类型(类癌、不典型类癌、神经内分泌癌、小细胞癌)、远处转移对于直肠神经内分泌肿瘤的5 a生存率影响。
2结果
2.1淋巴结转移、病理类型、远处转移对患者5 a生存率的影响有淋巴结转移患者3 a生存率、类癌患者3 a生存率、有远处转移患者3 a生存率分别于无淋巴结转移患者、不典型类癌/神经内分泌癌/小细胞癌患者、无远处转移患者相比,差异有统计学意义(χ2=5.21,P<0.05;χ2=4.32,P<0.05;χ2=4.56,P<0.05)。有淋巴结转移患者5 a生存率、类癌患者5 a生存率、有远处转移患者5 a生存率分别于无淋巴结转移患者、不典型类癌/神经内分泌癌/小细胞癌患者、无远处转移患者相比,差异有统计学意义(χ2=5.45,P<0.05;χ2=4.56,P<0.05;χ2=4.58,P<0.05)。有淋巴结转移患者复发率、类癌患者复发率、有远处转移患者复发率分别于无淋巴结转移患者、不典型类癌/神经内分泌癌/小细胞癌患者、无远处转移患者相比,差异有统计学意义(χ2=4.32,P<0.05;χ2=4.58,P<0.05;χ2=4.11,P<0.05)。见表1。
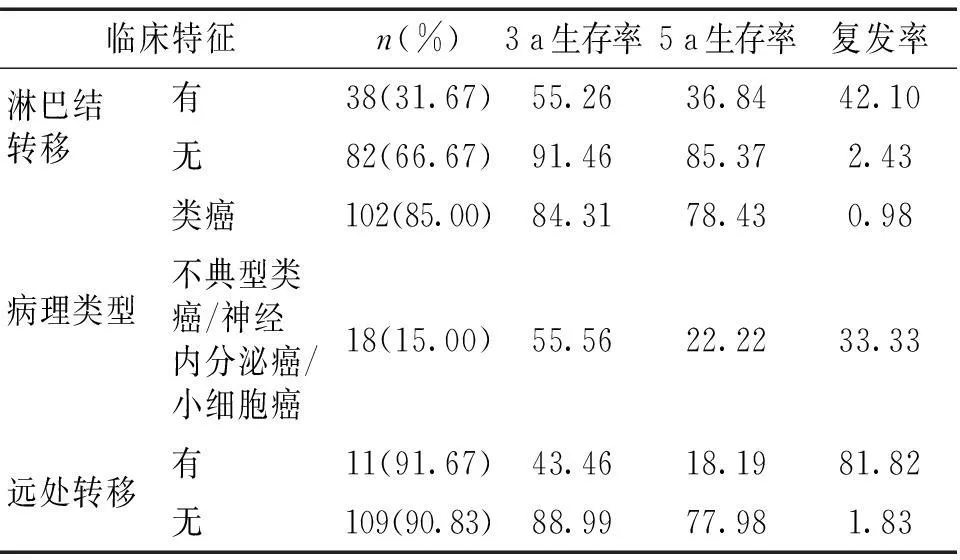
表1 淋巴结转移、病理类型、远处转移对患者5 a
3讨论
直肠神经内分泌肿瘤是一种存在恶性潜能、生长缓慢的肿瘤,临床上常无特殊的腹部症状或者无症状,多在大肠镜检时发现,直肠神经内分泌肿瘤的发病率最高。直肠神经内分泌肿瘤的不典型增生及核分裂相均不明显,一般很难从细胞形态判断其恶性程度,其肿瘤细胞可从细胞外摄取胺和胺前体,并在细胞内脱羧形成多肽激素或胺类激素[4]。以往由于技术水平限制,对神经内分泌肿瘤的诊断正确率较低,因而曾认为神经内分泌肿瘤发病率较低,是一种较为罕见的疾病。随着诊断技术水平的提高,最新流行病学调查显示[4],神经内分泌肿瘤的发病率约为8/10万人。直肠神经内分泌肿瘤属于非功能性神经内分泌肿瘤,发病较为隐匿,且其症状多为非特异性消化道症状,因直肠神经内分泌肿瘤多属类癌,部分患者可出现类癌综合征。因以往对于直肠神经内分泌肿瘤发病率认知的错误,国内外对于直肠神经内分泌肿瘤的研究较为少见,对于其淋巴结转移情况及预后的影响因素更是报道较少。
目前,临床上对于直肠神经内分泌肿瘤的治疗根据肿瘤的大小,浸润范围以及有无淋巴结的转移和远处转移而不同,其中,局限性的未发生淋巴结转移或远处转移的肿瘤则主要以手术切除为主。有研究指出,直径<2 cm的分化良好的直肠NENs在无肌层浸润或淋巴结转移时可进行内镜下切除,且患者预后情况一般较好,但对于肿瘤体积较大,或浸润过深,或有淋巴结转移者,则应选择其他术式,如Miles等。研究发现,直肠神经内分泌肿瘤伴淋巴结转移患者与无淋巴结转移患者,平均年龄及性别比例无显著性差异,而肿瘤大小差异较大,提示肿瘤大小是淋巴结转移的相关因素。目前有关NENs预后的研究显示,患者年龄,肿瘤细胞浸润深度是最常考虑的因素,并有学者提出,除性别外,其他各个指标对病人的预后均有影响,分级分期低者,无淋巴结转移者,年龄较小者,切缘未见肿瘤细胞者生存情况更好,而有无淋巴结转移则是近年来关注度较高的、直接影响直肠NENs病人预后的独立危险因素。国内外相继有研究指出,淋巴结转移与否、病理类型差异、远处转移与否均造成直肠神经内分泌肿瘤患者3 a生存率及5 a生存率的显著差异,同时复发率也存在很大不同,本次试验显示,有淋巴结转移患者3 a及5 a生存率、类癌患者3 a及5 a生存率、有远处转移患者3 a及5 a生存率分别于无淋巴结转移患者、不典型类癌/神经内分泌癌/小细胞癌患者、无远处转移患者相比,差异有统计学意义,与以往的数据相合,提示淋巴结转移、病理类型及远处转移是直肠神经内分泌肿瘤预后相关因素[5]。因而在直肠神经内分泌肿瘤的诊断及治疗时,需特别注意直肠神经内分泌肿瘤的淋巴结转移、病理类型、远处转移情况,以对淋巴结转移与否、病理类型差异、远处转移作出相应个体化治疗措施以提高直肠神经内分泌肿瘤的治疗效果,提高患者5 a生存率降低肿瘤复发率[6]。
本次实验因病例采集范围及时间有限,病例数较少,可能尚缺乏一定代表性,今后需要加大样本量进行数据分析,这样更加有统计学意义。因而应加大直肠神经内分泌肿瘤的研究及应用,通过更为广泛深入的研究以确切了解此种疾病的预后相关因素,以更加完善对此病的治疗方法,进一步提升对直肠神经内分泌肿瘤的治疗效果,这对患者今后生活质量提高有重要帮助[7]。
综上所述,直肠神经内分泌肿瘤的淋巴结转移与患者的年龄、性别组成无关,与患者病灶大小有关,同时淋巴结转移、不典型类癌、小细胞癌、神经内分泌癌、存在远处转移是降低直肠神经内分泌肿瘤患者5 a生存率的危险因素。
4参考文献
[1]吴凡,李鹏,赵宏,等.手术治疗直肠神经内分泌肿瘤的预后因素分析[J].中华医学杂志,2014,94(16):1 237-1 240.
[2]王化冰,王连鹏.直肠神经内分泌肿瘤的临床病理特点分析[J].中华医学杂志,2010,90(24):1 686-1 689.
[3]孟曼,令狐恩强,赵坡,等.影响直肠神经内分泌肿瘤预后的相关因素分析[J].中华消化内镜杂志,2013,30(7):361-364.
[4]王铭河,徐烨,盛伟琪,等.直肠神经内分泌肿瘤的临床病理研究[J].中华消化杂志,2012,32(12):826-829.
[5]林立英,张再重,王烈,等.直肠神经内分泌肿瘤外科治疗[J].腹部外科,2014,27(3):186-189.
[6]周鑫,谢海艇,谢凌铎,等.腹腔镜下根治性手术切除直肠神经内分泌肿瘤(附7例报告)[J].中国微创外科杂志,2013,13(9):831-834.
[7]杜丰,依荷芭丽·迟,孙永琨,等.直肠神经内分泌肿瘤的临床病理特征及治疗模式分析[J].中国肿瘤临床与康复,2013,20(6):123-124.
(收稿2015-01-15)
【中图分类号】R730.264
【文献标识码】A
【文章编号】1673-5110(2016)03-0046-02
