气管憩室的外科治疗
2016-02-10何忠良陈国兴宣浩军刘志军伍勇勇何雪明
何忠良 陈国兴 宣浩军 刘志军 伍勇勇 何雪明
气管憩室的外科治疗
何忠良 陈国兴 宣浩军 刘志军 伍勇勇 何雪明
憩室;气管;外科治疗
笔者应用手术治疗气管憩室1例,报道如下。
1 病例资料
患者,女,55岁,因“反复咳嗽咳痰半年余”入院,咳嗽在半夜尤其明显,伴有白色黏液样痰,无咳浓痰、咳血、发热、胸痛等症状,无气管炎、气管扩张、肺结核等病史。查体颈部及锁骨上未及肿块,心肺阴性。血常规和生化等检查均正常,痰培养阴性。经高分辨胸部CT检查发现胸廓入口处主支气管右侧1.9cm×1.1cm的内含气体的卵圆形囊泡影,未见液平,边界清,与气管无交通,考虑气管憩室,后经气管三维重建和胸部磁共振明确诊断为气管憩室(图1)。纤支镜未发现主气管处有异常的交通开口和其它病变。胃镜和食管钡餐造影未见明显异常。颈部B超未见明显异常。
应用消炎止咳等药物内科治疗1个月无明显效果,转入心胸外科进行憩室切除手术。具体步骤:下颈部领状切口约7cm,逐层切开与分离组织至气管入胸廓处右后侧。可见一大小约1.5cm囊性肿瘤,与周围组织关系紧密,充分游离后见一纤维管道与气管相连(图2)。切断靠近气管处的纤维管道后切除憩室,蒂部予以结扎加缝扎,并用部分胸腺组织覆盖。术后病理发现其腔壁主要由气管上皮构成,而不包含平滑肌和软骨,病理诊断为气管憩室。
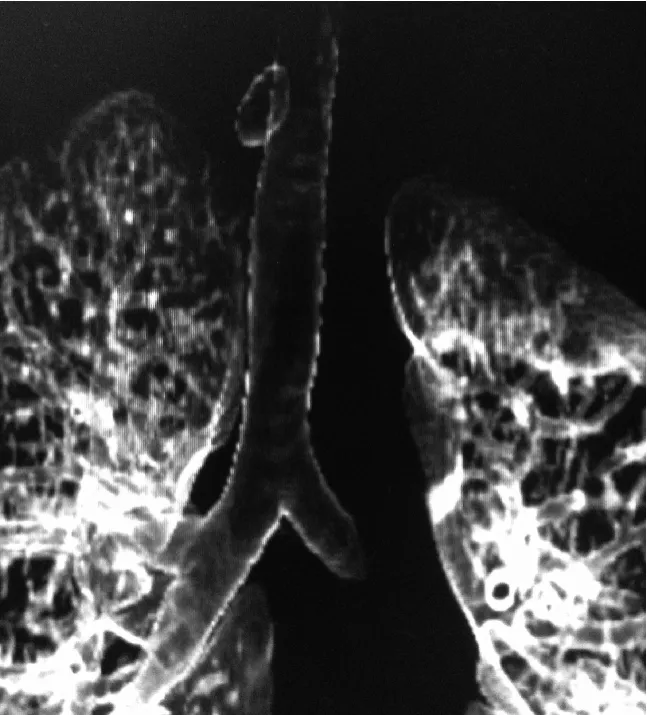
图1 胸部CT三维重建发现胸廓入口处主支气管右侧1.9cm×1.1cm内含气体的卵圆形囊泡影,未见液平,边界清,与气管无交通,明确诊断为气管憩室

图2 颈部切口于胸廓入口处主支气管右侧可见一大小约1.5cm囊性肿瘤,与周围组织关系紧密,充分游离后见一纤维管道与气管相连,予蒂部完整切除
患者术后恢复良好,咳嗽咳痰逐渐减少,尤其是夜间咳嗽咳痰完全消失。随访至今,症状未再复发。复查高分辨胸部CT和气管三维重建显示胸廓入口处主支气管右侧的原含气的卵圆形囊泡影消失,肺部未见异常。
2 讨论
气管憩室是指位于气管旁或与其交通的含气囊状影,是一种少见类型的气管源性含气囊肿。早先因为对该病认识不足以及检查手段的限制,临床上报道不多。最早由Rikitansky于1838年尸检偶然发现而报道,检出率在尸检或纤支镜中成人约为1%,儿童0.3%左右,在自然人群中的发病率还不清楚[1]。气管憩室可分为先天性和获得性两类,前者多数较小,组织学上具有气管类似的解剖结构,包括气管壁、平滑肌及柱状上皮;后者多数较大,且憩室开口也较大,常出现在胸廓入口气管的右后侧,可能是该部位解剖缺陷所致,其腔壁主要由气管上皮构成,而不包含平滑肌和软骨[1]。本例病变位于胸廓入口处主支气管右侧,呈1.9cm×1.1cm的内含气体的卵圆形囊泡影,术后病理显示其腔壁主要由气管上皮构成,而未发现平滑肌和软骨,因此系获得性气管憩室。
该病患者多数无明显症状,大部分在体检或诊治其他疾病时无意中发现。部分患者由于憩室内痰液潴留,可出现类似气管支气管慢性炎症的呼吸道非特异性症状,或憩室压迫局部周围组织产生症状,如:咳嗽、咳痰、咯血、呼吸困难、吞咽困难、喘鸣以及颈部异物感,压迫迷走神经可导致迷走神经刺激,压迫喉返神经可导致发音障碍或声音嘶哑[1-2]。部分患者气管插管后可出现通气困难,亦有气管插管后导致憩室破裂,进而出现纵隔气肿的报道[1-4]。本例主要表现咳嗽咳痰等呼吸道非特异性症状,严重干扰睡眠,影响正常的生活和工作。
胸部CT对于气管憩室的检出率约在1%~3%左右,但也有在重度吸烟中高达45.5%的报道[5]。其CT表现为卵圆形或圆形的含气囊肿,囊内有不规则线状、索条状分隔,外缘多呈不规则分叶状,壁厚薄不一。多位于胸廓入口,T1~T2椎体之间,气管右后外方7~8点钟水平。在呼吸动态CT中,可见气管憩室在呼气相增大,吸气相缩小,这提示憩室与气管有明确的沟通。近年来随着高分辨CT(HRCT)及多层螺旋CT(MDCT)的广泛应用,进一步提高气管憩室的检出率。一是可以发现更多直径<1cm甚至几毫米的憩室,二是有助于提高交通细管的检出,因为可见到软组织密度的交通管道和在气管内壁上的开口,而发现憩室和气管间的含气交通细管则可完全确定诊断,发现率约8.0%~56.2%[6]。纤维支气管镜有助于进一步确诊,但多数患者气管憩室的开口比较隐蔽或交通细管已纤维化,常规气管镜下难以发现,故单纯依靠气管镜的诊断阳性率偏低仅为0.57%。本例术前检查未能发现交通细管及其气管上的开口,原因是已经变为实性的纤维管道,而且在术中得到证实。B超对于高位颈部憩室有一定诊断提示价值。气管憩室应该与包括咽憩室、喉憩室、食管憩室、肺疝、肺大泡等疾病相鉴别,食管造影、纤维支气管镜及MDCT等检查有助于其鉴别诊断。
对于多数无症状患者,无需特别治疗;对于有症状的患者可给予抗炎、体位引流等保守治疗;个别压迫症状严重者或合并反复支气管炎症发作者可考虑手术治疗;对于老年患者多采用保守治疗,对于症状严重的儿童患者可以考虑积极治疗。憩室修补术包括电凝、激光和手术切除等方式,手术可采用经颈、胸或内镜下治疗,手术疗效满意,术前呼吸道和压迫症状可明显减轻或完全消退[1-2,7]。本例经颈部行憩室切除术,术后恢复极佳,呼吸道症状完全消失。
[1]Ceulemans LJ,Lerut P,Moor SD,et al.Recurrent laryngeal nerve paralysis by compression from a tracheal diverticulum [J].Ann Thorac Surg,2014,97(3):1068-1071.
[2]Chaudhry I,Mutairi H,Hassan E,et al.Tracheal diverticulum:a rare cause of hoarseness of the voice[J].Ann Thorac Surg,2014,97(2):e29-31.
[3]Han S,Dikmen E,Aydin S,et al.Tracheal diverticulum:a rare cause of dysphagia[J].Eur J Cardiothorac Surg,2008,34(4):916-917.
[4]Kokkonouzis I,Haramis D,Kornezos I,et al.Tracheal diverticulum in an asymptomatic male:a case report[J].Cases J,2008,1(1):181-183.
[5]Sverzellati N,Ingegnoli A,Calabro E,et al.Bronchial diverticula in smokers on thin-section CT[J].Eur Radiol,2010,20(1):88-94.
[6]Polverosi R,Carloni A,Poletti V.Tracheal and main bronchial diverticula:the role of CT[J].Radiol Med,2008,113 (2):181-189.
[7]Collin JD,Batchelor T,Hughes CW.Transcervical Repair of Tracheal Diverticulum[J].Ann Thorac Surg,2014,98(4):1490-1492.
(收稿:2015-12-20 修回:2016-02-19)
浙江省立同德医院心胸外科(杭州 310012)
何雪明,Tel:13588833203;E-mail:96seveny@163.com
