颈椎后路椎管扩大成形术术后失明1 例报道
2016-01-21李赛,张兴隆,周胥渊等
颈椎后路椎管扩大成形术术后失明1 例报道
李赛1,张兴隆2,周胥渊1,李霞1,魏晶晶2,梁乙艳2
(1.河南三门峡市第三人民医院,河南 三门峡472000;2.河南三门峡市黄河医院,河南 三门峡472000)
在许多不同由脊柱外科手术引起的并发症中,术后失明(postoperative visual loss,POVL)是一罕见却给患者带来灾难性后果的并发症。据估计,每100个脊柱外科手术中就有1 例发生术后视力障碍并发症[1],最近的研究表明,脊柱手术已取代心脏置换手术成为POVL发生的首要原因[2-4]。目前,三个公认的导致POVL发生的病因分别是缺血性视神经病变(ischemic optic neuropathy,ION),视网膜中央动脉血栓形成和皮质性盲[5]。多数学者认为缺血性视神经病变是由全身麻醉而引起的[1]。尽管早在1954年Hollenhorst等[6]首次报道了脊柱术后发生失明的病例,但确切的病因目前仍不清楚[7-8]。手术前的危险因素包括高血压、糖尿病、红细胞增多症、吸烟、肾功能衰竭、闭角型青光眼、病态肥胖症、动脉粥样硬化性血管疾病和血管壁胶原疾病[9]。术中发生ION的危险因素包括估计失血量超过1 000 mL,手术时间大于6 h,俯卧体位,低血压和贫血[10-11]。
1病例介绍
患者张某,男,54 岁,2014年11月因“颈部疼痛2年,加重伴双上肢麻木疼痛2个月”来我院就诊。现病史:患者于2年前在无明显诱因情况下出现颈部疼痛,休息后症状可缓解,随病史延长颈部疼痛不适症状出现频率明显增多,且出现行走踩棉感,不稳,双上肢麻木、疼痛伴精细运动差(难于拿花生及系纽扣),无低热、盗汗,无夜间痛。查体:脊柱无明显后凸及侧弯畸形,颈椎生理曲度变直,C4~6棘突旁轻度压痛。颈椎正常。平乳头平面以下皮肤感觉迟钝,并伴有束带感。左上肢上臂外侧、前臂背侧、拇指及食指皮肤感觉减退。Spurling征及臂丛神经牵拉实验阳性。肌力:三角肌左/右=4/4级、肱二头肌左/右=2/3级、指屈肌=2/3级。肱二头肌、肱三头肌、桡骨骨膜反射亢进;双下肢皮肤感觉及肌力正常;四肢肌肉无萎缩,肌张力略高;膝反射、跟腱反射亢进;髌阵挛阴性,踝阵挛阳性;直腿抬高试验、“4”字实验阴性,霍夫曼征、巴氏征阴性。颈椎MRI:C3~4、C4~5、C5~6椎间盘突出并同水平面椎管狭窄。于2014年11月10日在全麻下行颈椎后路第3~6节段单开门减压、椎管成形、内固定术。麻醉方式:静脉复合麻醉,俯卧位。手术时间7h。术中出血1 000 mL,自体血回输400 mL,浓缩红细胞2 U,无输血反应。术终全麻清醒3 h候后发现左眼无光感,眼球运动明显障碍。急诊请眼科会诊,查:右眼正常,左眼DO指数20 cm明确,OS光感,光定位不准,左眼球结膜轻度充血,角膜透明,左眼瞳孔4 mm,右眼3 mm,左眼瞳孔直接对光反射迟钝,间接对光反射较好,小瞳孔下见左眼视盘边界清,色淡红,后极部视网膜呈白色水肿,黄斑中心凹呈樱桃红(见图1),双眼指测眼压Tn,左眼球各方向运动明显障碍。行眼底血管造影检查:左眼视网膜中央动脉阻塞。给予甲泼尼龙针1 000 mg冲击治疗3 d,5 mg肝素静滴改善眼部供血,同侧颞浅动脉旁注射复方樟柳碱。此后给予肌注鼠神经生长因子,患者治疗5个月后,左眼视力仍无任何改善。
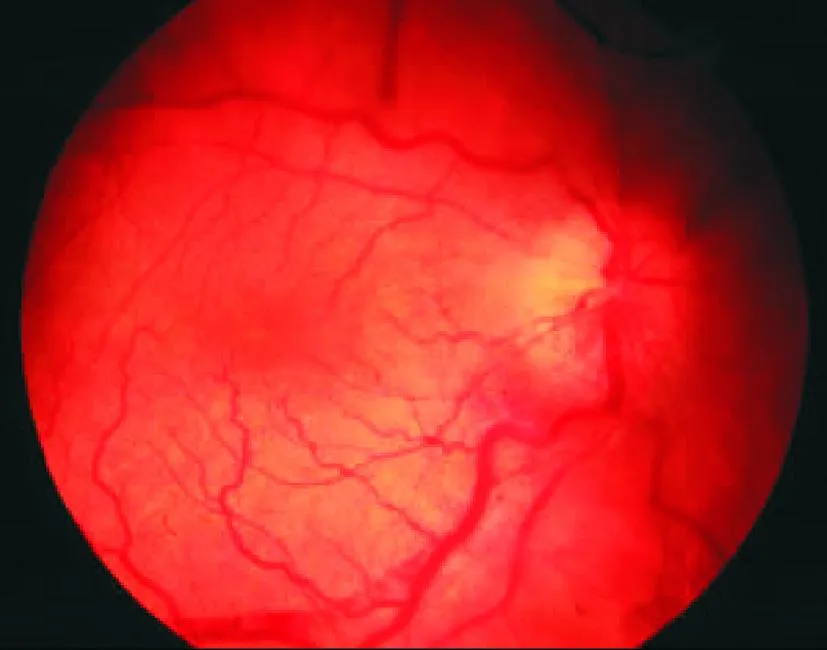
图1 颈椎术后左眼眼底镜检查图
2讨论
根据缺血部位的差异,可将ION分为前部缺血性视神经病变(anterior ischemic optic neuropathy,AION)和后部缺血性视神经病变(posterior ischemic optic neuropathy,PION)[15]。视盘水肿和视乳头周围火焰状出血灶伴相对性传入性瞳孔障碍或对光反射消失是早期眼底检查诊断AION的标准[15]。在PION的早期眼底检查中相对性传入性瞳孔障碍或对光反射消失持续性存在,而视盘苍白是AION和PION的晚期表现[15]。若只表现为视神经苍白而眼底检查无其他表现,这类的ION被定为不典型性ION[15]。在最近的一份研究报告中,Lee等[11]发现在麻醉过程中不存在直接导致ION的确定因素,因为麻醉技术无导致术中眼睛外部压力升高的因素,并且继发于术中眼外部压力升高所导致的POVL通常都有不同的表现[17]。在已报道的病例中,视网膜动脉血栓是最常见的表现,并伴有视网膜苍白和眼底典型的“樱桃红斑”[1]。美国麻醉医师学会内部数据报道,81%的POVL被诊断为ION,其余为视网膜动脉血栓形成,在俯卧位脊柱手术后发生POVL的病例占所有报告病例的67%[14]。
另一个风险因素是术中低血压和贫血。在本案中,患者术中全程血压严格控制在100和120 mm Hg之间。此例患者术中出血1 000 mL,输注了一个单位的浓缩红细胞。在整个手术过程中,没有终末器官灌注不足的表现,如代谢性酸中毒,尿量减少或心电图改变。这说明中等程度的失血并不能导致ION的发生。尽管Lee等[11]根据POVL注册数据得出失血量超过1 000 mL就有可能导致ION。
眼压升高也是导致POVL的一个公认的危险因素。其可以由许多因素所引起,如眼球直接压力和中心静脉压(central venous pressure,CVP)的增高。前者常由术中头部长时间转向一侧并保持偏低的位置阻碍静脉回流所致,后者常由术中体位异常导致手术台直接压迫腹部导致回心静脉回流受阻,导致CVP的增高所致[14]。而我们的患者的头部在麻醉成功后由梅菲尔德头架固定,确保眼球不受外界压力,并将躯体正确地摆放在安德鲁斯架上维持中立位。我们特别小心的对所有压力区铺垫软枕,术后患者面部或身体没有任何淤血迹象。CVP维持在4~10 mm Hg之间。POVL注册数据表揭示了手术时间与发生POVL之间的重要关系(94%情况下花了6 h或更长时间)[11]。本患者的手术时间为7 h,这可能是导致他发生POVL的重要因素。
循环超负荷也可能导致POVL[17]。在Baig等的回顾性分析中,平均晶体液输入量超过9 700 mL的患者其ION的发病率明显高于4 600 mL输入量的患者[12]。而在此之前,学者们只是强调低血压及贫血这两个因素而忽略了循环超负荷的负面作用。上述因素是相互关联的,很难独立的区分他们各自的作用[14]。此患者的液体输注总量为5 000 mL(包括3%生理盐水1 000 mL),这可能是一个额外的风险因素。然而,患者CVP稳定的维持在4~10 mm Hg之间,红细胞比积(packed cell volume,PCV)略有下降(术前:41.5%,术中28.7%,术后当天36.5%,术后2 d 29.5%)。我们的这个患者可能由于手术时间较长并保持俯卧位置(7 h),失血(1 000 mL)和循环超负荷(5 000 mL)导致组织灌注压力减少(平均动脉压差力和眼内压力)损伤视神经从而导致POVL的发生[13]。
脊柱外科医生需特别注意混合因素存在而增加POVL发生风险,若为长时间的手术,伴随中等或大量的出血,术前谈话需告知患者有可能发生这一低概率但非常棘手的并发症。高危患者在摆放体位时,应头部平行或高于心脏水平,躯体保持在一个中立位置(反向10°的Trendelenberg位置)[18]。术中维持生命体征的稳定并避免发生循环超负荷。如果术前预计到手术时间长并且出血量大,应用梅菲尔德头架可以有效的减少眼球的外部压力。此外,多科室之间的术前讨论、术后眼科检查是十分重要的。以尽量避免医疗纠纷的发生。也希望和麻醉医师一起研究,以便更好地防止这一罕见但是灾难性的并发症。
参考文献:
[1]Myers MA,Hamilton SR,Bogosian AJ,etal.Visual loss as a complication of spine surgery.A review of 37 cases[J].Spine,1997,22(12):1325-1329.
[2]Breuer A,Furlan AJ,Hanson MR,etal.Central nervous system complications of coronary artery bypass graft surgery:prospective analysis of 421 patients[J].Stroke,1983,14(5):682-687.
[3]Roth S,Thisted RA,Erickson JP,etal.Eye injuries after nonocular surgery.A study of 60,965 anesthetics from 1988 to 1992[J].Anesthesiology,1996,85(5):1020-1027.
[4]Stevens W,Glazer PA,Kelley SD,etal.Ophthalmic complications after spinal surgery[J].Spine,1997,22(12):1319-1324.
[5]Williams EL.Postoperative blindness[J].Anesthesiol Clin N Am,2002,20(3):367-384.
[6]Hollenhorse RW,Svien HJ,Benoit CF.Unilateral blindness occurring during anesthesia for neurosurgical operations[J].AMA Arch Ophthalmol,1954,52(6):819-830 .
[7]Katz DM,Trobe JD,Cornblath WT,etal.Ischemic optic neuropathy after lumbar spine surgery[J].Arch Ophthalmol,1994,112(7):925-931.
[8]Lee AG.Ischemic optic neuropathy following lumbar spine surgery[J].J Neurosurg,1995,83(2):348-349.
[9]Roth S,Barach P.Postoperative visual loss:still no answers yet[J].Anesthesiology,2001,95(3):575-577.
[10]Brown RH,Schauble JF,Miller NR.Anemia and hypotension as contributors to perioperative loss of vision[J].Anesthesiology,1994,80(1):222-226.
[11]Lee LA,Roth S,Posner KL,etal.The American society of anesthesiologists postoperative visual loss registry:analysis of 93 spine surgery cases with postoperative visual loss[J].Anesthesiology,2006,105(4):652-659.
[12]Baig MN,Lubow M,Immesoete P,etal.Vision loss after spine surgery:review of literature and recommendations[J].Neurosurg Focus,2007,23(5):1-9.
[13]Heitz JW,Audu PB.Asymmetric postoperative visual loss after spine surgery in the lateral decubitus position[J].Br J Anesth,2008,101(3):380-382.
[14]Kamming D,Clarke S.Postoperative visual loss following prone spinal surgery[J].Br J Anesth,2005,95(2):257-260.
[15]Nakra D,Bala I,Pratap M,etal.Unilateral postoperative visual loss due to central retinal artery occlusion following cervical spine surgery in the prone position[J].Pediatr Anesth,2007,17(8):805-808.
[16]Warner MA.Postoperative visual loss:experts,data and practice[J].Anesthesiology,2006,105(4):641-642.
[17]Rizzo JF Ⅲ,Lessell S.Posterior ischemic optic neuropathy during general surgery[J].Am J Ophthalmol,1987,103(6):808-811.
[18]Ozcan MS,Praetel C,Bhatti MT,etal.The effect of body inclination during prone positioning on intraocular pressure in awake volunteers:a comparison of two operating tables[J].Anesth Analg,2004,99(4):1152-1158.
短篇
收稿日期:2015-06-01
