全身麻醉复合硬膜外麻醉对老年胆囊切除术患者术后认知功能的影响
2016-01-20阮绪广江伟航程平瑞全小会广州市番禺区中心医院广州511400
阮绪广,江伟航,程平瑞,全小会(广州市番禺区中心医院,广州511400)
全身麻醉复合硬膜外麻醉对老年胆囊切除术患者术后认知功能的影响
阮绪广,江伟航,程平瑞,全小会
(广州市番禺区中心医院,广州511400)
摘要:目的观察全身麻醉复合硬膜外麻醉对老年胆囊切除术患者术后认知功能的影响,并探讨其机制。方法
将50例老年胆囊切除术患者随机分成观察组和对照组各25例,观察组采用全身麻醉复合硬膜外麻醉,对照组采用硬膜外麻醉;分别于颈内静脉逆行穿刺完成后即刻( T0)、手术开始切皮即刻( T1)、术中1 h ( T2)、术毕( T3)取血行血气分析,计算颈内静脉血氧饱和度( SjvO2)、颈内动-静脉血氧含量差( CaO2-CjVO2)及脑氧摄取率( CERO2),同时检测血清S100β;于术前及术后1、3、5 d行简易智能状态量表( MMSE)评分,观察术后认知功能障碍( POCD)的发生情况。结果与对照组比较,观察组T1、T2、T3时的SjvO2升高而CaO2-CjVO2、CERO2降低,T1、T3时的血清S100β水平降低,P均<0.05;观察组术后1、3、5 d的POCD发生率分别为12%、4%、0,对照组分别为24%、16%、8%,两组比较,P均<0.05。结论全身麻醉复合硬膜外麻醉可提供更充足的氧气保护大脑,降低血清S100β水平,从而减少POCD的发生。
关键词:认知功能障碍; S100β;脑氧代谢;硬膜外麻醉;全身麻醉
术后认知功能障碍( POCD)是术后发生的一种与认知功能改变有关的并发症,不同麻醉方式对POCD的影响报道不一[1]。本研究观察全身麻醉复合硬膜外麻醉对老年胆囊切除术患者POCD的影响,并探讨其机制。
1 资料与方法
1.1临床资料收集2014年2~8月新疆疏附县人民医院收治的择期行胆囊切除术的维族老年患者50例,男26例、女24例,年龄60~70岁,ASAⅡ~Ⅲ级;无神经系统疾病史,无长期酗酒和服药史,无严重的听力和视力障碍,可正常交流,小学及以下文化程度;不用术前药,术前简易智能状态量表( MMSE)评分>23分;获医院伦理委员会批准,并与患者及家属签署知情同意书。将患者随机分为观察组和对照组各25例,两组一般资料具有可比性( P均>0.05)。
1.2麻醉方法两组入室后监测心电图、血压及SpO2。局麻下右颈内静脉逆行穿刺置管6~7 cm接补液,T8~9硬膜外穿刺置入硬膜外导管,左桡动脉穿刺置管监测有创血压。观察组硬膜外给予0.45%罗哌卡因5 mL,5 min后全身麻醉诱导(丙泊酚1.0 mg/kg,芬太尼2 μg/kg,阿曲库铵0.8 mg/kg) ;气管插管后机械通气,调节参数维持PETCO235~45 mmHg。麻醉维持:硬膜外持续给予0.45%罗哌卡因5 mL/h,微量泵靶控输注瑞芬太尼1 ng/mL、丙泊酚1~2 μg/mL,吸入七氟醚1%,术中维持BIS 45~55。每隔45 min静注阿曲库铵0.3 mg/kg,手术结束前半小时停吸七氟醚。对照组硬膜外给予0.45%罗哌卡因5 mL,5 min后根据麻醉平面分次给0.45%罗哌卡因8~10 mL,麻醉平面不超过T3;面罩吸氧,静脉缓注咪唑安定0.04 mg/kg,5 min后予芬太尼1 μg/kg。两组对症处理慢心率、低血压,术后均行硬膜外镇痛。术毕送麻醉恢复室监护,生命体征平稳30 min送回病房。
1.3观察方法分别于颈内静脉逆行穿刺完成后即刻( T0)、手术开始切皮即刻( T1)、术中1 h( T2)、术毕( T3)取桡动脉血1 mL、颈内静脉血3 mL,行血气分析并根据Fick公式计算颈内静脉血氧饱和度( SjvO2)、脑氧摄取率( CERO2)及颈内动-静脉血氧含量差( CaO2-CjVO2)等脑氧代谢相关指标,ELISA法检测血清S100β。于术前及术后1、3、5 d行MMSE评分,MMSE下降≥2分为发生POCD。
1.4统计学方法采用SPSS13.0统计软件。计量资料以珋x±s表示,比较用重复测量数据的方差分析;计数资料比较用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1两组POCD发生率比较观察组术后1、3、5 d
的POCD发生率分别为12%( 3/25)、4%( 1/25)、0,对照组分别为24% ( 6/25)、16% ( 4/25)、8% ( 2/25),两组比较,P均<0.05。
2.2两组各时间点脑氧代谢相关指标及血清S100β水平比较见表1。
表1 两组各时间点脑氧代谢相关指标及血清S100β水平比较(±s)
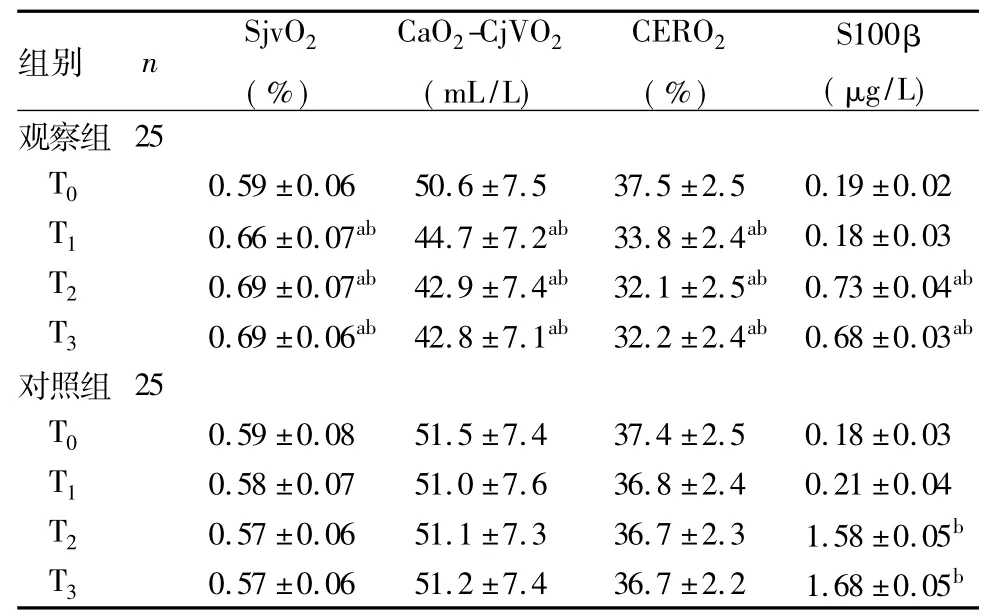
表1 两组各时间点脑氧代谢相关指标及血清S100β水平比较(±s)
注:与对照组同时间点比较,aP<0.05;与同组T0时刻比较,bP <0.05。
组别 n SjvO2( %) CaO2-CjVO2( mL/L) CERO2( %) S100β (μg/L)观察组25 T0 0.59±0.06 50.6±7.5 37.5±2.5 0.19±0.02 T1 0.66±0.07ab44.7±7.2ab 33.8±2.4ab0.18±0.03 T2 0.69±0.07ab42.9±7.4ab 32.1±2.5ab0.73±0.04abT3 0.69±0.06ab42.8±7.1ab 32.2±2.4ab0.68±0.03ab对照组25 T0 0.59±0.08 51.5±7.4 37.4±2.5 0.18±0.03 T1 0.58±0.07 51.0±7.6 36.8±2.4 0.21±0.04 T2 0.57±0.06 51.1±7.3 36.7±2.3 1.58±0.05bT3 0.57±0.06 51.2±7.4 36.7±2.2 1.68±0.05b
3 讨论
目前,POCD的病因不明,高龄、低血压、低氧血症等可能是其诱发因素[2,3]。手术因素对认知功能的改变常常是可逆的,但一部分患者可发展为阿尔茨海默病或痴呆,进而丧失独立生活的能力[4]。研究发现,60岁以上的老年患者POCD的发病率明显高于中青年患者。有报道术后1周POCD的发病率约为25.8%,术后3个月为9.9%[5]。本研究两组POCD的发病率较低,可能与手术种类、样本量少有关。
当外伤、休克、感染或其他病理情况导致氧供需失衡时,脑缺氧发生的更早、更快[6]。生理状态下脑组织血液可直接从乙状窦回流至颈内静脉球部,临床上常以此处的静脉血代替脑静脉血。因此,SjvO2可反映全脑的氧供需平衡状态[7]。脑氧耗增加或氧供减少都可导致SjvO2降低,其正常范围为50%~75%,<54%提示脑缺氧已经发生,<40%提示全脑缺血[8]。有研究认为,星状神经节阻滞通过改善脑氧代谢可减少老年患者POCD的发病率[9]。本研究中,观察组T1、T2、T3时点SjvO2明显高于对照组,CaO2-CjVO2、CERO2低于对照组,说明全身麻醉复合硬膜外麻醉可提高脑供氧量、降低脑氧消耗量,原因可能是复合麻醉后麻醉机控制呼吸可以提供患者更充足的氧气,同时全身麻醉可以降低患者脑氧代谢率。
S100β蛋白能调节多种细胞功能,因其分子量较大,正常不能透过血脑屏障。当中枢神经系统细胞受损时或血-脑屏障破坏,通透性升高时才会大量进入血循环,使血清中的含量增加。因此,S100β蛋白水平升高提示脑损伤和(或)血-脑屏障完整性降低[10],对认知功能损害及预后判断有重要影响[11]。有研究发现,乌司他丁可有效降低术后血清S100β蛋白水平,降低POCD的发病率[12]。有研究认为,全身麻醉较腰硬联合麻醉更易导致POCD[13,14]。本研究结果显示,观察组T1、T3时的血清S100β水平低于对照组,且观察组术后1、3、5 d POCD的发病率明显低于对照组。提示全身麻醉复合硬膜外麻醉可以提供更充分的氧气、降低大脑氧消耗量,从而更好地保护大脑,减少POCD的发生。
参考文献:
[1]Evered L,Scott DA,Silbert B,et al.Postoperative cognitive dysfunction is independent of type of surgery and anesthetic[J].Anesth Analg,2011,112( 5) : 1179-1185.
[2]Avidan MS,Evers AS.Review of clinical evidence for persistent cognitive decline or incident dementia attributable to surgery or general anesthesia[J].J Alzheimers Dis,2011,24( 2) : 201-216.
[3]Cai Y,Hu H,Liu P,et al.Association between the apolipoprotein E4 and postoperative cognitive dysfunction in elderly patients undergoing intravenous anesthesia and inhalation anesthesia[J].Anesthesiology,2012,116( 1) : 84-93.
[4]Cooper N,Stasi R,Cunningham-Rundles S,et al.Platelet-associated antibodies,cellular immunity and FCGR3a genotype influence the response to rituximab in immune thrombocytopenia[J].Br J Haematol,2012,158( 4) : 539-547.
[5]Johnson JD,O'Connor KA,Deak T,et al.prior stress exposure sensitizes LPS-induced cytokine production[J].Brain Behav Immun,2002,16( 4) : 461-476.
[6]Martini RP,Deem S,Treggiari MM.Targeting brain tissue oxygenation in traumatic brain injury[J].Respir Care,2013,58( 1) : 162-172.
[7]Stocchetti N,Roncati Zanier E,Canavesi K,et al.Cerebral oxygen consumption and ischemia in traumatic brain injury[J].Minerva Anestesiol,2004,70( 4) : 207-211.
[8]张红全,彭红燕,李世忠,等.急性重型颅脑损伤患者早期纠酸的疗效及治疗机制[J].中华急诊医学杂志,2004,13( 3) :194-196.
[9]毕燕琳,王彬,张高峰,等.连续星状神经节阻滞对高龄患者髋关节置换术中脑氧代谢和术后认知功能障碍的影响[J].中华临床医师杂志(电子版),2013,7( 15) : 6993-6997.
[10]van Munster BC,Korse CM,de Rooij SE,et al.Markers of cerebral damage during delirium in elderly patients with hip fracture [J].BMC Neurology,2009,27( 9) : 21.
[11]Riedel B,Browne K,Silbert B.Cerebral protection: inflammation,endothelial dysfunction,and postoperation cognitive dysfunction[J].Curr Opin Anaesthesiol,2014,27( 1) : 89-97.
[12]付征,高金贵,张韫辉,等.乌司他丁对老年腹部手术患者术后认知功能障碍的影响[J].山东医药,2015,55( 1) : 37-38.
[13]李宝永,张树波,陈晨.腰麻-硬膜外腔联合阻滞对老年前列腺增生患者术后神经认知功能的影响[J].山东医药,2014,54 ( 35) : 51-53.
收稿日期:( 2014-12-21)
文章编号:1002-266X( 2015) 28-0069-02
文献标志码:B
中图分类号:R614
doi:10.3969/j.issn.1002-266X.2015.28.029
