64例结肠癌患者的螺旋CT检测报告分析
2015-12-28,,
,,
(广东省佛山市南海区桂城医院放射科,广东 佛山 528200)
·临床医学·
64例结肠癌患者的螺旋CT检测报告分析
黄永穗,彭荣华,赵云燕
(广东省佛山市南海区桂城医院放射科,广东 佛山 528200)
目的探讨螺旋CT在结肠癌诊断与分期中的临床价值。方法回顾性分析64例经术后病理切片证实为结肠癌患者的CT表现与术后病理资料。结果升结肠癌14例,橫结肠癌8例,降结肠癌17例,乙状结肠癌25例;在64例结肠癌患者中CT表现为肠壁增厚者62例、肠腔狭窄者45例、腔内肿块者49例、浆膜面毛糙者38例、浆膜外侧条索状影24例;CT检出有淋巴结转移者49例,术后病理证实为转移者42例,在CT未检出有淋巴结转移的15例患者中,术后病检发现有5例淋巴结转移,敏感性与特异性分别为89.36%与58.82%。CT术前TNM分期与术后病理TNM结果比较,T分期准确率为85.96%,N分期准确率为80.95%,M分期准确率为100%。
结论螺旋CT对结肠癌的诊断与术前定位以及淋巴结和远处转移具有一定的参考价值。
结肠癌; 螺旋CT; 术前分期; 诊断
结肠癌是消化系统常见恶性肿瘤之一,随着人们生活水平的提高与饮食结构的变化,结肠癌的发病率明显上升。治疗上以手术加放化疗为主,而评估患者预后生存主要依据疾病的分期。螺旋CT检查能显示肿瘤组织内部结构的密度与差异,并可观察周边组织与器官,确定肿瘤的浸润范围,其对判断淋巴结的肿大或转移与否也具有一定的灵敏性和特异性[1-2]。因此术前准确确定结肠癌的分期对评估患者预后具有重要意义。本文通过回顾性分析64例结肠癌患者CT与病理资料以探讨CT检查在结肠癌诊断与分期中的临床价值。
1 资料与方法
1.1一般资料选取2013 年4月~2014年10月在本院经手术和病理证实的结肠癌患者64例,男38 例,女26例;年龄35~76 岁,平均 55±12 岁;其中腺癌51例;腺鳞癌2 例;乳头状腺癌5例;黏液癌6 例。患者临床症状主要表现为腹胀、腹痛、血便、大便性状改变、腹部包快、便秘、消化不良、贫血、消瘦等症状。所有患者均经结肠镜和病检证实为结肠癌。
1.2检查方法患者于扫描前24 h进行常规肠道清洁,禁食、水。检查前1 h口服1%~2%碘水800 mL。检查前10 min经肛门注入温水1 500~2 000 mL,以扩张肠腔,常规仰卧位,扫描范围自膈顶至坐骨结节水平。扫描机型:采用16层螺旋CT(Lightspeed)机型,扫描条件为电压:120 kV,电流:100 mA,扫描参数:螺距1.0,层厚7.5 mm。平扫后行增强扫描:经静脉注射对比剂优维显(370 mgI/L)80~100 mL,注射速度为4.0 mL/s,动脉期为24~30 s,静脉期为60~65 s,分别扫描。
1.3结肠癌分期参照文献[3]标准进行术前TNM 分期,以术后病理分期为金标准。分期标准:T1~2期:肠壁增厚>0.5 cm,肿瘤仅限于内层,肠壁外缘光整,肠腔内无明显狭窄;T3期:肠壁增厚>0.5 cm,肿瘤侵润外层,肠腔狭窄,肠壁外缘不光整,或可见结节状突起;T4期:病灶达肠壁外层,肠壁明显增厚或肠腔狭窄,肠管周围脂肪间隙消,可见条索状影。N0期:可视区域未见淋巴结,或见肿大而无强化;N1期:可视区域淋巴结直径>10 mm,密度增高或钙化,有明显强化。M0期:无远处转移,M1期:有远处转移证据。病理TNM分期:T原发肿瘤:T0未见原发肿瘤,T1癌灶侵犯至黏膜下层,T2癌灶侵犯至固有肌层,T3癌灶穿透固有肌层,T4癌灶穿透浆膜或侵及邻近器官。N0:无区域性淋巴结转移;N1:有1~3 个淋巴结转移;N2:4 个或大于4个淋巴结转移。M0:无远处转移;M1:有远处转移。
2 结 果
2.1一般结果肿瘤部位和病理类型:本组64例中,腺癌51例,腺鳞癌2例,黏液腺癌6例,乳头状腺癌5例;病变位于升结肠14例,横结肠癌8例,降结肠17例,乙状结肠25例。
2.2 CT表现62例肠壁局部不规则增厚,最厚处达2.5 cm,正常为2.0~3.0 mm[4];45例可见肠腔狭窄且形态欠规则;49例肠腔内可见肿块,多呈偏心性生长,分叶,与周围分界欠清晰,增强后可见肿块强化,周围肠壁显示清晰,正常;38例浆膜面毛糙且模糊欠清,其外侧出现条索状影有24例,肠管周围脂肪间隙消失(图A、C示)。术后有35例经病理切片证实浆膜面受癌细胞浸润。淋巴结转移:CT上以相伴行血管或邻近脏器作参照对淋巴结的形态、大小、密度以及部位进行观察。CT淋巴结转移诊断标准[5-7]:淋巴结直径>10 mm,密度增高或钙化,形状分叶、边缘模糊,与原发病灶呈同步强化。CT结果发现49例有淋巴结转移(图B示),15例未出现转移淋巴结。肺转移4例,肝脏转移7例(图D示),2例脑转移,子宫浸润3例,膀胱浸润2例。

图1 典型患者CT照片 A:直肠-乙状结肠交界处肿块突破浆膜面;B:肠系膜多发性淋巴结肿大;C:肠腔狭窄,肿块侵犯浆膜层周边条带状密度增高影;D:肝脏转移灶
2.3 CT术前TNM分期与术后病理TNM分期结果比较
2.3.1 T分期 本组64例资料中检出62例,漏诊2例,敏感度为96.88%(62/64);本组无T0期病例;T1期4例病例均检出,T2期9例中2例低估为T1期,1例过估为T3期;T3期19例中3例低估为T2期,T4期14 例中3 例低估为T3期。CT 术前T分期阳性诊断准确率为85.96%(55/64)。经一致性检验,差异无统计学意义(P>0.05,表1)。
表1CT术前诊断与术后病理判断结肠癌T分期的比较(例)
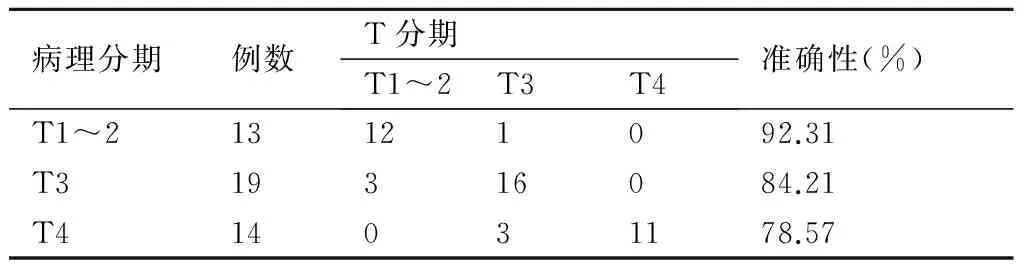
病理分期例数T分期T1~2T3T4准确性(%)T1~213121092.31T319316084.21T414031178.57
2.3.2 N分期 手术及病理证实有淋巴结转移者共42例,CT显示出49例,7例为假阳性。在CT显示的15例未出现转移淋巴结患者中,术后经病理证实有5例发生转移,为假阴性,10例正确。敏感性和特异性分别为89.36%和58.82%。9例N0期患者,正确诊断7例,2例误诊N1期,22例N1期病例中2例误诊N0期,2误诊N2期,11例N2期病例中2例低估为N1期。CT术前N分期阳性诊断准确率为80.95%(34/42)。经一致性检验,差异无统计学意义(P>0.05,表2)。
表2CT术前诊断与术后病理判断结肠癌N分期的比较(例)
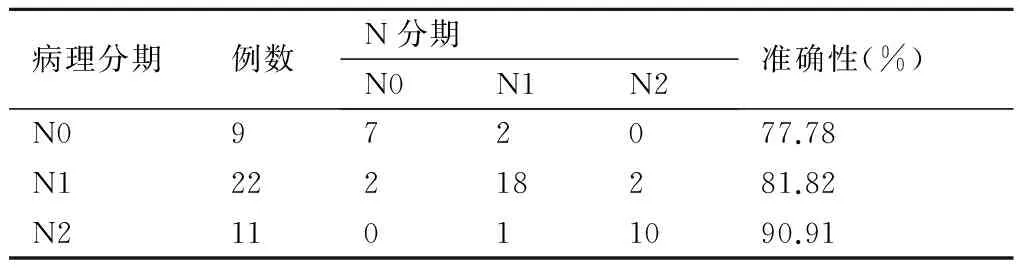
病理分期例数N分期N0N1N2准确性(%)N0972077.78N122218281.82N211011090.91
2.3.3 M分期 CT术前分期发现远处转移13例,其中肺转移4例,肝脏转移7例,2例脑转移。CT 术前M分期诊断准确率为100%(13/13)。
3 讨 论
目前结肠癌的治疗以手术加放化疗为主,因此,在术前准确评估患者对判断手术指征、制订手术方案以及估测预后均有重要意义。结肠镜与低张气钡双重造影是临床上以往常用的诊断工具,其虽能准确诊断结肠癌,但其只能观察肠腔内状况,并不能观察肠腔外以及周围组织或器官的状况。因此,无法准确判断肿瘤的分期。近年来,多层螺旋CT广泛应用于结肠癌的诊断与分期诊断,其可对病灶及周围大范围组织进行薄间距扫描,还可对扫描数据的任意层面和间隔进行重组[8]。因此,其不但可发现结肠癌灶的状况,还能观察癌灶周围组织和器官的浸润情况,因而可做出较准确的结肠癌术前分期,为临床评估患者手术指征与手术方案的制订以及预后均具有重大意义。
有研究显示,螺旋CT检查对于较早期的肿瘤分期诊断准确性欠佳,但无论是CT检测还是手术所见对肿瘤浸润肠壁的程度及范围均不能做出精确判断[9]。本文结果显示,螺旋CT 对结肠癌TNM 分期中的T、N、M分期的准确性与术后病理分期结果进行比较,总的准确性分别为85.96%、80.95%、100%。在T 分期诊断上,其中以CT表现浆膜面毛糙且模糊欠清,外侧出现条索状影,肠管周围脂肪间隙消失等改变作为CT提示有肠壁及肠外浸润的诊断标准,与术后病理比较,总准确性为85.96%。表明 CT检查对判定有无肠壁与肠外浸润具有一定的准确性。淋巴转移是结肠癌最常见,也是发生较早的转移方式。在N 分期方面,研究显示,CT检查往往将淋巴结直径>10 mm作为判断淋巴结转移与否的一个阳性标准[2]。但是目前的诊断标准一直存在着很大的争议,国外有研究者将CT显示淋巴结直径大5 mm[5],也有将淋巴结直径大7 mm[6-7]作为判断淋巴结转移的标准,其特异性和敏感性分别为50%~74%与50%~55%。然而判断淋巴结的转移与否不能单靠观察淋巴结的大小,同时还需观察淋巴结的形状、密度以及强化表现。本次研究以CT示淋巴结直径>10 mm,密度增高或钙化,形状分叶、边缘模糊,与原发病灶呈同步强化为判断标准。CT结果发现本组49例有淋巴结转移,15例未出现转移淋巴结。与术后病理结果比较显示,其敏感性和特异性分别为89.36%和58.82%。M分期是判断结肠癌手术指征与估测预后的主要因素之一,本文结果显示,螺旋CT对M分期的准确性为100%,表明螺旋CT 对结肠癌远处转移方面有很好的应用价值。
在CT检查中同时要注意将结肠癌与其它结肠原发恶性肿瘤如淋巴瘤、肉瘤以及结肠良性病变如息肉等相鉴别。早期结肠癌CT表现仅为局限性肠壁增厚,当肠壁增厚达到2 cm时可形成明显的肿块[10]。本文显示肠壁最厚处达2.5 cm,结肠癌性肿瘤多表现为环状或圆形肿块,多呈偏心性生长,分叶,与周围分界欠清晰,增强后可见肿块强化,体积大的肿块内部常可见低密度坏死区,且与周围肠壁分界欠清晰。但是目前CT检查在应用中仍存在一定的局限性,如技术因素造成的伪影,对矢状面直接成像具有一定困难,机器及强化造影剂对成像也有一定影响。徐丽萍等[11]研究报道,螺旋CT、超声以及钡灌肠造影3种检查方法诊断结肠癌,未显示出明显优劣之分,但螺旋CT与超声结合应用,则结肠癌的诊断率明显提高。因此,必要时要结合B超、MRI和低张气钡双重造影共同检查,以提高疾病诊断率。
综上所述,CT检查不仅能清晰显示癌灶本身状况,还能显示癌灶与周围组织和器官之间的关系以及淋巴结与远处转移的情况,从而对结肠癌患者进行术前分期和制订治疗方案以及评估预后具有重要的临床应用价值,在基层医院值得推广应用。
[1] 王金屏.螺旋CT 在结肠癌术前诊断和分期中的价值分析[J].影像与介入,2012,9 (18):117-119.
[2] 李艳艳,周洋,王淑红,等.64 排多层螺旋CT 对直肠癌淋巴结转移的诊断研究[J].现代生物医学进展,2014,14(5):955-959.
[3] 郭作梁,林少彬,马兴灿,等.64 层螺旋CT 在结肠癌术前分期中的临床价值[J].影像与介入,2012,9(16):115-117.
[4] Wiesner W,Mortelé KJ,Ji H,et al.Normal colonic wall thickness at CT and its relation to colonic distension[J].J Comput Assist Tomogr,2002,26(1):102-106.
[5] Koh DM,Brown G,Husband JE.Nodal staging in rectal cancer[J].Abdom Imaging,2006,31(6):652-659.
[6] Arii K,Takifuji K,Yokoyama S,et al.Preoperative evaluation of pelvic lateral lymph node of patients with lower rectal cancer:comparison study of MR imaging and CT in 53 patients[J].Langenbecks Arch Surg,2006,391(5):449-454.
[7] Pomerri F,Maretto I,Pucciarelli S,et al.Prediction of rectal lymph node metastasis by pelvic computed tomography measurement[J].Eur J Surg Oncol,2009,35(2):168-173.
[8] 李雪峰,王国红,高锦秀.多层螺旋CT对结肠癌的诊断价值[J].医学影像学杂志,2012,22(9):1500-1502.
[9] 周伟文,李勇,何旭升,等.螺旋CT扫描对结肠癌的诊断与分期[J].实用医学影像杂志,2010,11(5):300-302.
[10] 林春,唐振国.结肠癌螺旋CT检查的临床价值[J].现代医用影像学,2013,22(3):185-187.
[11] 徐丽萍,沈根松.结肠癌螺旋CT与超声诊断比较分析[J].中国肿瘤临床,2011,38(13):778-780.
10.15972/j.cnki.43-1509/r.2015.04.017
2015-03-13;
2015-04-13
R735.35
A
(此文编辑:蒋湘莲)
