鼻型结外NK/T细胞淋巴瘤1例
2015-12-13曾世华李芬徐基祥谢立夏路永红
曾世华李 芬徐基祥谢立夏路永红
·病例报告·
鼻型结外NK/T细胞淋巴瘤1例
曾世华1李 芬1徐基祥2谢立夏1路永红1
患者,男,62岁。左眶周结节、溃疡1个月。组织病理示:真皮内见大量异型淋巴细胞浸润,血管壁变性坏死;免疫组化示:CD56(+)、CD3(+),抗EB的IgG(+);诊断为皮肤结外鼻型NK/T细胞淋巴瘤。
鼻型结外NK/T细胞淋巴瘤
病例资料 患者,男,62岁。因左眶周结节、溃疡1个月于2013年3月至我科就诊。入院前1个月,患者即发现左眼睑下出现数个绿豆大皮色结节,质中,无瘙痒及疼痛,皮疹渐增多及增大,开始破溃,偶有少许脓性液溢出,病程中曾伴发热(体温及发热类型不详)、盗汗;无视物模糊及畏光流泪,无鼻塞、流涕、血涕及鼻衄,无耳鸣、声嘶、咽痛及吞咽不适。体力、体重也无明显改变。
2011年10月患者因憋气至多家“三甲”医院均确诊为“肺结核”并接受了正规抗痨治疗(胸片、胸部CT、痰涂片及痰培养、结核菌素试验等,同时行心电图、腹部B超及肿瘤标志物等检查未见异常),2013年2月至传染病院复诊时肺上结核病灶吸收良好。
体检:浅表淋巴结均未扪及肿大,内科系统未见异常。皮肤科情况:皮疹主要位于左下睑;为浸润性暗红色斑块,中央可见约3 cm×1.5 cm大不规则溃疡形成,少许淡黄色分泌物及淡褐色薄层痂皮覆于其上,左眼球结膜轻微充血。
辅助检查:血常规WBC 3.88×109/L、HB 101 g/ L,尿及大便常规未见异常;生化未见明显异常;外周血EBV病毒IgG阳性及IgM阴性;组织病理示:表皮及局部真皮组织变性、坏死,真皮内可见弥漫致密的淋巴细胞浸润,细胞大小不一,染色质加深,可见明显的异形性,局部血管壁变性、坏死,红细胞外渗。免疫组化:肿瘤细胞呈CD3弥漫(+),CD56(+)细胞成簇分布;CD20(-),CD79a个别(+)、CD30(-)、EMA小灶(+)、Ki-67约70%(+),T淋巴样细胞于真皮内弥漫增生,有亲表皮现象。抗酸染色及PAS染色均阴性。基因重排:T细胞受体基因重排呈胚系构型。
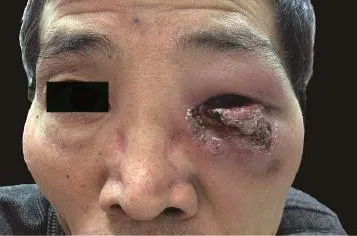
图1 左眶周暗红色浸润性斑块,中央可见深在、边缘较整齐的溃疡,上覆少许坏死物及黑色痂皮,周围绕以红晕
诊断:结外鼻型NK/T细胞淋巴瘤。
治疗:患者及家属拒绝完善眼部专科检查、头部CT等相关检查;自动放弃治疗。
讨论 结外鼻型NK/T细胞淋巴瘤在中国约占非何杰金淋巴瘤的7%~15%,1分为鼻和鼻外NK/T细胞淋巴瘤,前者多见;为一种临床少见,表现多样,诊断难,预后差的一类淋巴瘤;目前认为其与EB病毒感染及多重耐药基因密切相关。2

图2 患者左眶周皮损病理像
鼻NK/T细胞淋巴瘤以鼻和面部中线部位的毁容性损害为特征,既往对此病认识不足时曾将此称为面中部致死性肉芽肿,面部组织细胞增生症等;临床以鼻塞、流涕、血涕或鼻衄、发热及头痛等为主要表现,进一步发展可有鼻窦、眼眶、面颊部受累甚至面部及颅骨的骨破坏。
当有类似形态学、免疫表型及基因型的淋巴瘤累及除鼻部以外的器官及系统时称之为鼻外NK/T细胞淋巴瘤,累及皮肤时多表现为红斑、结节、坏死、溃疡;3胃肠道、睾丸、肺、神经系统也是易受累的部位。
临床确诊常需多次、多点取材及皮损组织病理、免疫组化;4,5原位杂交技术检测EB病毒;外周血检测T细胞亚群及EB病毒抗体检测也是诊断的重要手段。组织病理学主要表现为以真皮为中心的异型淋巴细胞浸润,皮下脂肪层也常受累,少数有嗜表皮现象,浸润的异型淋巴细胞可为小、中、大细胞混合,常以中等大小细胞为主,细胞易见病理核分裂相。而免疫表型复杂,主要表达CD56等NK细胞相关抗原,CD2、胞质CD3ε、CD8和CD45RO等T细胞相关抗原;也可表达细胞毒性颗粒相关蛋白如 TIA-1、孔形成蛋白穿孔素及粒酶B,但不表达B细胞相关抗原;TCR克隆性基因重排少见;肿瘤组织EB病毒原位杂交敏感性和特异性均较高,部分报道可达100%,6外周血CD8+T细胞和NK细胞同时升高也是诊断的重要线索。3
本例患者病程短,以左下睑及眶周红斑、结节、坏死及溃疡为主要表现,伴发热及盗汗,组织病理示真皮大量异型淋巴细胞浸润,可见血管变性坏死;免疫组化NK细胞特异性标记物CD56(+)及T细胞特异性标记物CD3ε(+),Ki-67(约70%+),B细胞标记物CD20、CD79a(-)及CD30(-),结合其外周血EBV病毒IgG阳性;虽未行细胞毒性颗粒相关蛋白及EB病毒原位杂交,我们仍考虑诊断结外鼻型NK/T细胞淋巴瘤。
应注意与下列疾病相鉴别:(1)皮下脂膜炎样T细胞淋巴瘤:常表现为单发或多发的皮下结节和斑块,溃疡少见,组织学表现为类似脂膜炎样的皮下组织而非真皮为中心的肿瘤细胞浸润,免疫组化示α/β
细胞表型,但CD56很少表达。(2)Wegener肉芽肿:其主要特征是坏死性肉芽肿性炎和真性血管炎,炎细胞浸润血管壁全层,弹力纤维破坏,血管闭塞或纤维素样坏死,无异形肿瘤细胞。(3)外周 T细胞淋巴瘤,非特指性:弥漫排列的中到大的肿瘤细胞,常有透明细胞和R-S样细胞,间质血管增生明显,免疫组化sCD3(+),细胞毒性颗粒相关蛋白常阴性,原位杂交EBER(-)。
本例因患者拒绝而未能行MRI、PET/CT及骨髓穿刺涂片,但患者一直不伴鼻塞、流涕、血涕或鼻衄、耳鸣、声嘶、咽痛、吞咽不适及黏膜溃疡等鼻咽部受累症状,故考虑为原发于皮肤的鼻型结外NK/T细胞淋巴瘤可能性大。
1刘卫平,李甘地.结外鼻型NK/T细胞淋巴瘤的临床病理特征与病理诊断.继续医学教育,2006,20(27):36-39.
2赵辨.中国临床皮肤病学.南京:江苏科学技术出版社,2009,1679-1681.
3王芳,王卓,童星琪,等.皮肤结外鼻型NK/T细胞淋巴瘤7例临床与病理分析.中国肿瘤临床,2011,38(20):1287-1290.
4闫薇,王婷婷,王琳,等.结外鼻型NK/T细胞淋巴瘤4例及临床病理分析.中国皮肤性病学杂志,2010,24(4):57-60.
5王婷婷,衡琨,王琳,等.皮肤的结外鼻型NK/T细胞淋巴瘤1例及文献复习.中国皮肤性病学杂志,2007,21(3):150-153.
6刘丹丹,王忠植.鼻及鼻型结外血管中心性T/NK细胞淋巴瘤定义、鉴别诊断和流行病学.国外医学·耳鼻咽喉科学分册,2000,24(5):288-291.
(收稿:2014-01-15)
Extranodal nasal type NK/T-cell lym phoma:a case report
ZENG Shi-hua,LIFen,XU Ji-xiang,et al.Department of Dermatology,NO.2 People's Hospital of Chengdu,Chengdu,610017
A 62-year-oldmale presented with nodulesand ulcers on the orbitof lefteye for1month.Biopsy showed the infiltration of heterotypic lymphocyte,the degeneration and necrosis of vascularwall in dermis. Immunohistochemistry showed the positivity of CD5,CD3 and EMA.The diagnosis of extranodal nasal type NK/T-cell lymphoma wasmade.
extranodal nasal type NK/T-cell lymphoma
1成都市第二人民医院,四川成都,610017 2泸州医学院附属医院皮肤科,四川泸州,646000
