急诊和延期腹腔镜手术治疗急性胆囊炎的临床对比分析
2015-12-13朱森林
朱森林
(安徽省东至县中医院普外科,安徽东至 247200)
腹腔镜胆囊切除术自20世纪90年代来已普及并成为胆囊手术的金标准。而急性胆囊炎由于炎症渗出,组织水肿,局部血管解剖不清,手术操作难度增加,风险高,中转开腹率高等原因普遍认为不宜腹腔镜下胆囊切除术[1]。随着术者经验的积累和手术技巧的提高,急诊腹腔镜胆囊切除术越来越较多用于急性胆囊炎的治疗。为讨论对急性胆囊炎采用急诊手术(ELC)和延期手术(DLC)的差别,回顾分析我院于2005年1月至2009年6月对两种术式进行对比讨论,现报道如下。
1 资料与方法
1.1 临床资料 2005年1月至2009年6月在我院接受腹腔镜胆囊切除术共93例,以起病时间≤72 h和>72 h分为ELC组和DLC组。其中ELC组45例,男17例,女28例,年龄28~75(54±17.4)岁;DLC组48例,男17例,女31例,年龄30~77(56±16.9)岁。所有患者术前均从体征(右上腹疼痛及压痛),血常规(白细胞升高或中粒细胞增高),B超(提示胆囊内结石,胆囊增大,壁厚及双边征)或结合CT或MRCP检查明确为急性结石性胆囊炎。两组年龄及性别差异无显著(P >0.05)。
排除标准:(1)B超或MRCP等影像学检查提示胆总管或肝内外胆管结石;(2)ASA评分超过Ⅱ级;(3)凝血功能障碍;(4)急性化脓性梗阻性胆管炎;(5)无症状性胆囊结石;(6)有腹腔手术史且中上腹广泛黏连。
1.2 手术时机及方法 ELC组入院后立即进行常规术前检查,同时给予抗炎等对症治疗,并术前准备完善后早期进行ELC手术。DLC组先使用抗生素抗炎等保守治疗,疼痛消失5 d至4周内再行DLC手术。采用气管内插管麻醉,常规用“四孔法”行LC术,对部分创面渗出较多的患者,于纹氏孔置负压引流球。一般于24~72 h拔管,术后使用抗生素3~5 d。
1.3 评价指标 对手术时间,术中出血量,中转开腹率,并发症发病率,总住院时间,总住院费用等方面进行比较。
1.4 统计学分析 计量资料采用t检验,计数资料用χ2检验,应用SPSS11.0统计软件进行数据统计分析。P<0.05为差异有统计学意义。
2 结果
2.1 两组手术情况比较 ELC组中转开腹率较DLC组明显降低(P<0.05),总住院时间及总住院费用有明显降低(P<0.01)。而其他指标则无明显差异,见表1。
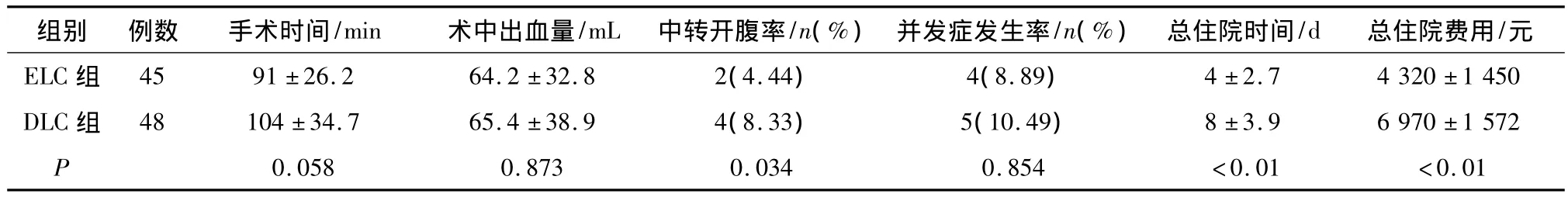
表1 两组手术情况比较
2.2 两组手术并发症比较 ELC组手术并发症发生率8.89%(4/45),DLC 组手术并发症发生率 10.49%(5/48)。ELC组中2例中转开腹,1例胆漏因三角区炎症重,钛夹松脱所致,经充分引流而保守治愈;1例由于三角处Mirizzi综合征和难控制大出血而中转开腹并行胆囊切除术。DLC组中1例胆漏由于Calot三角致密黏连,损伤胆囊管未发现,术后胆汁性腹膜炎而开腹处理,1例胆漏为出院后第2天活动后出现胆漏,开腹为迷走胆管受伤未及时发现所致。2例出血为合并肝硬化患者胆囊床营养支血管丰富,出血难控制而中转开腹。其他均积极抗炎处理顺利出院。全组无胆道损伤等重大并发症发生,无死亡病例,见表2。

表2 两组手术并发症比较/n
3 讨论
早先传统观念认为急性胆囊炎急诊手术并发症发生率明显高于择期手术而推荐保守治疗[2]。随着腹腔镜技术的发展越来越多的外科医生已熟练掌握,不论从手术范围到手术操作的精细度抑或手术器械均有长足发展,手术并发症发生率已大大降低。1998年Lujan等发表急性胆囊腹腔镜下胆囊切除术114例和开腹胆囊切除术110例比较结果[3]。之后国内基层医院亦尝试ELC并有文献报道[4]。本研究通过对ELC和DLC的两种处理在手术时间,中转开腹率,并发症发生率,出血量,总住院时间,总住院费用等方面比较:ELC组在手术时间,并发症发生率,出血量等方面没有明显差异,ELC组手术难度并不高于DLC组,而ELC在总住院天数及费用方面明显降低(P<0.01)。由此推断ELC治疗急性胆囊炎更优于DLC。笔者认为急性胆囊炎发病72 h内虽然胆囊壁水肿充血,胆囊壁与周围组织虽有一定程度黏连,但黏连多较疏松,易于剥离,Calot三角解剖结构大多清晰,由于胆囊的急性炎症造成的一个胆囊黏膜下层的水肿床,反而更易剥离。等待胆囊炎症消退的同时,胆囊壁新生血管生成纤维化挛缩,甚至出现“冰冻样”改变,反而使分离更加困难,手术增加难度,增加了胆漏及胆道损伤发生率[5]。
笔者认为急性胆囊炎行LC原则是越早越好,病程越长难度越大。没有充分把握安全地完成手术应适时中转开腹。全组4例中转开腹,无1例发生重大并发症,均恢复良好出院。本结果显示ELC组并发症发生率与DLC组无明显差异,但仍有一定的并发症发生率。急诊LC有一定手术难度,要求术者有熟练的腹腔镜技术和敏锐的观察力。尽管LC并发症严重,适时的中转开腹手术会减少严重并发症的发生。
从缩短住院时间,降低医疗费用,节省医疗资源角度考虑推荐ELC。李小强等[6]研究资料表明ELC较DLC在减少住院时间,降低医疗费用和生活质量方面具有优势。DLC患者有31%有症状加重或并发症需再次入院,这无疑增加了患者医疗费用[7]。本研究清楚显示DLC在总住院时间和累计医疗费用要高于ELC组。表明急性胆囊炎早期手术在治疗结果方面,特别是总住院时间和累计治疗费用方面具有明显优势。
[1]Unger SW,Edelman DS,Scott JS,et al.Laparoscopic treatment of acute chelecystitis[J].Surg Laparosc Endosc,1991,1(1):14 -16.
[2]周宁新.急性胆囊炎的类型与合理治疗[J].中国实用外科杂志,2003,23(6):322 -323.
[3]Lujan JA,Parrilla P,Rabels R,et al.Laparoscopic cholecystectomy vs open cholecystectomy in the treatment of acute cholecystitis:a prospective study[J].Arch Surg,1998,133(2):173 -175.
[4]高爱国.急性胆囊炎腹腔镜胆囊切除术在基层医院的应用[J].安徽医药,2013,17(2):287 -288.
[5]唐永驰,毛江明,龚振军,等.ELC和DLC治疗急性结石性胆囊炎的临床评估[J].医学临床研究,2010,27(1):120 -122.
[6]李小强,周予民,陈 锟,等.急性胆囊炎腹腔镜手术时机选择与费用关系[J].腹腔镜外科杂志,2012,17(5):382 -384.
[7]Stephens MR,Beaton C,Steger AC.Early cholecystectomy after acute admission with cholecystitis:how much work?[J].World J Surg,2010,34(9):2041 -2044.
