改良小梁切除术治疗青光眼患者的临床效果
2015-10-25麻建伟
麻建伟
改良小梁切除术治疗青光眼患者的临床效果
麻建伟
目的 探讨改良小梁切除术治疗青光眼患者的临床效果。方法 回顾性分析2012年9月至2014年9月长春市中心医院眼科收治的青光眼患者资料,共142例(178眼),按随机数字表法将其分为观察组71例(90眼)和对照组71例(88眼)。对照组患者给予传统小梁切除术治疗,观察组患者采用改良小梁切除术治疗,术后随访6个月,比较两组患者术后视力及眼压恢复情况、滤泡情况、并发症发生情况。结果 观察组患者术后视力提高率明显高于对照组,差异有统计学意义(P<0.05);观察组患者术后眼压为(14.3±2.6)mmHg,明显低于对照组的(19.0±2.1)mmHg,差异有统计学意义(t=3.299,P<0.05);观察组患者功能性滤过泡率明显高于对照组,差异有统计学意义(P<0.05);观察组患者并发症发生率明显低于对照组,差异有统计学意义(χ2=13.047,P<0.05)。结论 改良小梁切除术治疗青光眼可有效降低患者术后并发症发生率,促进视力、滤过泡和眼压的恢复。
改良小梁切除术;传统小梁切除术;青光眼
青光眼是临床常见的一种终身进展、不可逆性的致盲性眼病,其病情进展迅速,危害较大。近年来,我国青光眼的发病率呈逐年上升趋势。据统计[1],我国青光眼的发病率为1.5%~7.1%,45岁以上人群患病率占2%,而因青光眼致盲的人数占全部眼盲的5.3%~21.0%。眼压增高是导致青光眼的主要原因,持续高眼压可对眼球组织和视功能造成损伤,进而引起视神经萎缩、视野缩小、视力减退,最终失明。临床研究也证实[2],眼压增高的持续时间与视功能损伤呈正相关。小梁切除术是目前治疗青光眼的主要方法,但其术后常因低眼压、浅前房、滤泡瘢痕化等并发症而导致手术失败。本研究就改良小梁切除术治疗青光眼患者的临床效果进行探讨,现报道如下。
1 资料与方法
1.1一般资料 回顾性分析2012年9月至2014年9月我科收治的青光眼患者资料,共142例(178眼),平均视力(0.3±0.1),平均眼压(41±4)mmHg(1 mmHg=0.133 kPa),患者治疗前均经超声显微镜、定量静态视野检查确诊[3],排除严重心肝肾疾病,均签署了知情同意书。按随机数字表法将患者分为观察组71例(90眼)和对照组71例(88眼)。观察组患者中,男39例(46眼),女32例(44眼),年龄39~73岁,平均(62.4±2.5)岁;其中急性闭角型青光眼42眼,慢性闭角型青光眼21眼,开角型青光眼17眼,新生血管性青光眼3眼,继发性青光眼5眼,难治性青光眼2眼。对照组患者中,男41例(50眼),女30例(38眼),年龄39~73岁,平均(63.6±1.9)岁;其中急性闭角型青光眼43眼,慢性闭角型青光眼18眼,开角型青光眼12眼,新生血管性青光眼5眼,继发性青光眼6眼,难治性青光眼4眼。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2治疗方法 对照组患者给予传统小梁切除术,观察组患者采用改良小梁切除术,具体方法如下。给予2%利多卡因与0.75布比卡因各1 ml行球后阻滞麻醉,0.4%盐酸奥布卡因滴眼液表面麻醉。显微镜下,选择角膜上缘1 cm处透明角膜板缝入悬吊线,做以穹窿为基底的结膜瓣,分离Tenon囊[4],术野暴露,在角膜上方做3 mm梯形板层1/2厚度的巩膜瓣,板层间剥离至透明角膜缘内1 mm处;然后将浸有0.25%丝裂霉素C的棉片置于巩膜瓣下3~5 min,后用100 ml 0.9%氯化钠注射液冲洗。用一次性注射器经术眼颞侧作前房穿刺,缓慢放出部分房水,常规切除小梁,在虹膜根部进行宽基底虹膜周围边切。巩膜瓣两角和中间部分做可调节缝合;经前房穿刺注入0.9%氯化钠注射液恢复前房,观察60 s前房形成、深度恢复情况,有无渗漏并调整;结膜瓣严密缝合2~3针。术后球结膜下注射地塞米松2.5 mg、妥布霉素20 mg,加压包扎。术后两组患者均常规给予抗生素3~5 d,氧氟沙星滴眼液滴眼。显微镜下观察球结膜切口有无渗漏、前房以及滤过泡形成情况。
1.3观察标准 术后随访6个月,比较两组患者术后视力及眼压恢复情况、滤泡情况、并发症发生情况。视力恢复:根据看事物清晰度分为视力提高、视力不变和视力下降;滤泡恢复:按Kronfeld分型标准[5]进行判定,分为Ⅰ型(微小囊状型)、Ⅱ型(弥漫扁平型)、Ⅲ型(缺如型),Ⅰ、Ⅱ型为功能性滤过泡。
1.4统计学分析 采用SPSS 15.0统计软件进行数据分析,计量资料以±s表示,组间比较采用t检验,计数资料以百分率表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1术后视力及眼压恢复情况比较 观察组患者术后视力提高率明显高于对照组,差异有统计学意义(P<0.05),见表1;观察组患者术后眼压为(14.3± 2.6)mmHg,明显低于对照组的(19.0±2.1)mmHg,差异有统计学意义(t=3.299,P<0.05)。
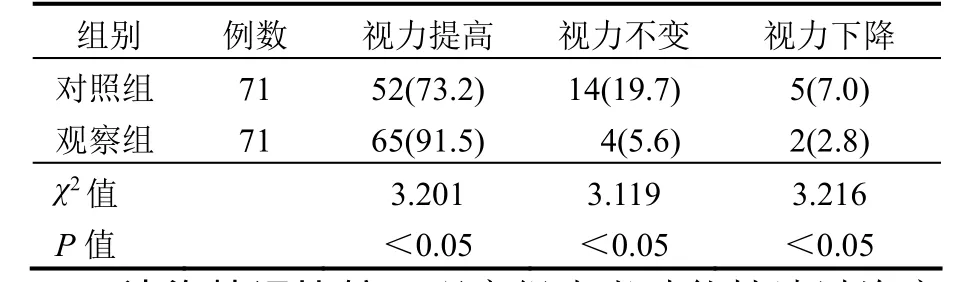
表1 两组患者术后视力及眼压恢复情况比较[例(%)]
2.2滤泡情况比较 观察组患者功能性滤过泡率明显高于对照组,差异有统计学意义(P<0.05),见表2。
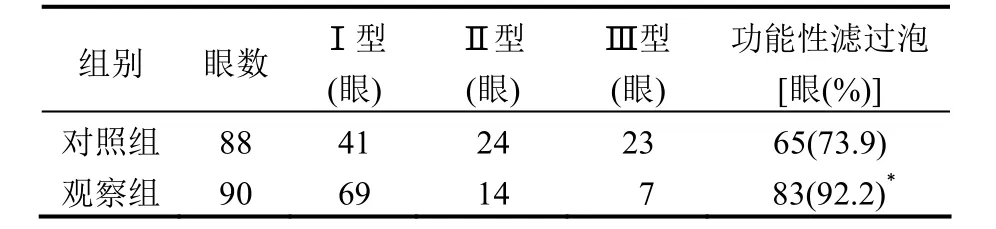
表2 两组患者滤泡情况比较
2.3并发症发生情况比较 观察组患者出现浅前房2例,持续性低眼压2例,滤道阻塞1例,并发症发生率7.0%(5/71);对照组患者出现浅前房4例,持续性低眼压2例,滤道阻塞4例,脉络膜脱离1例,并发症发生率为15.5%(11/71);观察组患者并发症发生率明显低于对照组,差异有统计学意义(χ2=13.047,P<0.05)。
3 讨论
青光眼已成为我国主要致盲性眼病,引起了社会各界的普遍关注。有资料报道[6],青光眼眼盲的发生只是时间问题,严重影响患者身心健康。近年来,随着显微手术的开展和此技术的不断改良,青光眼手术成功率大大提高,但仍不能在手术治疗后合理有效控制术后并发症的发生。
张沧霞等[7]报道,改良小梁切除术在治疗青光眼持续高眼压状态下,治疗组随访3个月眼压明显低于对照组(P<0.05);本研究在对患者实施改良小梁切除术中运用丝裂霉素C和巩膜瓣缝合调节治疗,其中丝裂霉素C是抗代谢药物,可有效抑制成纤维细胞增生及有丝分裂和蛋白质的合成,进而抑制瘢痕、促进滤泡形成;巩膜瓣缝合调节可有效控制房水流量,避免了传统小梁切除术后巩膜瓣缝线松紧程度难以调控而引起并发症的发生,有效减少浅前房和眼压波动的危险。本研究结果显示,观察组患者术后视力提高率、功能性滤过泡率均明显高于对照组,且术后眼压、并发症发生率均明显低于对照组,与曾慧红等[8]报道相似。提示改良小梁切除术治疗青光眼患者,可有效降低术后并发症的发生率,促进视力、滤过泡和眼压的恢复。
[1] 徐桂红.改良式小梁切除术治疗青光眼的临床观察[J].中国医药指南,2013,32(7):214-215.
[2] Shingleton BJ,Wooler KB,Bourne Cl,et al.Combined cataractand trabeculectomy surgery in eyes with pseudoexfoliation glaucoma[J]. J Cataract Refract Surg,2011,37(11):1961-1970.
[3] 陈宾,马坚.两种术式联合治疗白内障合并青光眼的疗效分析[J].国际眼科杂,2013,13(2):363-364.
[4] 孙才华.改良小梁切除术治疗青光眼的疗效观察[J].临床医药文献杂志(电子版),2014,4(3):276-277.
[5] 程晓霞.改良青光眼手术与传统小梁切除术疗效比较[J].吉林医学,2014,8(11):403-404.
[6] Rekas M,Rudowicz J,Lewczuk K,et al.Phacoemulsification deep sclerectomy modified by trabeculum microperforations and implantation of lens anterior capsule as autologous scleral implant[J]. Curr Med Res Opin,2010,26(8):2025-2032.
[7] 张沧霞,郑艳霞,孙卧林,等.改良小梁切除术治疗青光眼高眼压持续状态的临床分析[J].国际眼科杂志,2013,10(2):61-62.
[8] 曾慧红,梁堂钰.用改良复合式小梁切除术治疗青光眼的临床疗效观察[J].当代医药论丛,2014,7(3):301-302.
R772.5
A
1673-5846(2015)12-0098-03
长春市中心医院,吉林长春 130001
