原发CD5+弥漫大B细胞淋巴瘤的临床分析
2015-09-05臧立李香丽张小影杨洪亮赵海峰于泳王亚非赵智刚张翼鷟王晓芳
臧立,李香丽,张小影,杨洪亮,赵海峰,于泳,王亚非,赵智刚,张翼鷟,王晓芳
(天津医科大学肿瘤医院,国家肿瘤临床医院研究中心,天津市“肿瘤防治”重点实验室,天津 300060)
弥漫大B细胞淋巴瘤(DLBCL)是非霍奇金淋 巴瘤中最常见的高度恶性淋巴瘤,占 40%~50%[1]。早年在日本的一项多中心回顾性研究发现,CD5+DLBCL约占DLBCL的10%左右,且预后不良,故2008年WHO淋巴造血系统肿瘤分类中推荐将原发CD5+DLBCL作为一个独立免疫学类型的DLBCL。本文对CD5+DLBCL的临床病理特征、免疫表型及其治疗和预后进行了探讨。现报告如下。
1 资料与方法
1.1 临床资料 收集2008年9月~2013年2月天津市肿瘤医院收治的病理诊断资料、临床特征和随访资料齐全的CD5+DLBCL患者33例,符合2008年WHO 淋巴瘤分类标准[2]。男16 例(48.5%)、女17例(51.5%),发病年龄6~86、中位年龄53岁。
1.2 CD5+DLBCL的免疫表型分析 采用免疫组织化学ABC法。标本经10%甲醛固定,常规脱水,石蜡包埋制片,HE染色。应用ABC法进行免疫组织化学染色,一抗包括 CD20、CD5、CD10、BcL-6、Mum-1和二抗,均购自北京中杉金桥公司,具体操作步骤按试剂盒说明书进行。全部采用2008年WHO关于淋巴造血系统肿瘤分类诊断标准,以20%肿瘤细胞染色阳性核准为阳性标记。
1.3 治疗方法 化疗方案多采用标准剂量的CHOP(环磷酰胺、阿霉素、长春新碱、泼尼松)和CHOP加或者不加利妥昔单抗,1例使用了R-Hyper-CVAD/MA(美罗华、环磷酰胺、长春新碱、多柔比星、地塞米松甲氨蝶呤、阿糖胞苷),1例使用了RESHAP(美罗华、依托泊苷、阿糖胞苷、顺铂、泼尼松),4例联合放射治疗和1例实施了生物治疗。
1.4 疗效及预后评价 近期疗效按照国际修订版恶性淋巴瘤疗效评价标准进行评价[3],分为完全缓解(CR),部分缓解 (PR),疾病稳定(SD)和疾病进展(PD)。用2年总生存率(OS)进行预后评价。
1.5 统计学方法 采用SPSS17.0统计软件。生存资料用Kaplan-Merier分析。P<0.05为差异有统计学意义。
2 结果
2.1 CD5+DLBCL患者的临床特征 33例患者中有22例原发于淋巴结内,6例起源于胃肠,1例发病于颅脑,1例原发于眼眶,1例原发于甲状腺,1例原发于乳腺,1例原发于扁桃体。年龄>60岁16例,至少2处结外受累的患者10例,肝脾肿大9例,具有B症状6例,IPI评分≥2分18例,临床分期Ⅰ~Ⅱ期14例、Ⅲ~Ⅳ期19例,其中骨髓受累3例。Hans分型中23例为非生发中心来源,乳酸脱氢酶(LDH)升高18例,β2微球蛋白异常28例。
2.2 CD5+DLBCL患者的免疫表型及Bcl-6和Mum-1的表达与患者临床病理特征的关系 33例患者均表达CD5和CD20,其中CD10阳性3例,Bcl-6阳性18例,2年OS 为40.5%;Mum-1阳性22例,2年OS 为49.6%。CD5和CD10定位于胞膜,Bcl-6和Mum-1定位于胞核。Bcl-6和Mum-1的表达与患者临床病理特征的关系见表1。
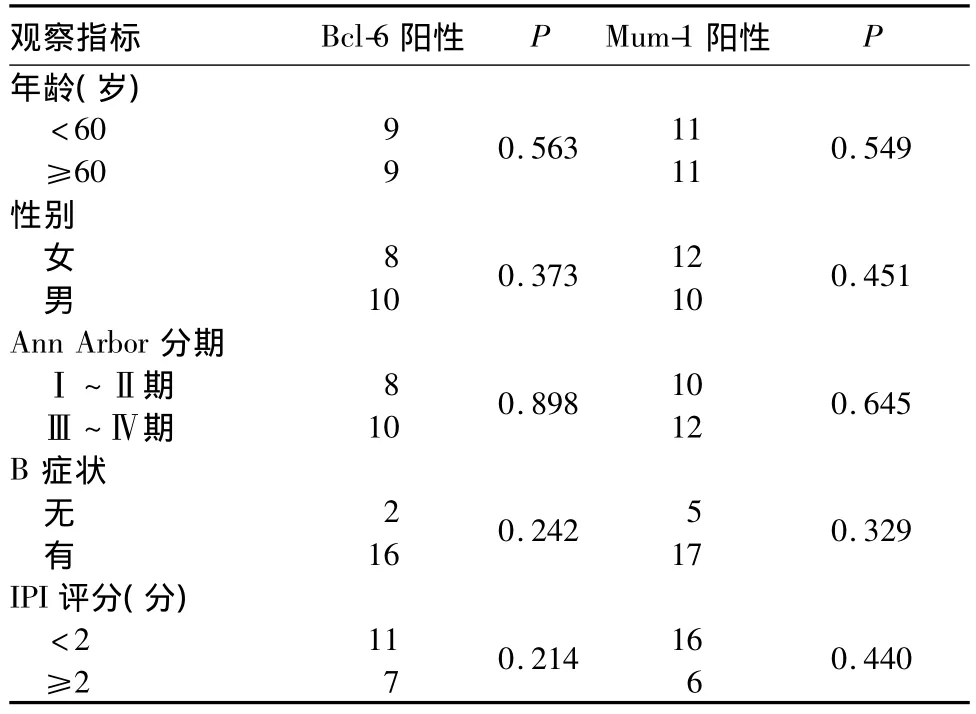
表1 Bcl-6和Mum-1表达与患者临床病理特征的关系(n=33,例)
2.3 近期疗效及预后 33例CD5+DLBCL患者中,26例接受CHOP或者CHOP样方案且多数加美罗华的方案化疗4~8周期,1例初诊时肝脏及骨髓受累,使用了R-HyperCVAD/MA方案,4周期后疗效达CR,之后以R-HyperCVAD/MA巩固4个周期后行自体干细胞移植,目前随访1年,仍维持CR。另1例原发于胃且伴有大包块并累及脾脏的患者,使用了4周期R-ESHAP方案后疗效评价为CR,后又追加了2周期R-ESHAP巩固治疗,患者目前仍维持CR状态。4例联合放射治疗和1例实施了生物治疗的患者目前仍存活。其中化疗有效(CR+PR)22例,有效率66.7%,SD 3例,PD 4例。至2015年3月,中位随访时间17.8(1~37)个月,存活21例,死亡12例,失访1例,2年OS为53.9%(见图1)。
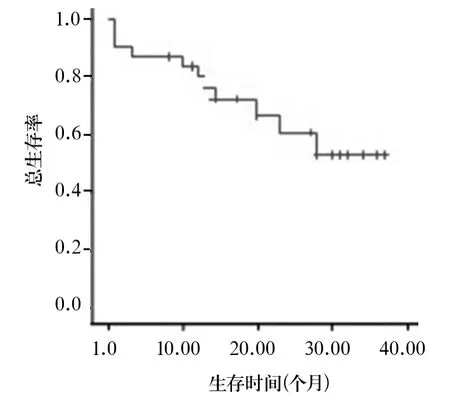
图1 CD5+DLBCL患者生存曲线
3 讨论
CD5是T细胞和少数B细胞表面表达的一种长为67 kD的糖蛋白。大量的实验证实,CD5可以通过提供某些细胞因子来控制异常的免疫反应,然而CD5+的淋巴细胞可能对人体有害。关于CD5在B细胞中的表达,有学者报道称CD5+B淋巴细胞早期起源于胎肝,胚胎晚期及出生后分布于脾脏,成年后分布于腹膜、肠系膜及扁桃体等处,淋巴器官和外周血中分布较少[4]。有研究称CD5+DLBCL通常表达Mum-1和CD10,即归为ABC 型DLBCL[5,6]。我国的学者则认为CD5的表达与Bcl-6、CD10、Mum-1表达无明显相关性,且 CD10和(或)Bcl-6与Mum-1阳性的CD5+DLBCL患者的生存状况并无统计学差异[7]。本实验通过免疫组化检测显示33例患者中CD10阳性的仅有3例,Bcl-6阳性的有18例,Mum-1阳性的有22例,CD10的表达率明显低于文献报道,且Bcl-6、Mum-1表达与CD5+DLBCL的临床病理特征并无相关性。
CD5+DLBCL患者通常以老年女性占多数,多数具有B症状、一般状况差、LDH升高,一个以上的结外部位受侵和进展至晚期才出现临床表现[8]。随着研究的深入,人们还发现CD5+DLBCL还易发生中枢受侵,通常中枢循环系统中DLBCL的发生率<5%,而在CD5+的患者中则高达13%[9]。本研究观察的33例CD5+DLBCL患者中,老年女性有9例(27.3%),至少 2处结外受累的患者有 10例(33%),肝脾大的9例(27.3%),具有 B症状的6例(18.2%),IPI评分≥2 分的有18 例(54.5%),临床分期以Ⅲ~Ⅳ期起病的有19例(57.6%),以骨髓受累发病的有3例(9%),中枢受累4例。Hans分型中23例均为非生发中心来源,LDH增升的有18例(54.5%)。提示 CD5+DLBCL多以结内起病,非生发中心来源为主,其中老年、晚期患者占多数,IPI评分多≥2分,并常伴有肝脾肿大,且LDH以及β2微球蛋白多数增高。虽然本试验老年女性所占比例、结外受累数以及B症状发生率较Yamaguchi等的报道降低,但是也有文献报道称性别及B症状在CD5+与CD-5的DLBCL患者间并无统计学差异[10,11],本实验与国外文献结果的不同可能与观察例数较少有关。
美罗华提高了DLBCL患者的OS率和PFS率,然而以美罗华为主的化疗方案在CD5+DBLCL的患者中的疗效仍有争议。而Niitsu等认为美罗华对于CD5+DLBCL患者的OS并无多大作用,它可以显著提高患者的PFS,我国的文献曾报道CD5+DLBCL患者的5年生存率和无疾病进展生存率分别为33.1%和14.6%,均显著低于 CD-5的患者[12]。预计的 2年OS约为20%左右[13]。本文所报道的33例患者除5例放弃治疗外,另外28例均接受了治疗,在26例接受CHOP或CHOP加或者不加美罗华的方案化疗的患者中,死亡8例,其中有4例发生了中枢受累。1例使用了R-Hyper CVAD/MA方案和1例使用了R-ESHAP方案的患者目前仍维持CR状态。本实验患者的2年OS约为53.9%,较之前文献预计的20%高,该OS的差异,可能与本实验所纳入的病例起病较文献报道的年轻以及增加了化疗的强度和放疗及生物治疗等综合治疗。
[1]Sabattini E,Bacci F,Sagramoso C,et al.WHO classification of tumours of haematopoietic and lymphoid tissues in 2008:an overview[J].Pathologica,2010,102(3):83-87.
[2]Tomonaga M.Outline and direction of revised WHO classification of fumors of haematopoietic and lymphoid tissues[J].Rinsho Ketsueki,2009,50(10):1401-1406.
[3]Cheson BD,Pfistner B,Juweid ME,et al.Revised response criteria for malignant lymphoma[J].J Clin Oncol,2007,25(5):579-586.
[4]Weichert TR,Schwartz RC.Cloning of the murine CD5promoter and its tissue-specific regulation[J].J Immunol,1995,154(9):4603-4612.
[5]Salles G,de Jong D,Xie W,et al.Prognostic significance of immunohistochemical biomarkers in diffuse large B-cell lymphoma:a study from the Lunenburg Lymphoma Biomarker Consortium[J].Blood,2011,117(26):7070-7078.
[6]Tagawa H,Suguro M,Tsuzuki S,et al.Comparison of genome profiles for identification of distinct subgroups of diffuse large B-cell lymphoma[J].Blood,2005,106(5):1770-1777.
[7]陈玉梅,杨文秀,刘运麟,等.弥漫大B细胞淋巴瘤CD5表达与CD10、Bcl-6、MUM1表达及预后的关系[J].贵阳医学院学报,2009,20(5):489-496.
[8]Yamaguchi M,Seto M,Okamoto M,et al.De novo CD5+diffuse large B-cell lymphoma:a clinicopathologic study of 109 patients[J].Blood,2002,99(3):815-821.
[9]Yamaguchi M,Nakamura N,Suzuki R,et al.De novo CD5+diffuse large B-cell lymphoma:results of a detailed clinicopathological review in 120 patients[J].Haematologica,2008,93(8):1195-1202.
[10]Niitsu N,Okamoto M,Tamaru JI,et al.Clinicopathologic characteristics and treatment outcome of the addition of rituximab to chemotherapy for CD5-positive in comparison with CD5-negative diffuse large B-cell lymphoma[J].Ann Oncol,2010,21(10):2069-2074.
[11]Hyo R,Tomita N,Takeuchi K,et al.The therapeutic effect of rituximab on CD5-positive and CD5-negative diffuse large B-cell lymphoma[J].Hematol Oncol,2010,28(1):27-32.
[12]王银萍,郑彦,马小波,等.CD5表达是弥漫性大B细胞淋巴瘤的不利预后因素[J].中华病理学杂志,2012,41(3):156-160.
[13]张倩.原发CD5阳性的弥漫大B细胞淋巴瘤10例[J].中国实验血液学杂志,2013,21(2):399-402.
