肛提肌外腹会阴联合切除术治疗低位直肠癌的临床观察
2015-09-04龙舟
龙 舟
(湖北省荆门市第一人民医院,荆门市 448000)
直肠癌是临床常见、多发恶性肿瘤之一[1]。据统计资料显示,其发病率在消化道恶性肿瘤中排列第二,常见类型为低位直肠癌,占75%左右[2],多见于腹膜返折平面下端部分,是指由肛管直肠环到腹膜返折平面处的病变。临床上对低位直肠癌患者的治疗主要采取手术方案,同时辅以放射治疗、分子靶向治疗及化学药物治疗等多种形式[3]。一般对无法保留肛门的低位直肠癌患者的治疗,通常采取腹会阴联合切除术。但也有大量研究资料证实,其术后局部复发率高,远期生存率低,且病理学研究资料表示,采取腹会阴联合切除术环周切缘阳性率比较高[4]。近年来,肛提肌外腹会阴联合切除术(extralevatorabdominoperinealexcision,ELAPE)的提出,为低位直肠癌的治疗提供了新理念。基于此,为进一步证实肛提肌外腹会阴联合切除术在低位直肠癌中的应用效果,我院对收治的80例患者展开了研究分析,现报告如下。
1 资料与方法
1.1 一般资料 随机抽取2012年8月至2014年8月我院收治的80例直肠癌患者作为研究对象,所有对象术前均接受常规体检、CT及MRI检查、胸片检查、病理活检及电子结肠镜检查,确诊为低位直肠癌。按照入院顺序将其分为对照组与观察组两组,每组40例。对照组中男 35例,女 5例;年龄 38~82岁,平均年龄(62.3±6.2)岁;既往腹部手术史 4例,糖尿病、高血压及心脏病史8例,其中3例术前接受新辅助化疗,3例术前合并肠梗阻。观察组中男 34例,女 6例;年龄39~81岁,平均年龄(61.9±5.8)岁;既往腹部手术史5例,糖尿病、高血压及心脏病史7例,其中4例术前接受新辅助化疗,2例术前合并肠梗阻。两组患者年龄、性别、既往史等常规资料对比,差异无统计学意义(P >0.05),具有可比性。
1.2 方法 观察组接受肛提肌外腹会阴联合切除术治疗。患者取仰卧体位,作常规麻醉处理,麻醉生效后,消毒手术区域,铺巾,取头低足高位,从其脐上1.0cm处打孔,将气腹针刺入腹腔,建立气腹通道,置入套管针,放入腹腔镜。并在腹腔镜引导下,放置直径为10mm与5mm套管针于腹腔,确定肿瘤大小、范围。①腹部手术,从肠系膜下端血管根部区域游离肠系膜下动脉与静脉,辅助使用血管夹作双重结扎处理,并离断。游离直肠上端系膜与乙状结肠,切开乙状结肠外侧与骨盆壁层腹膜结合处,保护双侧输尿管,分离乙状结肠系膜,从狄氏筋膜、骶前间隙、盆壁壁层筋膜、直肠系膜间隙部分,分离直肠,延伸至肛提肌处,从盆壁起始处切断肛提肌。向下游离肛提肌外侧平面、外括约肌与耻骨直肠肌,延伸至皮下脂肪处,于肿块上端6cm处切断分离直肠系膜,并切断肠管,行结肠造瘘处理,外翻乙状结肠断处,缝合其与腹壁真皮层间断处。②会阴部分。从肛门外周部分缝闭肛门,在距肛门外侧3cm处切开肛门外皮肤组织,向上游离双侧肛门外括约肌,将其与腹部游离平面进行会和,向上游离会阴浅横肌后端,将其与腹部游离平面会和,切除肿瘤、肛门、直肠、乙状结肠、肛管及附近结缔组织、韧带与淋巴结,缝合切口,关闭盆底腹膜间隙。术毕使用生理盐水反复冲洗腹腔,待确定患者无活动性出血后,作引流管引出固定。对照组则接受常规开腹手术治疗,切除肿瘤组织,引流后缝合切口。
1.3 观察指标 记录两组患者手术时间、术中出血量、术后首次排气时间、术后肠鸣音恢复时间、首次下床活动时间及住院时间,记录术后并发症发生率,并对患者实施为期6个月的随访调查,统计复发转移率。
1.4 统计学分析 采用SPSS19.0统计学软件处理,计数资料采用χ2检验,计量资料采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 手术及术后恢复指标 两组患者手术时间比较,差异无统计学意义(P>0.05);观察组术中出血量为(109.4±34.9)mL,明显低于对照组,且其术后首次排气时间、肠鸣音恢复时间、下床活动时间及住院时间分别为(3.2 ± 1.3)d、(2.5 ± 0.9)d、(2.6 ± 0.7)d、(11.2 ±6.2)d,明显优于对照组(P <0.05)。见表1。
表1 两组患者手术及术后恢复指标比较 ±s)
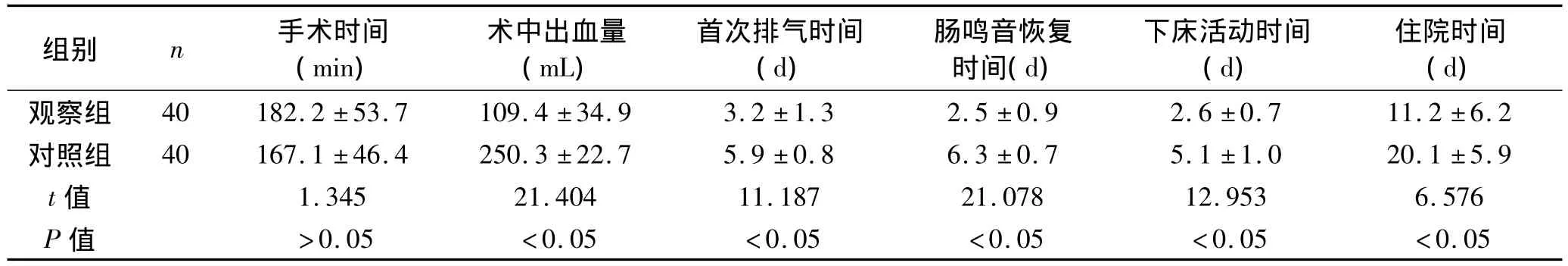
表1 两组患者手术及术后恢复指标比较 ±s)
组别 n 手术时间(min)术中出血量(mL)首次排气时间(d)肠鸣音恢复时间(d)下床活动时间(d)住院时间(d)观察组 40 182.2 ±53.7 109.4 ±34.9 3.2 ±1.3 2.5 ±0.9 2.6±0.7 11.2 ±6.2对照组 40 167.1 ±46.4 250.3 ±22.7 5.9 ±0.8 6.3 ±0.7 5.1 ±1.0 20.1 ±5.9 t值 1.345 21.404 11.187 21.078 12.953 6.576 P值 >0.05 <0.05 <0.05 <0.05 <0.05 <0.05
2.2 并发症及复发转移率 观察组术后肠梗阻1例,腹腔出血1例,并发症发生率明显低于对照组(P<0.05);术后局部复发1例,远处转移1例,术后复发转移率同样低于对照组(P<0.05)。见表2。
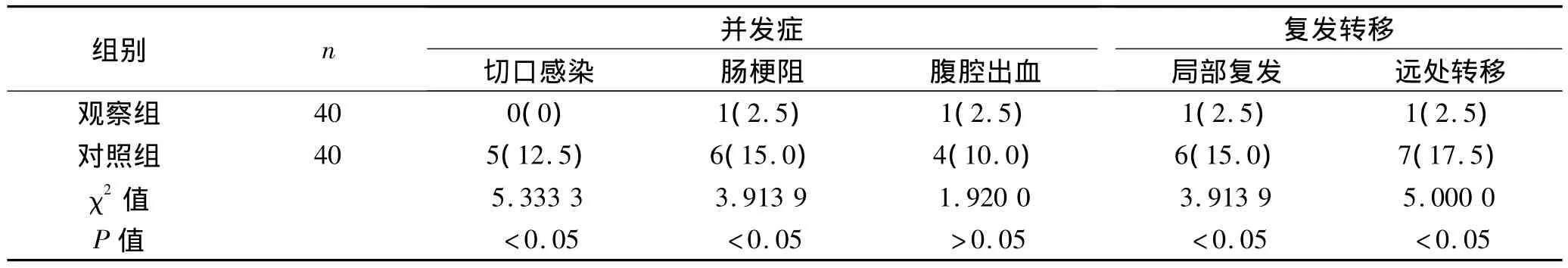
表2 两组患者术后并发症及复发转移率比较 [n(%)]
3 讨论
腹会阴联合切除术是手术治疗无法保留肛门低位直肠癌患者的标准术式。近年来,随着医学研究的不断深入与发展,腹会阴联合切除术的治疗效果及远期生存效果受到医学领域研究者的质疑[5]。
2007年,有学者提出经会阴入路切除肛提肌的柱状腹会阴联合切除术,随着术式的改良,肛提肌外腹会阴联合切除术(ELAPE)证实确立[6]。其扩大了会阴部的切除范围,实现肛提肌与直肠系膜的完整切除,有效降低了病灶环周切缘的阳性率,同时降低了低位直肠癌的术后复发转移率,因而可将ELAPE术式作为替代传统术式的有效方案[7]。相较传统术式而言,手术操作平面更清晰且明确,手术视野更为清晰,可满足切除肿瘤周围组织的要求,同时其强调手术切除的完整性,将低位直肠系膜、肛管与肛提肌完整切除,可降低术中穿孔发生率,减轻手术对患者会阴部的创伤,同时降低术后并发症发生率[8]。且辅助使用腹腔镜,可进一步明确其解剖结构,手术视野更为清晰,操作空间更大,在一定程度上可减轻传统手术操作对盆腔结构的破坏,且术中出血量少,对患者机体创伤小[9,10]。
本组研究中,观察组患者应用ELAPE手术治疗,在充分发挥肛提肌外腹会阴联合切除术的优势基础上,进一步对手术方式进行改良,使得需在会阴部完成的肛提肌外平面操作在腹腔镜指导下完成,并从肛提肌盆壁起始端切除肛提肌,从其双侧分离肛提肌外平面、外括约肌与耻骨直肠肌,并游离至皮下脂肪处,可最大限度减少会阴部手术操作时间,减少创口暴露时间,同时推进了手术进程[11]。本组研究结果证实,采取ELAPE手术治疗的观察组患者术中出血量明显低于采用传统术式的对照组,观察组患者术后首次排气时间、肠鸣音恢复时间、首次下床活动时间均明显短于对照组,患者住院时间明显短于对照组,且观察组患者术后并发症发生率与复发转移率均显著低于对照组,进一步证实,在低位直肠癌患者临床治疗中应用ELAPE术式有较强的可行性,疗效确切。
综上所述,在低位直肠癌患者的临床治疗中,应用ELAPE手术,可扩大切除范围,明确解剖结构,可解决传统术式复发转移率高、远期生存率低的问题,且不会增加会阴部的创伤,安全性较高,可行性强,值得推广。
[1] 王振军,韩加刚.低位直肠癌肛提肌外腹会阴联合直肠切除术后的盆底修复[J].中华胃肠外科杂志,2014,15(6):540-543.
[2] 张 鑫,申占龙,谢启伟,等.肛提肌外腹会阴联合切除术与传统腹会阴联合切除术治疗低位直肠癌的对比研究[J].中华胃肠外科杂志,2014,17(11):1106 -1110.
[3] 刘 铭,白月奎,刘凯东,等.肛提肌外腹会阴联合切除术在低位直肠癌中的应用[J].国际外科学杂志,2013,40(7):461-464.
[4] 池 畔,陈致奋,林惠铭,等.腹腔镜经腹柱状腹会阴联合切除术治疗低位直肠癌[J].中华胃肠外科杂志,2012,15(6):589 -593.
[5] 叶颖江,申占龙,王 杉,等.肛提肌外腹会阴联合切除术的关键解剖和"两平面四边界"的手术原则[J].中华胃肠外科杂志,2014,17(11):1076 -1080.
[6] 徐慧荣,徐忠法,李增军,等.肛提肌外腹会阴联合切除术的研究进展[J].中华胃肠外科杂志,2013,16(7):698-700.
[7] 池 畔,陈致奋.肛提肌外腹会阴联合直肠切除术治疗低位直肠癌[J].中华胃肠外科杂志,2014,15(6):534 -539.
[8] 韩加刚,王振军,魏广辉,等.个体化柱状腹会阴联合切除术治疗低位直肠癌的初步探索[J].中华外科杂志,2013,51(4):335 -338.
[9] 谢忠士,刘铜军,张海山,等.腹腔镜下直肠癌柱状经腹会阴切除术9例[J].中华胃肠外科杂志,2013,16(12):1219-1220.
[10]姚宏伟,李文迪,田茂霖,等.盆底结构的再认识及低位直肠癌行肛提肌外腹会阴联合切除术后盆底修复方法的探讨[J].中华外科杂志,2014,52(11):803 -806.
[11]李 昂,曹 锋,刘殿刚,等.腹腔镜下肛提肌外腹会阴联合切除术与传统Miles手术近期疗效的对比研究[J].腹部外科,2014,27(4):267 -270.
