急性呼吸窘迫综合征患者NT—proBNP与病情严重程度及预后的关系
2015-07-16周烨强华锋
周烨强 华锋
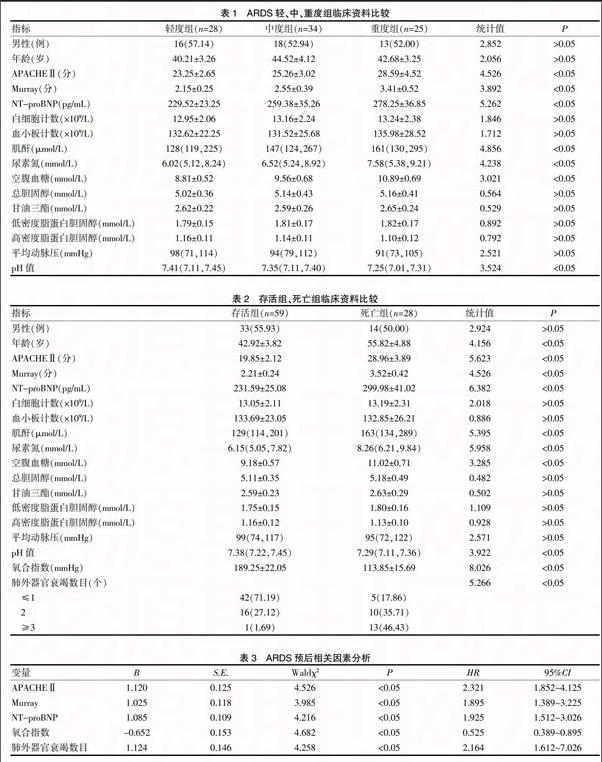
[摘要] 目的 探讨急性呼吸窘迫综合征(ARDS)患者氨基末端B型脑钠肽(NT-proBNP)与病情严重程度及预后的关系。 方法 选择87例ARDS患者,在积极治疗的同时,根据柏林标准病情严重程度分层分为轻度组、中度组和重度组,根据住院期间预后分为存活组和死亡组,分析不同严重程度及预后相关因素、NT-proBNP与不同病情严重程度和住院期间预后的关系。 结果 不同严重程度患者APACHEⅡ、Murray、NT-proBNP、肌酐、尿素氮、空腹血糖、pH值差异均有统计学意义(P<0.05)。APACHEⅡ、Murray、NT-proBNP与ARDS严重程度呈正相关(r=0.595、0.545、0.563,P<0.05)。APACHEⅡ、Murray分别与NT-proBNP呈正相关(r=0.584、0.544,P<0.05)。存活组与死亡组年龄、APACHEⅡ、Murray、NT-proBNP、肌酐、尿素氮、空腹血糖、pH值、氧合指数、肺外器官衰竭数目差异均有统计学意义(P<0.05)。APACHEⅡ、Murray、NT-proBNP、肺外器官衰竭数目是ARDS近期预后独立危险因素,氧合指数是保护因素(P<0.05)。NT-proBNP对ARDS预后判断的ROC曲线下面积为0.798,截点为333.92 pg/mL,灵敏度为81.92%,特异度为91.89%,约登指数为0.732。 结论 血浆NT-proBNP有助于早期判断ARDS严重程度及住院期间预后,可作为临床预测标志物。
[关键词] 急性呼吸窘迫综合征;氨基末端B型脑钠肽;严重程度;预后
[中图分类号] R459.7 [文献标识码] A [文章编号] 1673-9701(2015)11-0011-05
[Abstract] Objective To investigate the acute respiratory distress syndrome(ARDS) in patients with amino-terminal pro-B-type relationship of brain natriuretic peptide (NT-proBNP) and the severity and prognosis. Methods A total of 87 cases of ARDS patients in active treatment at the same time, according to the severity of Berlin standards groups stratified into mild, moderate and severe groups, divided according to the prognosis of survival group and death group during hospitalization, relationship of different severity and prognostic factors, NT-proBNP with different severity and prognosis during hospitalization were analyzed. Results The severity of the patient APACHEⅡ, Murray, NT-proBNP, creatinine, blood urea nitrogen, fasting glucose, pH value of the differences were statistically significant (P<0.05). APACHEⅡ, Murray, NT-proBNP and severity of ARDS were positively correlated (r=0.595, 0.545, 0.563, P<0.05). APACHEⅡ, Murray was positively correlated with NT-proBNP(r=0.584, 0.544, P<0.05). The differences of age, APACHEⅡ, Murray, NT-proBNP, creatinine, blood urea nitrogen, fasting blood glucose, pH value, oxygenation index, number of extrapulmonary organ failure of survival and nonsurvivors groups were statistically significant (P<0.05). APACHEⅡ, Murray, NT-proBNP, the number of extrapulmonary organ failure were independent risk factor for prognosis ARDS, oxygenation index was a protective factor (P<0.05). The area under the ROC curve for NT-proBNP for prognosis ARDS was 0.798, cut-off point for 333.92 pg/mL, the sensitivity of 81.92% and the specificity was 91.89%, Youden index was 0.732. Conclusion Plasma NT-proBNP helps early prognosis of ARDS severity and duration of hospitalization, can be used as markers of clinical predictors.
[Key words] Acute respiratory distress syndrome; Amino-terminal pro-B-type natriuretic peptide; Severity; Prognosis
急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是一种以进行性呼吸窘迫所致顽固性低氧血症为特点的急性呼吸衰竭,病情急骤,可引起多脏器功能障碍甚至衰竭,随着ARDS救治技术不断发展,患者预后有所提高,但病死率仍居高不下[1]。早期对ARDS病情及预后进行判断,对临床救治具有重要的指导作用,便捷、快速、有效的临床预测指标也成为严重热点。氨基末端B型脑钠肽(NT-proBNP)一直作为心脏疾病危险分层和预后的重要指标,近期研究报道,NT-proBNP对非心源性疾病病情及预后也有较高的诊断价值[2,3]。本研究对血浆NT-proBNP与ARDS病情严重程度及预后的关系进行探讨,为临床早期判断和制定ARDS救治方案,提高救治成功率提供参考。
1 资料与方法
1.1临床资料
选择2012年1月~2014年6月我院急诊收治的急性呼吸窘迫综合征患者87例,纳入:年龄≥18岁患者;符合2006年中华医学会重症医学会推荐的急性呼吸窘迫综合征诊断标准[4];入院24 h内存活者。排除:严重胸部开放性外伤、肺动脉栓塞、严重心脑血管病史、内分泌系统疾病、凝血功能障碍、肝肾功能衰竭、恶性肿瘤、心源性肺水肿等;确诊后非急性呼吸窘迫综合征致死的患者。其中男47例,女40例,年龄23~74岁,平均(42.19±6.94)岁。按ARDS柏林标准[5]根据氧合指数进行严重程度分层:轻度28例,中度34例,重度25例。入院确诊后均积极进行ARDS规范治疗,给予呼吸机辅助治疗、纠正电解质紊乱、纠正酸碱失衡、抗感染、营养支持、肾替代治疗等。
1.2方法及观察指标
回顾性分析所有患者入院时(确诊2 h内)急性生理与慢性健康状况评分系统Ⅱ(APACHEⅡ)及Murray急性肺损伤评分,空腹外周静脉NT-proBNP、血常规、肌酐、尿素氮、空腹血糖、血脂四项,平均动脉压、动脉血气分析,氧合指数;记录患者机械通气时间;根据病情严重程度分层进行分组(轻度组、中度组、重度组),观察近期预后,分为存活组和死亡组,时间终点为确诊至确诊后28 d,事件终点为观察期内死亡。分析不同严重分层组临床资料、血浆NT-proBNP水平与严重程度及肺功能相关指标关系;分析不同近期预后相关因素,并采用受试者工作曲线(ROC曲线)检验血浆NT-proBNP水平对近期预后判断的准确性。
1.3诊断与评价标准
ARDS诊断标准:具备ARDS高危因素;急性起病、呼吸窘迫;低血压症;胸X线示双肺浸润阴影;氧合指数≤300 mmHg。严重程度分层:轻度:200 mmHg<氧合指数≤300 mmHg;中度:100 mmHg<氧合指数≤200 mmHg;重度≤100 mmHg[3]。APACHEⅡ:共34项参数,总分0~71分,分值越高,病情严重程度越高,死亡风险越高[6]。Murray急性肺损伤评分:包括胸片、低氧血症、PEEP、呼吸系统评分,最终评分为总分除以参与评分的项目数,分值越高肺损伤越严重,0.1~2.5分为轻度至中度肺损伤,>2.5分为重度肺损伤[7]。
1.4统计学处理
数据录入、查重及逻辑纠错采用Epidata 3.01软件,统计学分析采用SPSS20.0软件,计数资料用百分比表示,采用χ2检验,计量资料行正态性检验,符合正态分布采用(x±s)表示,两组间比较采用t检验,多组比较采用方差分析,非正态分布采用中位数[Me(P25,P75)]表示,采用非参数检验;相关性分析采用Spearman等级相关分析和Pearson直线相关分析;危险因素采用COX比例风险回归模型进行分析;诊断价值采用受试者工作曲线(ROC曲线)进行分析。P<0.05为差异有统计学意义。
2结果
2.1 ARDS轻、中、重度组临床资料比较
三组性别、年龄、白细胞计数、血小板计数、血脂四项、平均动脉压差异均无统计学意义(P>0.05),三组APACHEⅡ、Murray、NT-proBNP、肌酐、尿素氮、空腹血糖、pH值差异均有统计学意义(P<0.05),见表1。
2.2各指标相关性分析
Spearman等级相关分析显示,APACHEⅡ、Murray、NT-proBNP与ARDS严重程度呈正相关(r=0.595, 0.545,0.563,P<0.05),肌酐、尿素氮、空腹血糖、pH值与ARDS严重程度无明显等级相关性(r=0.213、0.205、0.241、0.211,P>0.05)。Pearson直线相关分析APACHEⅡ、Murray分别与NT-proBNP呈正相关(r=0.584、0.544, P<0.05)。
2.3存活组、死亡组临床资料比较
住院期间死亡28例,存活59例,存活组和死亡组性别、白细胞计数、血小板计数、血脂四项、平均动脉压差异无统计学意义(P>0.05),两组年龄、APACHEⅡ、Murray、NT-proBNP、肌酐、尿素氮、空腹血糖、pH值、氧合指数、肺外器官衰竭数目差异均有统计学意义(P<0.05),见表2。
2.4 ARDS预后相关因素分析
将以上有统计学意义的项目作为自变量带入多因素COX风险回归方程,以近期死亡为因变量,其中APACHEⅡ、Murray、NT-proBNP、肺外器官衰竭数目是ARDS近期预后独立危险因素,氧合指数是保护因素(P<0.05),结合以上结果可见,NT-proBNP与APACHEⅡ、Murray、氧合指数(严重程度分层)相互间有关联,见表3。
2.5 NT-proBNP对ARDS预后判断价值分析
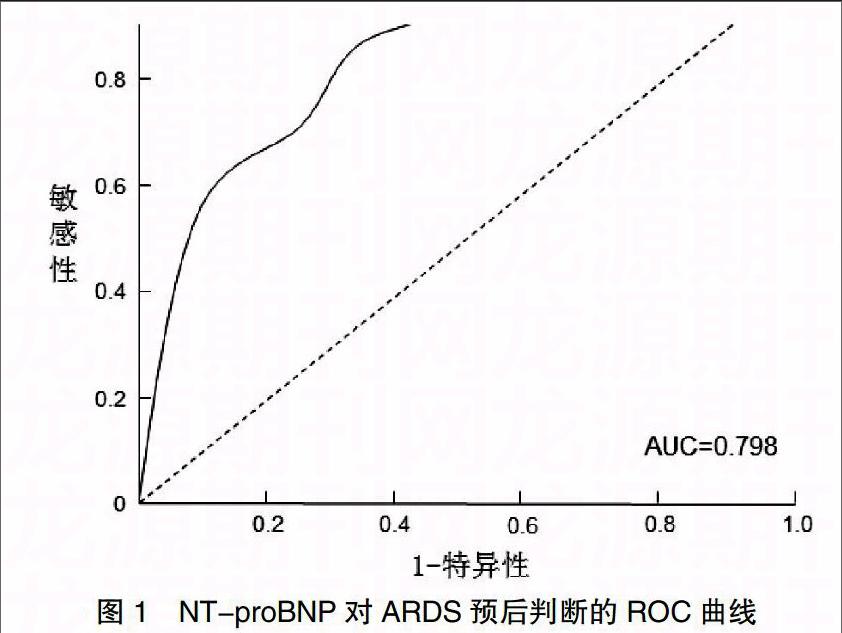
NT-proBNP对ARDS预后判断的ROC曲线下面积为0.798,截点为333.92 pg/mL,灵敏度为81.92%,特异度为91.89%,约登指数为0.732。见图1。
3讨论
ARDS是由肺内、外严重疾病或创伤导致的肺毛细血管弥漫性损伤、肺血管通透性增强发生肺不张、肺水肿、透明膜形成等病理变化引起的呼吸系统严重疾病,常急性起病,病情变化急骤,是棘手的急危重症,由于尚缺乏特效治疗手段,死亡率仍在高位徘徊,近年的循证医学报道其住院期间病死率在29.3%~68.3%[8,9]。本研究28 d内死亡病例28例,病死率为32.18%。肺挫伤是最常见的病因之一,肺部遭受严重顿挫创伤后导致肺实质损害,也是本研究对象的主要病因。氧合指数严重下降是ARDS的重要临床特征,1994年欧美标准将氧合指数≤300 mmHg作为诊断标准之一,2011年柏林标准以氧合指数作为ARDS严重程度分层的主要指标,根据不同分层选择适合的干预强度,指导临床救治工作[10]。APACHEⅡ评分和Murray评分是急诊及ICU常用的病情程度评分标准,两者评分可为临床判断危重病情提供参考,但由于评分项目多,操作较为复杂而存在一定的不足。因此,早期、简便、快速的临床指标对ARDS诊断、救治有重要临床意义。
心肌细胞在释放pro-BNP时分解为1∶1的无活性NT-proBNP和有活性BNP,NT-proBNP半衰期较BNP长,抗干扰性和稳定性更好在心脏疾病的诊断、病情和预后判断方面有较成熟的应用,NT-proBNP水平与心肌梗死、心力衰竭等严重心脏疾病严重程度及住院死亡率密切相关,是临床常用的检测指标[11]。多项研究显示,NT-proBNP对病情的判断作用已不仅限于心脏疾病范围,在其他系统如脓毒症、呼吸衰竭、ARDS等急危重症临床判断也得到应用[2,12]。本研究以血浆NT-proBNP作为研究目标,结果显示,血浆NT-proBNP与APACHEⅡ评分和Murray评分等成熟评分系统一样与ARDS严重程度有关,并均呈有统计学意义的正相关性,其他肌酐、尿素氮、空腹血糖、pH值可在一定程度上反映ARDS病情,但并没有显著的等级相关性。血浆NT-proBNP水平越高反映ARDS病情越严重,并呈等级相关性,其原因可能与ARDS发病后继发循环系统紊乱,肺动脉高压导致心脏负荷增加,心肌细胞受牵连甚至损伤有关[13]。同时,血浆NT-proBNP还与APACHEⅡ评分和Murray评分均呈直线正相关,说明血浆NT-proBNP水平可与APACHEⅡ评分或Murray评分相应,共同反应ARDS患者病情,这一结果与其他心脏疾病研究结果相似,并由于其检测手段更简便,而具有较高的临床应用价值,为临床提供新思路。
ARDS预后与多种因素相关,本研究结果显示,年龄、APACHEⅡ、Murray、NT-proBNP、肌酐、尿素氮、空腹血糖、pH值、肺外器官衰竭数目都是ARDS预后的相关因素,其中肺外器官衰竭数目是患者全身状态的重要反应,一旦患者出现多器官功能障碍或衰竭,死亡率将显著升高,这也是临床极力避免的严重情况。肌酐、尿素氮、空腹血糖、pH值反映患者肝肾功能损害、应激状态和酸碱失衡状态的严重程度与ARDS预后有一定的联系[14]。结果显示,APACHEⅡ、Murray、NT-proBNP、肺外器官衰竭数目、氧合指数与ARDS预后关系更为密切,APACHEⅡ、Murray、NT-proBNP、肺外器官衰竭数目是独立危险因素,肺外器官衰竭数目作为疾病进展过程中的重要指标,不具备早期判断的意义;APACHEⅡ、Murray、NT-proBNP均是早期判断指标,均与严重程度分层有关,而氧合指数越高其住院期间死亡风险越低,反映了四者之间的关联性;血浆NT-proBNP可反映ARDS患者病情严重程度,也与预后有关,且临床应用简单、直观,应用前景较好。进一步ROC曲线分析显示,NT-proBNP作为ARDS预后的判断指标,以333.92 pg/mL作为截点,灵敏度、特异度最佳,约登指数所示真实性也较高。有研究显示,心力衰竭住院预后血浆NT-proBNP判断截点在2321~3001 pg/mL[15-17],可见血浆NT-proBNP在心脏疾病与非心脏疾病的截点存在显著的差异,可避免混淆,笔者认为如果血浆NT-proBNP显著大幅升高,则可能提示患者存在心脏损害,应及时诊断治疗。
综上所述,血浆NT-proBNP有助于早期判断ARDS严重程度及住院期间预后,操作简便、有效,可作为ARDS临床预测标志物。
[参考文献]
[1] 敖丹,常荣华. 急性呼吸窘迫综合征患者病死率相关因素研究进展[J]. 中华临床医师杂志,2014,22(2):270-273.
[2] 周继光,李起栋,洪钰锟. 急性肺挫伤患者N末端B型钠尿肽前体的动态变化及其意义[J]. 中华临床医师杂志,2013,21(23):10709-10711.
[3] Byung Hoon,Park Young Sam,Kim Joon. N-terminal pro-brain natriuretic peptide as a marker of right ventricular dysfunction after open-lung approach in patients with acute lung injury/acute respiratory distress syndrome[J]. Journal of Critical Care,2011,26(3):241-248.
[4] 中华医学会重症医学分会. 急性肺损伤/急性呼吸窘迫综合征诊断和治疗指南(2006)[J]. 中华急诊医学杂志,2007,16(4):343-349.
[5] 李文雯,万献尧. 对急性呼吸窘迫综合征柏林诊断标准中有关校正氧合指数计算公式的修正[J]. 中华内科杂志,2014,53(8):677.
[6] 李百玲,柴家科,段红杰,等. 肺泡Ⅱ型上皮细胞在急性肺损伤/急性呼吸窘迫综合征中的研究进展[J]. 中华损伤与修复杂志,2014,9(3):77-79.
[7] 金芳,谢剑锋,潘纯,等. 肺应力和应变在急性呼吸窘迫综合征患者机械通气中应用的研究进展[J]. 中华医学杂志,2014,94(27):2156-2158.
[8] 苏晴,郑玉春,赵兵,等. 急性肺损伤与急性呼吸窘迫综合征患者生存分析[J]. 中国全科医学,2013,16(19):2222-2226.
[9] Se Kyu Kim,Young Ae Kang,Ji Ye Jung. Prognostic utility of changes in N-terminal pro-brain natriuretic peptide combined with sequential organ failure assessment scores in patients with acute lung injury/acute respiratory distress syndrome concomitant with septic shock[J]. Shock,2011, 36(2):109-114.
[10] 刘铸,晁彦公,高倩. 急性呼吸窘迫综合征患者肺超声影像学表现与柏林定义相关性分析[J]. 中华老年医学杂志,2014,33(3):297.
[11] 韦丙奇,杨跃进,张健,等. 血浆N末端B型利钠肽原对预测心力衰竭患者住院病死率的价值[J]. 中华心血管病杂志,2009,37(6):481-485.
[12] 周虹,曹秋梅,付研. 氨基末端B型利钠肽前体/B型利钠肽比值在心力衰竭合并肺部感染中的应用研究[J]. 中华全科医师杂志,2014,13(7):587-589.
[13] 王坤,高松,许林艳. NT-proBNP检测在心力衰竭诊断中应用的临床价值[J]. 浙江临床医学,2014,23(9):1465-1466.
[14] Rogier M Determann,Annick A N M,Royakkers Jacqueline. Serum levels of N-terminal proB-type natriuretic peptide in mechanically ventilated critically ill patients-relation to tidal volume size and development of acute respiratory distress syndrome[J]. BMC Pulmonary Medicine,2013,13(4):42.
[15] 赵庆军,黄丽. 慢性心力衰竭病人NT-proBNP水平与心功能分级的关系[J]. 中西医结合心脑血管病杂志,2014, 12(2):158-159.
[16] 丁峰,吴亚杰,樊朝美,等. 急性心肌梗死合并糖尿病患者血浆B型钠尿肽水平预测主要心脏不良事件的价值[J]. 中华老年心脑血管病杂志,2014,16(5):494-496.
[17] 张宁,刘文娴. 血浆N末端脑钠肽前体联合全球急性冠状动脉事件注册评分建立非ST段抬高型急性冠状动脉综合征临床风险预测模型的研究[J]. 中国医药,2014,9(3):314-318.
(收稿日期:2014-12-08)
