椎间隙高度对Prestige LP颈椎间盘置换术后活动度和疗效的影响
2015-07-02娄纪刚刘浩龚全戎鑫李会波孟阳武文杰
娄纪刚,刘浩,龚全,戎鑫,李会波,孟阳,武文杰
(四川大学华西医院骨科,四川 成都 610041)
临床论著
椎间隙高度对Prestige LP颈椎间盘置换术后活动度和疗效的影响
娄纪刚,刘浩*,龚全,戎鑫,李会波,孟阳,武文杰
(四川大学华西医院骨科,四川 成都 610041)
目的 分析术前、术后椎间隙高度对单节段Prestige LP人工颈椎间盘置换术后置换节段活动度和临床效果的影响。方法 2008年2月至2013年4月,63 例患者在我院行Prestige LP人工颈椎间盘单节段置换术,其中男31 例,女32 例;年龄28~68 岁,平均47.6 岁。神经根型颈椎病32 例,脊髓型颈椎病25 例,混合型颈椎病6 例。置换节段:C3~41 例,C4~55 例,C5~652 例,C6~74 例,C7T11 例。收集患者术前及术后门诊随访时颈椎正侧位及功能位X线片,利用CANVAS软件测量术前、术后椎间隙高度和目标节段屈伸活动度(range of motion,ROM),临床效果评价采用JOA评分和NDI评分。研究术前、术后椎间隙高度对术后置换节段活动的影响,并进行椎间隙高度与术后置换节段活动度和临床效果的相关性分析。结果 人工颈椎间盘置换术后置换节段ROM为(10.8±3.2)°,术前置换关节ROM为(10.4±3.3)°,差异无统计学意义(P>0.05);术后置换节段椎间隙高度为(7.0±0.9) mm,术前椎间隙高度为(4.6±1.0) mm,差异有统计学意义(P<0.05)。术前椎间隙高度小于4.0 mm的患者,人工颈椎间盘置换术后置换节段ROM相比术前平均增加0.7°(P<0.05);而术前椎间隙高度大于4.0 mm的患者,术后置换节段ROM与术前相比差异无统计学意义(P>0.05)。术后置换节段椎间隙高度大于6 mm的患者术后ROM平均为11.3°,术后椎间隙高度小于6 mm的患者术后ROM平均为8.8°,差异有统计学意义(P<0.05);而两组间术后JOA评分、NDI评分差异均无统计学意义(P>0.05)。术后置换节段椎间隙高度小于8 mm的患者术后ROM平均为11.2°,术后椎间隙高度大于8 mm的患者术后ROM平均为9.1°,差异有统计学意义(P<0.05);两组间术后JOA评分、NDI评分则差异无统计学意义(P>0.05)。术前、术后椎间隙高度与术后置换节段ROM、术后JOA评分和NDI评分均无明显相关性。结论 术前椎间隙高度小于4.0 mm的患者行Prestige LP人工颈椎间盘置换术后置换节段活动度改善更明显。术后置换节段椎间隙高度主要在6~8 mm时的置换节段活动度相对较大,但与患者术后神经症状的改善程度无关。
人工颈椎间盘置换术;椎间隙高度;活动度;临床效果
人工颈椎间盘置换作为治疗退行性颈椎病的一种新方法,近年来发展迅速。它能保持目标节段椎间隙高度和活动度,减少邻近节段椎间盘内压力,理论上能延缓邻近节段的加速退变[1-3]。术后置换节段活动度的维持是其首要目的,已有部分研究[4-5]表明目标节段椎间隙高度变化可影响术后置换节段屈伸活动度,但椎间隙高度绝对值对Prestige LP置换术后置换节段活动度的影响尚未见报道。因此,我们主要从该方面分析了椎间隙高度对Prestige LP置换术后置换节段活动度(range of motion,ROM)的影响,以及应用JOA评分、NDI评分评价椎间隙高度对临床效果的影响,现报告如下。
1 资料与方法
1.1 一般资料 对2008年2月至2013年4月于我院行单节段Prestige LP人工颈椎间盘置换术的63 例患者资料进行回顾性分析。患者男31 例,女32 例;年龄28~68 岁,平均47.6 岁。神经根型颈椎病32 例,脊髓型颈椎病25 例,混合型颈椎病6 例。置换节段:C3~41 例,C4~55 例,C5~652 例,C6~74 例,C7T11 例。所有患者术前及门诊随访时均行颈椎正侧位和伸屈位X线片。
1.2 手术方法 全麻满意后,患者取仰卧位,以颈枕置于患者颈后固定颈椎。C型臂X线机透视患者颈椎,确保颈椎处于中立位并略向后伸,然后用胶带固定患者头部,防止术中颈部活动,同时适度牵拉患者双肩,使术野区域得以充分显露。消毒铺巾完毕后,取目标节段椎间隙右侧颈前横切口,充分暴露置换节段后,再透视进一步明确目标椎间隙。切开椎间盘前方纤维环,尽可能清除髓核组织。使用Caspar撑开器平行撑开目标椎间隙,并用刮匙及椎板咬骨钳清除后方残余纤维环及髓核组织,打开后纵韧带,行椎管减压,明胶海绵彻底止血。使用PRESTIGE LP专用试模器确定植入假体的大小。试模满意后于椎体相应位置打孔、开槽,植入确定型号的假体。再次透视患者颈椎正侧位,明确假体位置合适后,冲洗伤口,安置引流管,逐层缝合伤口。
1.3 评估指标 临床效果:采用日本骨科协会(Japanese orthopaedic association,JOA)评分评估神经功能的恢复情况;采用颈椎功能障碍指数(neck disability index,NDI)评估颈痛程度及其造成的功能障碍。
影像学指标:在颈椎侧位及功能位X线片上测量目标节段术前、术后椎间隙高度(见图1)和屈伸活动度(见图2),所有测量工作均利用ACDSEE CANVAS 11软件完成。术前椎间隙高度为侧位X线片上拟置换节段椎间隙上下终板最前缘和上下终板最后缘距离之和的平均值,术后椎间隙高度则为假体上下板最前缘和上下板最后缘距离之和的平均值。手术节段活动度为功能位X线片上沿拟置换节段上位椎体下终板和下位椎体上终板各划一直线,置换后则沿假体上下缘各划一直线,测量此二直线所成角,过伸、过屈位X线片两角度(过伸为正,过屈为负)之差即为手术节段活动度。
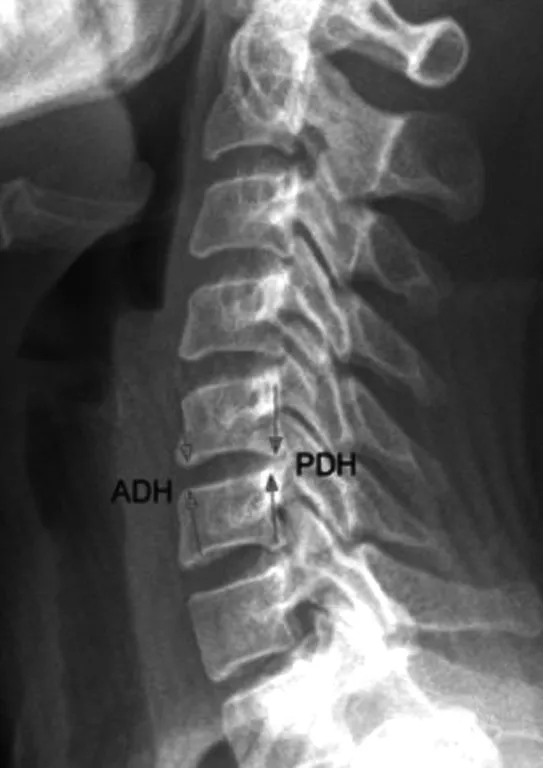
注:ADH-前缘椎间盘高度;PDH-后缘椎间盘高度;椎间高度=(ADH+PDH)/2
图1 颈椎侧位X线片上椎间高度测量示意
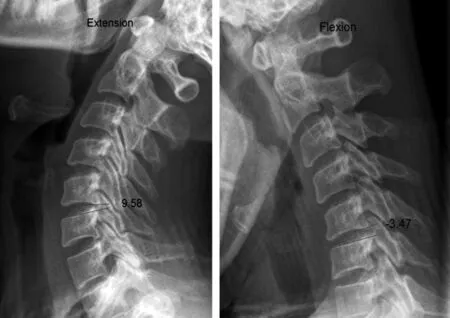
注:屈伸活动度=过伸活动度-过屈活动度
1.4 统计学方法 采用SPSS 19.0软件进行统计分析,用Kolmogorov-Smirnov法分析数据是否符合正态分布,统计方法有配对样本t检验,独立样本t检验,Pearson相关性分析。P<0.05为差异有统计学意义。
2 结 果
本组患者均获随访,随访时间6~50个月,平均14.2个月。手术前后影像学结果及临床效果比较见表1。
术前拟置换节段椎间隙高度与术后置换节段ROM、术后JOA评分、NDI评分进行相关性分析,差异均无统计学意义(P>0.05)。但根据术前椎间隙高度是否小于4.0 mm将患者分为两组,Ⅰ组(术前椎间隙高度小于4.0 mm)患者人工颈椎间盘置换术后置换节段ROM为(10.1±3.3)°,相比术前(9.5±2.9)°,平均增加0.7°(P<0.05);Ⅱ组(术前椎间隙高度大于4.0 mm)患者术后置换节段ROM为(11.0±3.1)°,与术前(10.8±3.4)°相比差异无统计学意义(P>0.05)。
术后置换节段椎间隙高度与术后置换节段ROM和术后JOA评分、NDI评分进行相关性分析,差异均无统计学意义(P>0.05)。根据术后置换节段椎间隙高度是否小于6 mm将患者分为两组,术后椎间隙高度<6 mm的患者术后置换节段ROM平均为8.8°,大于6 mm的患者术后ROM平均为11.3°,差异有统计学意义(P<0.05);两组间术后JOA评分、NDI评分差异均无统计学意义(P>0.05)。根据术后置换节段椎间隙高度是否小于8 mm将患者分为两组,术后椎间隙高度<8 mm的患者术后置换节段ROM平均为11.2°,大于8 mm的患者术后ROM平均为9.1°,差异有统计学意义(P<0.05);两组间术后JOA评分、NDI评分差异无统计学意义(P>0.05,见表2)。
表1 术前、术后影像学结果与临床效果比较
表2 不同分组的术后置换节段活动度与临床效果比较
3 讨 论
颈椎前路减压植骨融合内固定术是目前治疗颈椎病的经典术式,具有良好的临床效果。但融合术后不仅会造成颈椎运动功能受限,而且会导致邻近节段活动度代偿性增加,邻近节段椎间盘内压力增加,使其退变加速[6-7]。Hilibrand等[8]对374 例患者进行了随访,最长达21年,颈椎前路融合术后每年有2.9%的患者由于邻近节段退变而出现症状,术后5年和10年邻近节段出现退变的发生率分别为11.2%和19.2%。Baba等[9]研究认为颈椎前路融合术后7%~15%的患者最终随访时由于邻近节段退变需行二次手术。而人工颈椎间盘置换术可保持手术节段的活动度,避免邻近节段加速退变,延缓颈椎病的发生。因此,理解影响术后置换节段活动度的因素至关重要。
我们的研究发现术前椎间隙高度对术后置换节段活动度有影响。特别是术前置换节段椎间隙高度小于4.0 mm的患者术后置换节段活动度相比术前平均增加0.7°(P<0.05),而术前椎间隙高度大于4.0 mm的患者术后置换节段活动度与术前相比平均增加0.2°(P>0.05)。Peng等[10]分析了椎间隙高度对ProDisc-C颈椎间盘置换术后置换节段活动度的影响,同样发现术前椎间隙高度小于4.0 mm的患者术后置换节段活动度有明显改善,而术前椎间隙高度大于4.0 mm的患者术后置换节段活动度相比术前则无明显变化。这可能是因为术前椎间隙高度小于4.0 mm的患者目标节段椎间盘退变较重,椎间盘塌陷较大,术前目标节段活动度相对较小,术后置换节段活动度改善则较明显;而术前椎间隙高度大于4.0 mm的患者目标节段椎间盘退变较轻,术后置换节段活动度增加量相对较小。椎间盘高度降低与椎间盘退变程度有关,而椎间盘退变程度也可能影响椎间活动度。Tanaka等[11]研究了椎间盘退变与腰椎活动度的关系,结果发现早中期的椎间盘退变可能会增加节段性不稳和椎间活动度,而严重的椎间盘退变则会限制椎间活动度。另外,术前椎间隙高度丢失较多的患者,术中可能需要更彻底的减压,甚至包括后纵韧带的切除,可能会影响术前、术后活动度的变化。McAfee等[12]对颈椎间盘置换的体外研究发现,后纵韧带切除后颈椎屈伸活动度及侧偏活动度均明显增加。Cakir等[13]对腰椎的研究同样发现10 mm高的腰椎间盘置换术后,后纵韧带切除后的腰椎活动度相比保留后纵韧带的腰椎活动度明显增加。
术后椎间隙高度也可能影响术后置换节段活动度。术后椎间隙高度大于6 mm的患者术后置换节段活动度明显大于术后椎间隙高度小于6 mm的患者。而术后椎间隙高度大于8 mm的患者术后置换节段活动度则明显小于术后椎间隙高度小于8 mm的患者。表明人工颈椎间盘置换术后椎间隙高度在6~8 mm时术后置换节段活动度相对较大。人工颈椎间盘置换术的主要目的是恢复椎间隙高度,保持置换节段活动度。但如果术后椎间隙高度修复不足,则会限制术后置换节段活动度;而如果术后椎间隙高度过大,则会导致相应节段后方关节突关节囊及其他软组织张力过大,甚至关节突关节半脱位可能,也会导致术后置换节段活动度的下降[14]。Liu等[4]研究了影响人工颈椎间盘置换术后置换节段活动度的因素,发现术后椎间隙高度最大增加量(术后椎间隙高度-术前椎间隙高度)为3.9 mm,大于4.0 mm则可能会导致术后置换节段活动度下降。而Peng等[10]对术前、术后椎间隙高度和ProDisc-C颈椎间盘置换术后置换节段活动度的关系进行了分析,结果同样发现术后置换节段椎间隙高度在合适范围时术后置换节段活动度相对较大。
临床效果的评价采用JOA评分和NDI评分。我们的研究发现术后所有患者的JOA评分、NDI评分都较术前有明显改善,这与以前的文献报道一致[15-16]。但术前、术后置换节段椎间隙高度与患者JOA评分、NDI评分均无明显相关性,且术后椎间隙高度以6 mm和8 mm为界分组比较时,两组间JOA评分、NDI评分均无明显差异。术后椎间隙高度在6~8 mm时置换节段活动度相对较大,但JOA评分和NDI评分与术后椎间隙高度小于6 mm或大于8 mm相比并差异无统计学意义。
综上可知,一定范围内术前椎间隙高度丢失越多,人工颈椎间盘置换术后置换节段活动度改善越明显。术后置换节段椎间隙高度在6~8 mm时置换节段活动度相对较大,但末次随访时与患者术后神经症状的改善程度无关。
[1]Dmitriev AE,Cunningham BW,Hu N,etal.Adjacent level intradiscal pressure and segmental kinematics following a cervical total disc arthroplasty:an in vitro human cadaveric model[J].Spine(Phila Pa 1976),2005,30(10):1165-1172.
[2]Kelly MP,Mok JM,Frisch RF,etal.Adjacent segment motion after anterior cervical discectomy and fusion versus Prodisc-c cervical total disk arthroplasty:analysis from a randomized,controlled trial[J].Spine(Phila Pa 1976),2011,36(15):1171-1179.
[3]Kim SW,Limson MA,Kim SB,etal.Comparison of radiographic changes after ACDF versus Bryan disc arthroplasty in single and bi-level cases[J].Eur Spine J,2009,18(2):218-231.
[4]Kang KC,Lee CS,Han JH,etal.The factors that influence the postoperative segmental range of motion after cervical artificial disc replacement[J].Spine Journal,2010,10(8):689-696.
[5]赵衍斌,周非非,孙宇,等.影响 Bryan 人工颈椎间盘置换术后置换节段活动度的因素[J].中国脊柱脊髓杂志,2008,18(4):245-248.
[6]Eck JC,Humphreys SC,Lim TH,etal.Biomechanical study on the effect of cervical spine fusion on adjacent-level intradiscal pressure and segmental motion[J].Spine(Phila Pa 1976),2002,27(22):2431-2434.
[7]Matsunaga S,Kabayama S,Yamamoto T,etal.Strain on intervertebral discs after anterior cervical decompression and fusion[J].Spine(Phila Pa 1976),1999,24(7):670-675.
[8]Hilibrand AS,Carlson GD,Palumbo MA,etal.Radiculopathy and myelopathy at segments adjacent to the site of a previous anterior cervical arthrodesis[J].J Bone Joint Surg(Am),1999,81(4):519-528.
[9]Baba H,Furusawa N,Imura S,etal.Late radiographic findings after anterior cervical fusion for spondylotic myeloradiculopathy[J].Spine(Phila Pa 1976),1993,18(15):2167-2173.
[10]Peng CW,Quirno M,Bendo JA,etal.Effect of intervertebral disc height on postoperative motion and clinical outcomes after Prodisc-C cervical disc replacement[J].Spine J,2009,9(7):551-555.
[11]Tanaka N,An HS,Lim TH,etal.The relationship between disc degeneration and flexibility of the lumbar spine[J].Spine J,2001,1(1):47-56.
[12]McAfee PC,Cunningham B,Dmitriev A,etal.Cervical disc replacement-porous coated motion prosthesis:a comparative biomechanical analysis showing the key role of the posterior longitudinal ligament[J].Spine(Phila Pa 1976),2003,28(20):S176-185.
[13]Cakir B,Richter M,Schmoelz W,etal.Resect or not to resect:the role of posterior longitudinal ligament in lumbar total disc replacement[J].Eur Spine J,2012,21(Suppl 5):592-598.
[14]Liu JY,Ebraheim NA,Haman SP,etal.How the increase of the cervical disc space height affects the facet joint-An anatomy study[J].Spine,2006,31(12):E350-E354.
[15]张亮,冯新民,倪斌,等.Prestige LP 颈椎人工椎间盘置换治疗颈椎病的初期疗效[J].中国骨与关节损伤杂志,2013,28(7):607-609.
[16]Chen F,Yang J,Ni B,etal.Clinical and radiological follow-up of single-level Prestige LP cervical disc replacement[J].Arch Orthop Trauma Surg,2013,133(4):473-480.
Effect of Intervertebral Height on Postoperative Motion and Clinical Outcomes after Single Segment Prestige LP Cervical Arthroplasty
Lou Jigang,Liu Hao,Gong Quan,etal
(Department of Orthopaedics,West China Hospital,Sichuan University,Chengdu 610041,China)
Objective To analyze the influence of pre-and postoperative disc height on postoperative range of motion (ROM) and clinical outcomes after single segment Prestige LP cervical disc replacement.Methods 63 cases underwent single segment Prestige LP cervical disc replacement from February 2008 to April 2013.All patients were examined on lateral and flexion-extension radiographs.The intervertebral height and flexion-extension ROM were measured by the CANVAS,and the clinical outcomes were evaluated by Japanese Orthopaedic Association (JOA) and Neck Disability Index (NDI).The influence of pre-and postoperative disc height on postoperative ROM was investigated,and the correlation between the disc height and postoperative ROM or clinical outcomes was analyzed.Results The postoperative segmental ROM was (10.8±3.2)°,the preoperative segmental ROM was (10.4±3.3)° without statistical significance(P>0.05).The postoperative disc height was (7.0±0.9) mm,the preoperative disc height was (4.6±1.0) mm with statistical significance(P<0.05).Patients with less than 4 mm of preoperative disc height had a mean 0.7° increase in flexion-extension ROM after cervical arthroplasty(P<0.05),whereas patients with greater than 4 mm of preoperative disc height had no change in flexion-extension ROM(P>0.05).The postoperative ROM of patients with greater than 6 mm of postoperative disc height was 11.3°,the postoperative ROM of those with less than 6 mm of postoperative disc height was 8.8° with statistical significance(P<0.05).The postoperative ROM of patients with less than 8 mm of postoperative disc height was 11.2°,the postoperative ROM of those with greater than 8 mm of postoperative disc height was 9.1° with statistical significance(P<0.05),however,there is no significant difference in postoperative JOA and NDI between them(P>0.05).No correlation could be found between disc height and the postoperative ROM、JOA or NDI.Conclusion Patients with less than 4 mm of preoperative disc height benefit more in ROM after Prestige LP cervical disc replacement.The optimal postoperative intervertebral disc height range to maximize ROM is between 6 and 8 mm,however,the optimal range has no effect on clinical outcomes.
artificial cervical disc replacement;intervertebral height;range of motion;clinical outcomes
1008-5572(2015)04-0289-04
R681.5+5
B
2014-11-11
娄纪刚(1988- ),男,研究生在读,四川省成都市四川大学华西医院骨科,610041。
*本文通讯作者:刘浩
