二甲双胍与2型糖尿病患者大肠癌发病风险关系的Meta分析
2015-06-28颜英汤绍辉黄秋燕汤慧君
颜英,汤绍辉,黄秋燕,汤慧君
二甲双胍与2型糖尿病患者大肠癌发病风险关系的Meta分析
颜英,汤绍辉,黄秋燕,汤慧君
目的系统评价二甲双胍与2型糖尿病患者大肠癌发病风险之间的关系。方法检索建库至2014年11月PubMed、Embase、Medline、Cochrane Library、中国知网、万方数据库及维普数据库(VIP)中关于2型糖尿病患者使用二甲双胍治疗与大肠癌发病风险之间关系的队列研究或病例对照研究,采用RevMan 5.2统计软件进行Meta分析。采用Newcastle-Ottaua Scale (NOS)评分标准对纳入文献进行质量评估。结果共11篇文献符合纳入标准,其中8篇为队列研究,共包括12个研究,纳入447 234例患者,另3篇为病例对照研究,纳入24 032例患者。Meta分析结果如下:队列研究合并结果显示,与其他降糖药物相比,二甲双胍治疗可使2型糖尿病患者大肠癌发病风险降低30%(RR=0.70,95%CI 0.58~0.85,P=0.0002);病例对照研究合并结果显示,2型糖尿病患者使用二甲双胍治疗可降低大肠癌发病风险(OR=0.78,95%CI 0.71~0.86,P<0.00001)。结论二甲双胍治疗可降低2型糖尿病患者罹患大肠癌的风险。
结直肠肿瘤;二甲双胍;糖尿病,2型;Meta分析
大肠癌是一种常见的严重威胁人类生命健康的恶性肿瘤。全球大肠癌的发病率在男性位居恶性肿瘤的第4位,女性居第3位[1]。大肠癌发生的危险因素有高脂饮食、食物纤维摄入不足、遗传因素、便秘史、其他癌症家族史等。越来越多的研究表明,糖尿病可能是大肠癌发病的危险因素之一[2-3]。近年一些学者研究发现二甲双胍可降低2型糖尿病患者大肠肿瘤的发病率[4-6],但另一些研究对此持不同的意见,认为2型糖尿病患者使用二甲双胍治疗不能降低大肠癌的发病风险[7]。本研究对二甲双胍与2型糖尿病患者大肠癌发病风险之间的关系进行系统评价,以期为临床大肠癌的防治提供较可靠的依据。
1 资料与方法
1.1 文献检索 采用计算机检索PubMed、Embase、Cochrane Library、中国知网、万方数据库及维普数据库。检索语种为英文或中文。英文检索词:①“metformin” or “biguanides”or “antidiabetic” or “glucose-lowering” or “diabetes”;②“cancer” or “neoplasm”or “adenoma” or “polyp” or “tumor” or “malignancies”;③ “colorectal” or “colon” or “rectal” or “bowel”;④“risk” or “incidence”or “prevalence”。中文检索词:二甲双胍、降糖药、糖尿病、大肠癌、大肠肿瘤、结肠癌、直肠癌、风险。对综述性文献的参考文献进行二次检索。检索时间为建库至2014年11月。
1.2 文献的纳入和排除标准 纳入标准:①国内外已公开发表的关于2型糖尿病患者使用二甲双胍与大肠癌或大肠腺瘤(因为大肠腺瘤为大肠癌前期病变)关系的原始文献,研究文献为全文,语种为中文或英文;②各研究的目的、统计学方法相似,文献数据齐全;③研究类型包括队列研究和病例对照研究,队列研究中观察组为使用二甲双胍治疗者,对照组为使用其他降糖药物(包括磺脲类、噻唑烷二酮类、胰岛素或者其他药物联合)治疗者,病例对照研究中病例组为2型糖尿病合并大肠癌患者,对照组为2型糖尿病患者,暴露因素为使用二甲双胍治疗。排除标准:①研究设计缺陷,提供数据不全;②暴露因素为其他降糖药物,未评价二甲双胍与大肠癌的关系;③摘要、综述、重复报告。
1.3 数据提取及文献质量评价 由两名评价员根据纳入及排除标准独立进行计算机检索、阅读筛选文献,然后进行交叉核对,如有分歧则向第三方咨询并讨论取得最终一致。非随机对照研究采用Newcastle-Ottawa Scale(NOS)评分标准进行质量评估[8]。主要从研究对象的选择、可比性、结果或暴露三个方面评价文献质量。由2位评价员独立进行,一般至少5分方可被纳入进行Meta分析,最高分为9分,≥7分为高质量文献。
1.4 统计学处理 采用RevMan 5.2软件进行荟萃分析。在效应量分析时,所有结局指标均为二分类变量,队列研究采用RR值及95%CI表示,病例对照研究采用OR值和95%CI表示。P<0.05为差异有统计学意义。Mate分析前,先对纳入的各研究效应量进行统计学异质性分析,采用χ2检验判定,若P>0.05,表示各研究结果间无统计学异质性,采用固定效应模型进行合并分析;若P<0.05表示各研究间有显著异质性,则尽量寻找异质性原因,并尝试用亚组分析解释异质性,若仍无法解释,则采用随机效应模型进行合并分析。对每一个结局汇总指标均进行敏感性分析。采用漏斗图检测是否存在发表偏倚。
2 结 果
2.1 文献筛选过程 通过制定的检索策略初筛共获得1851篇文献,经阅读题目和摘要后排除1824篇,进一步阅读全文后排除16篇,最后符合标准的文献为11篇。
2.2 纳入文献特征及质量评分 纳入的11篇文献共15个研究,其中队列研究12个,病例对照研究3个,文献特征见表1、2。11篇研究的NOS评分均为8~9分(表3)。
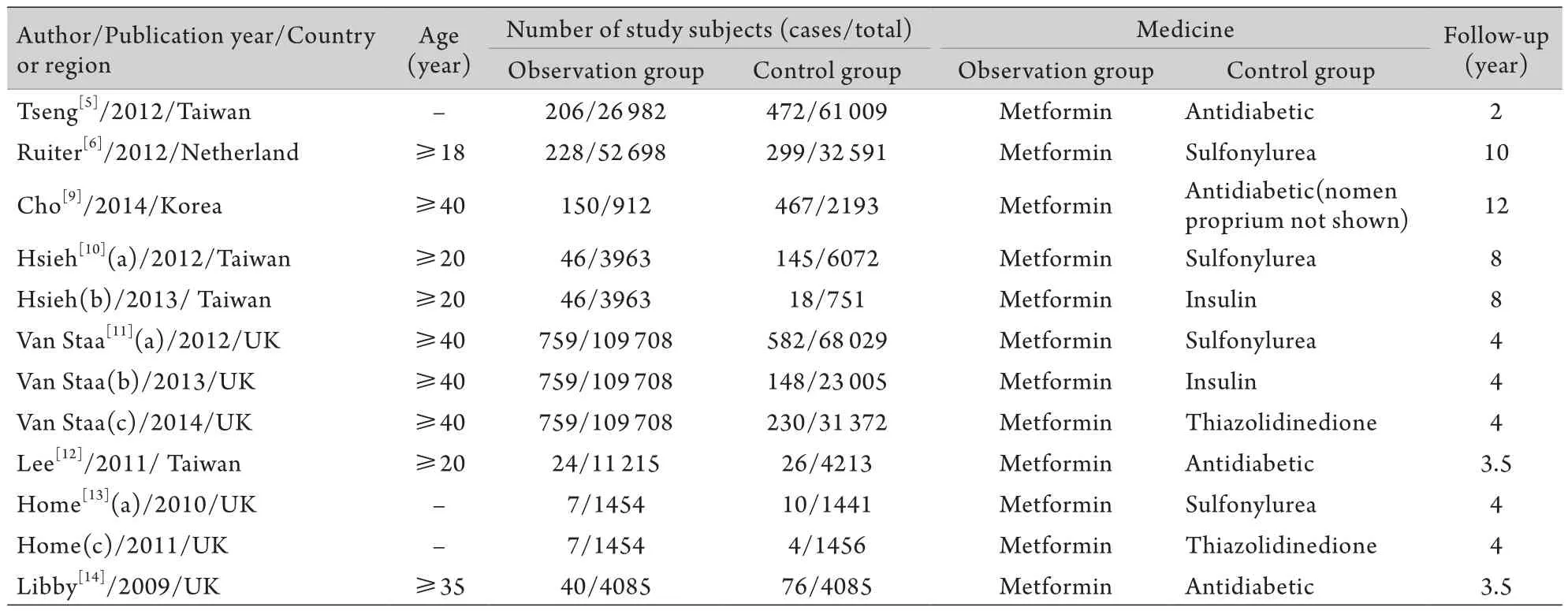
表1 纳入队列研究的基本情况Tab.1 Basic data of the included cohort studies
2.3 Meta分析结果 根据纳入研究的类型,分为队列研究组及病例对照研究组。8篇队列研究论文共包括12个研究,共447 234例患者,各研究间存在异质性,采用随机效应模型分析,结果显示,与其他降糖药物相比,二甲双胍治疗可使2型糖尿病患者大肠癌的发病风险降低30%(RR=0.70,95%CI 0.58~0.85,P=0.0002,图1)。3篇病例对照研究中,共24 032例患者,各研究间无异质性,采用固定效应模型分析,结果显示,大肠癌组服用二甲双胍治疗的比例明显低于对照组(OR=0.78,95%CI 0.71~0.86,P<0.00001,图2)。
2.4 敏感性分析和发表偏倚的评估 针对每一结局指标分别用固定效应模型和随机效应模型进行分析,结果基本一致;对纳入文献超过2篇的结局指标,去除最大值或最小值后汇总结局基本一致,提示本研究结果可靠。对纳入的队列研究及病例对照研究分别进行漏斗图分析,结果显示图形基本对称,表明无明显发表偏倚(图3、4)。
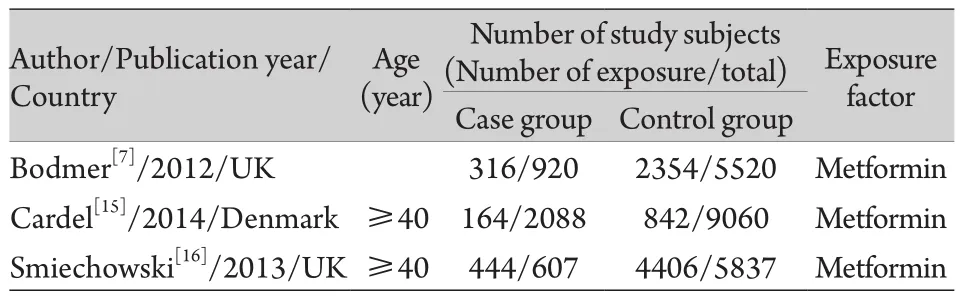
表2 纳入病例对照研究的基本情况Tab.2 Basic data of the included case-control studies

表3 纳入文献的NOS评分Tab.3 Quality assessment of referred literatures according to the Newcastle-Ottawa scale
3 讨 论
糖尿病和大肠癌作为两种常见的疾病有许多共同的危险因素。Lee等[12]通过前瞻性研究发现,2型糖尿病患者使用二甲双胍可以降低结直肠癌、肝癌及胰腺癌等恶性肿瘤的发生率。二甲双胍在恶性肿瘤中的作用引起了极大关注[17],吸引了很多研究者对其作用机制进行深入的研究和探讨。
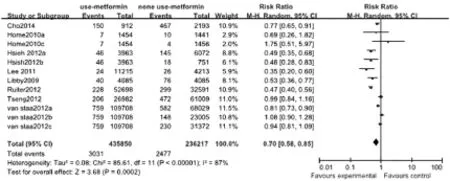
图1 二甲双胍与大肠癌发病关系的Meta分析森林图Fig.1 Forest plot of cohort studies in evaluating the effect of metformin on colorectal cancer

图2 二甲双胍与大肠癌发病关系的Meta分析森林图Fig.2 Forest plot of case-control studies in evaluating the effect of metformin on colorectal cancer
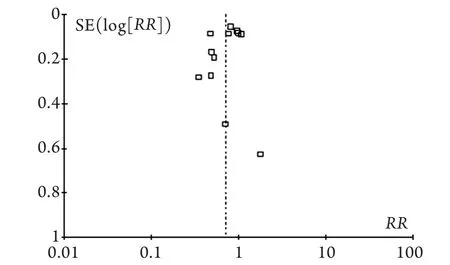
图3 12个队列研究发表偏倚的漏斗图Fig.3 Funnel plot of publication bias by 12 cohort studies
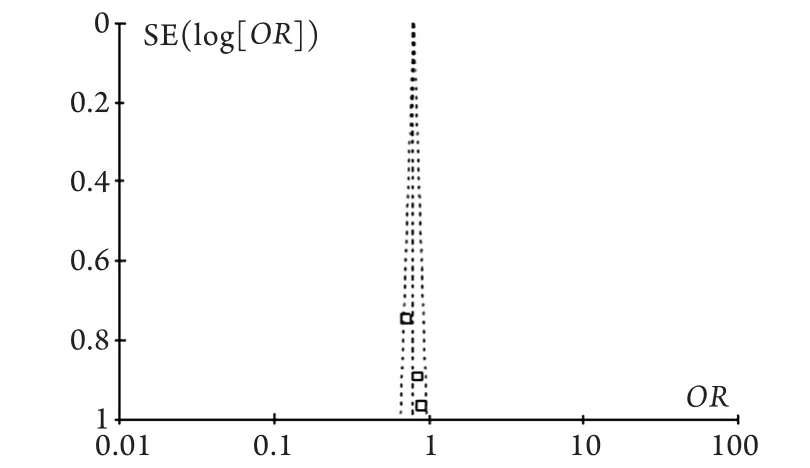
图4 3篇病例对照研究发表偏倚的漏斗图Fig.4 Funnel plot of publication bias by 3 case-control studies
二甲双胍是2型糖尿病的一线治疗药物,主要通过活化AMPK通路减少肝脏糖异生,同时促进脂肪和肌肉组织对葡萄糖的摄取,从而达到降低血糖的作用。AMPK不仅是细胞代谢的关键分子,同时还可通过负调控mTOR信号途径,起到抑制多种肿瘤细胞蛋白质合成与增殖的作用[18]。二甲双胍活化AMPK后,使p53磷酸化,导致p53蛋白积聚,增加细胞周期相关蛋白激酶抑制剂p21的表达,阻滞肿瘤细胞周期[19]。朱智峰等[20]研究发现,二甲双胍能够抑制人结肠癌细胞株SW480的增殖,使G0/G1期细胞周期阻滞,促进细胞凋亡,其机制可能与上调及下调某些细胞周期、凋亡相关基因的mRNA表达有关。2010年,Zhang等[21]通过对108 161例2型糖尿病患者的荟萃分析发现,二甲双胍治疗可以显著降低结直肠癌的发病率。但是,二甲双胍与大肠癌发生的关系仍存在争议。2012年Bodmer等[7]的一项病例对照研究显示,2型糖尿病患者口服二甲双胍治疗可能不影响大肠癌的发病风险。我们详细分析了Zhang等[21]的Meta分析,发现该研究存在一些缺陷:第一,纳入的研究文献偏少(2篇病例对照研究及3篇队列研究),并且将队列研究和病例对照研究两种完全不同类型的研究合并在一起进行Meta分析,因此结果值得商榷;第二,对纳入的文献未进行质量评价;第三,该论文纳入的Yang等[22]及Chung等[23]的2篇文献为评价胰岛素与2型糖尿病患者大肠癌发病风险之间的关系,根本未提及二甲双胍,故不能纳入其Meta分析中进行统计分析;第四,该文纳入的Currie等[24]的研究中原文未给出可计算RR值的原始数据,而该Meta分析将其进行合并,如何获取原始数据得出结果不得而知,故该结果存在可疑之处。
本研究首先排除了Zhang等[21]Meta分析中不符合纳入标准的3篇文献,最终共纳入了11篇文献,包括12个队列研究和3个病例对照研究,NOS评分≥8分,均为高质量研究。队列研究合并结果显示,口服二甲双胍治疗可使2型糖尿病患者大肠癌的发病风险降低30%,敏感性分析显示结果仍然保持稳定;病例对照研究合并结果也显示二甲双胍治疗可降低2型糖尿病患者大肠癌的发生风险。这些结果提示,在2型糖尿病患者中选用二甲双胍治疗,一方面可以发挥其卓越的降血糖效果,另一方面有可能预防或降低这类患者患大肠癌的风险,以改善其生存质量。不过,本研究尚存在一些不足之处:一些研究未提供详细的年龄、性别、二甲双胍治疗的剂量和持续时间等资料。尽管如此,本研究仍是一个纳入文献较多且文献质量较高的Meta分析,所得出的结论对于临床上大肠癌的防治有较重要的指导意义。期待进一步的基础研究及大样本、前瞻性的高质量临床试验,以更全面评价二甲双胍的抗大肠癌作用。
[1]Center MM, Jemal A, Ward E. International trends in colorectal cancer incidence rates[J]. Cancer Epidemiol Biomarkers Prev, 2009, 18(6):1688-1694.
[2]Brauer PM, Mckeown WGE. Familial aggregation of diabetes and hypertension in a case-control study of colorectal neoplasia[J]. Am J Epidemiol, 2002, 8(156):702-713.
[3]Inoue M, Iwasaki M, Otani T,et al. Diabetes mellitus and the risk of cancer results from a large-scale population-based cohort study in Japan[J]. Arch Intern Med, 2006, 166(17):1871-1877.
[4]Libby G, Donnelly LA, Donnan PT,et al. New user of metformin are at low risk of incident cancer:a cohort study among people with type 2 diabetes[J]. Diabetes Care, 2009, 32(9):1620-1625.
[5]Tseng CH. Diabetes, metformin use, and colon cancer:a population-based cohort study in Taiwan[J]. Eur J Endocrinol, 2012, 167(3):409-416.
[6]Ruiter R, Visser LE, van Herk-Sukel MP,et al. Lower risk of cancer in patients on metformin in comparison with those on sulfonylurea derivatives:results from a large population-based follow-up study[J]. Diabetes Care, 2012, 35(1):119-124.
[7]Bodmer M, Becker C, Meier C,et al. Use of metformin is not associated with a decreased risk of colorectal cancer:a casecontrol analysis[J]. Cancer Epidemiol Biomarkers Prev, 2012, 21(2):280-286.
[8]Schoenleber SJ, Kurtz DM, Talwalkar JA,et al. Prognostic role of vascular endothelial growth factor in hepatocellular carcinoma:systematic review and meta-analysis[J]. Br J Cancer, 2009, 100(9):1385-1392.
[9]Cho YH, Ko BM, Kim SH,et al. Does metformin affect the incidence of colonic polyps and adenomas in patients with type 2 diabetes mellitus[J]. Intest Res, 2014, 12(2):139-145.
[10]Hsieh MC, LeeTC, ChengSM,et al. The influence of type 2 diabetes and glucose-lowering therapies on cancer risk in the Taiwanese[J]. Exp Diabetes Res, 2012, 2012:413782.
[11]Van Staa TP, Patel D, Gallagher AM,et al. Glucose-lowering agents and the patterns of risk for cancer:a study with the general practice research database and secondary care date[J]. Diabetologia, 2012, 55(3):654-665.
[12]Lee MS, Hsu CC, Wahlqvist ML,et al. Type 2 diabetes increases and metformin reduces total, colorectal, liver and pancreatic cancer incidences in Taiwanese:a representative population prospective cohort study of 800,000 individuals[J]. BMC Cancer, 2011, 11:20.
[13]Home PD, Kahn SE, Jones NP,et al. Experience of malignancies with oral glucose-lowering drugs in the randomized controlled ADOPT(a diabetes outcome progression trial) and RECORD (rosiglitazone evaluated for cardiovascular outcomes and regulation of glycaemia in diabetes) clinical trials[J]. Diabetologia, 2010, 53(9):1838-1845.
[14]Libby G, Donnelly LA, Donnan PT,et al. New use of metformin are at low risk of incident cancer:a cohort study among people with type 2 diabetes[J]. Diabetes Care, 2009, 32(9):1620-1625.
[15]Cardel M, Jensen SM, Pottegard A,et al. Long-term use of metformin and colorec tal cancer risk in type Ⅱ diabetics:apopulation-based case-control study[J]. Cancer Med, 2014, 3(5):1458-1466.
[16]Smiechowski B, Azoulay L, Yin H,et al. The use of metformin and colorectal cancer incidence in patients with type Ⅱ diabetes mellitus[J]. Cancer Epidemiol Biomarkers Prev, 2013, 22(10):1877-1883.
[17]Lai CJ, Qu HH, Guo XY,et al. The effect of Metformin on the migration and invasion of renal cell carcinoma cellsin vitroand its mechanism[J]. J Shandong Univ (Health Sci), 2014, 52(2):29-32. [来成军, 曲红华, 郭晓宇, 等. 二甲双胍对肾癌786-O细胞迁移和侵袭的影响[J]. 山东大学学报(医学版), 2014, 52(2):29-32.]
[18]Vazquez-Martin A, Oliveras-Ferraro C, Menendez JA. The antidiabetic drug metformin suppresses HER2 (erbB-2) oncoprotein overexpressionviainhibition of the mTOR effector p70S6K1 in human breast carcinoma cells[J]. Cell Cycle, 2009, 8(1):88-96.
[19]Jones RG, Plas DR, Kubek S,et al. AMP-activated protein kinase induces a p53-dependent metabolic checkpoint[J]. Mol Cell, 2005, 18(3):283-293.
[20]Zhu ZF, Liang LL. Effects of metformin on proliferation, cell cycle and apoptosis in colon carcinoma cell[J]. J Chin Med Univ, 2012, 41(2):115-119. [朱智峰, 梁琳琅. 二甲双胍对结肠癌细胞增殖、周期及凋亡的影响[J]. 中国医科大学学报, 2012, 41(2):115-119.
[21]Zhang ZJ, Zheng ZJ, Kan H,et al. Reduced risk of colorectal cancer with metformin therapy in patients with type 2 diabetes:a meta-analysis[J]. Diabetes Care, 2011, 34(10):2323-2328.
[22]Yang YX, Hennssy S, Lewis JD. Insulin therapy and colorectal cancer risk among type 2 diabetes mellitus patients[J]. Gastroenterology, 2004, 127(4):1044-1050.
[23]Chung YW, Han DS, Park KH,et al. Insulin therapy and colorectal adenoma risk among patients with Type 2 diabetes mellitus:a case-control study in Korea[J]. Dis Colon Rectum, 2008, 51(5):593-597.
[24]Currie CJ, Poole CD, Gale EA. The influence of glucose-lowering therapies on cancer risk in type 2 diabetes[J]. Diabetologia, 2009, 52(9):1766-1777.
Metformin as a risk factor of pathogenesis of colorectal cancer in type 2 diabetes patients:a Metaanalysis
YAN Ying, TANG Shao-hui*, HUANG Qiu-yan, TANG Hui-jun
Department of Gastroenterology, First Affiliated Hospital of Jinan University, Guangzhou 510630, China
*< class="emphasis_italic">Corresponding author, E-mail: tangshaohui205@163.com
, E-mail: tangshaohui205@163.com
ObjectiveTo evaluate the association between metformin therapy and the risk of pathogenesis of colorectal cancer in patients with type 2 diabetes.MethodsPubMed, Embase, Medline, the Cochrane Library, China National Knowledge Infrastructure (CNKI), Wanfang Digital Journal Full-text Database, and database for Chinese Technical Periodicals (VIP) till Nov. 2014 were searched for the cohort studies and case-control studies in evaluating the effect of metformin on colorectal cancer. A meta-analysis was performed using Rev Man5.2 software. The quality assessment of included studies was evaluated according to the Newcastle-Ottawa scale (NOS).ResultsA total of 11 original articles met the inclusion criteria, 8 of them were articles with cohort studies including 12 subgroup studies with 447 234 subjects, and the other 3 case-control studies with 24 032 subjects. Metaanalysis of cohort studies showed that metformin therapy reduced the risk of pathogenesis of colorectal cancer by 30% in type 2 diabetes patients compared with those with other oral glucose-lowering drugs (RR=0.70, 95%CI:0.58-0.85,P=0.0002). The results from the case-control studies showed that metformin therapy may be associated with a reduced risk of colorectal cancer in patients with type 2 diabetes (OR=0.78, 95%CI:0.71-0.86,P<0.00001).ConclusionMetformin therapy can lower the risk of pathogenesis of colorectal cancer in patients with type 2 diabetes.
colorectal neoplasms; metformin; diabetes mellitus, type 2; meta-analysis
R587.1;R735.34
A
0577-7402(2015)07-0582-05
10.11855/j.issn.0577-7402.2015.07.14
2015-02-21;
2015-06-18)
(责任编辑:熊晓然)
颜英,硕士研究生。主要从事消化系统疾病的临床工作
510630 广州 暨南大学附属第一医院消化内科(颜英、汤绍辉、黄秋燕、汤慧君)
汤绍辉,E-mail:tangshaohui205@163.com
