超声诊断导管型乳腺癌与乳腺导管内乳头状瘤
2015-06-27金宏江蔡燕娥周剑宇
金宏江,蔡燕娥,周剑宇
(浙江省台州市中心医院超声科,浙江 台州318000)
超声诊断导管型乳腺癌与乳腺导管内乳头状瘤
金宏江,蔡燕娥,周剑宇
(浙江省台州市中心医院超声科,浙江 台州318000)
目的 通过观察导管型乳腺癌(DBC)与乳腺导管内乳头状瘤(IDP)的超声声像图表现特点,探讨超声对两者的鉴别诊断价值。方法 对62例行彩色多普勒超声检查经手术病理证实为DBC患者及经手术病理证实为IDP且超声分型为导管扩张型的患者60例作回顾性分析。结果 62例DBC患者超声诊断符合率为77.4%(48/62),6例误诊为IDP;60例IDP患者超声诊断符合率为91.7%(55/60),5例提示为恶性病变。DBC与IDP患者乳腺癌导管内径比较[(5.6±4.7)mm VS (5.4±4.1)mm],差异无统计学意义(P>0.05);DBC与IDP在导管的走行、形态、壁回声、钙化灶方面比较差异均具有统计学意义(χ2值分别为40.831、32.004、31.732、47.550,均P<0.05);两者血流分布中导管周边和导管内部比较差异均有统计学意义(χ2值分别为15.756、25.442,均P<0.05),而血流分级比较则差异无统计学意义(P>0.05)。结论 导管增粗、沿导管周围有微小钙化灶、管壁模糊且不规律中断、走行僵硬且导管周围有丰富血流信号是DBC的超声特征,对鉴别DBC与IDP具有重要价值。
超声;导管型乳腺癌;乳腺导管内乳头状瘤;诊断价值
乳腺癌是危害女性健康与生命安全的常见恶性肿瘤之一[1],近年来我国乳腺癌的发生率呈上升趋势[2]。由于乳腺超声反射界面较多、乳腺病变导管一般较小,乳腺癌的病理组织分型具有复杂性和多样性的特征,造成了缺乏团块与结节的导管型乳腺癌(ductal breast cancer,DBC)的误诊和漏诊,而且DBC超声图像和乳腺导管内乳头状瘤(intraductual papilloma,IDP)的超声图像存在部分交叉重叠,诊断鉴别较为困难。为提高DBC的诊断准确率,本文对DBC和IDP患者超声声像图进行对比分析,探讨彩色多普勒超声对两者的鉴别价值,研究DBC的超声表现特征。
1 资料与方法
1.1 一般资料
回顾性分析2007年5月至2013年3月在浙江省台州市中心医院行彩色多普勒超声检查经手术病理证实为DBC患者62例,全部为女性,年龄34~65岁,平均(45.3±11.2)岁;其中浸润性导管癌患者32例,原位癌24例,导管内乳头状癌伴浸润患者4例,髓样癌2例。收集同时期于本院收治的IDP患者60例,均为扩张型。IDP组患者年龄36~67岁,平均(46.8±10.4)岁。所有患者均为女性,术前未曾接受任何手术或药物治疗,询问得知无乳腺癌家族史,均有完整的彩色多普勒超声检查资料。
1.2 方法
所有乳腺癌患者均有明显的触及乳房疼痛,经详细的询问、触诊后,接受彩色多普勒超声检查。超声设备为全数字彩色多普勒超声诊断仪(型号:GE VOLUSON 730,GE LOGIQ 9),探头频率取7.5~14.0MHz。受检患者均取左、右侧卧位或仰卧位,双上肢高举过头顶,以使双乳充分暴露出来,以待测一侧乳房的乳头为中心进行常规辐射状扫查,并对乳晕区及腋窝下各个象限作纵横切面扫查,根据病灶的具体情况而调整扫描深度、增益及聚焦部位,以获取最佳的超声声像图。仔细观察有无扩张、增粗的导管,有无实质性回声;以导管走行、形态、管壁连续性、有无内部及周围回声、病灶血供为重点观察内容。导管增粗:外径增大、内部实质性回声;导管扩张:内径增大、内见液性区;病灶血供情况:①无血流,病灶及周围5mm内无血流信号;②中等血流,病灶及周围5mm内血流最多的切面可见1~2支血管;③血流丰富,病灶及周围5mm内血流最多的切面不低于3支血管。
1.3 统计学分析
用SPSS 17.0统计学软件对数据进行分析,采用两独立样本t检验或χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 导管型乳腺癌与乳腺导管内乳头状瘤患者的超声诊断情况
与术后病理诊断结果对比,62例DBC患者超声诊断准确48例,诊断符合率为77.4%(48/62);超声提示为良性肿瘤的14例患者经病理确诊为原位癌10例,浸润性导管癌2例,导管内乳头状癌伴浸润1例,髓样癌1例。其中6例误诊为IDP。
60例IDP患者经术后病理诊断,超声诊断准确55例,诊断符合率为91.7%(55/60),有5例提示为恶性病变。
2.2 导管型乳腺癌与乳腺导管内乳头状瘤患者乳腺癌超声征象
DBC患者乳腺癌导管内径2~11mm,平均(5.6±4.7)mm,IDP患者导管内径2~10mm,平均(5.4±4.1)mm,IDP患者与DBC患者乳腺癌导管内径比较差异无统计学意义(t=0.327,P>0.05);IDP与DBC内部均为低回声或无回声。
DBC与IDP在导管的走行、形态、壁回声、钙化灶方面比较差异均有统计学意义(均P<0.05),见表1、图1、图2。两者血流分布比较差异有统计学意义(P<0.05),而血流分级比较差异则无统计学意义(P>0.05),见表2。
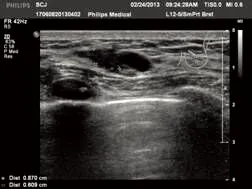
图1 DBC超声图像显示导管不规则扩张,走行异常,管壁回声不清晰伴钙化灶
Fig. 1 DBC ultrasound image showed irregular ductal dilatation, courser anomaly and unclear tube wall echo with calcification

图2 IDP超声图像显示导管扩张,管壁回声清晰,瘤体回声清晰
Fig.2 IDP ultrasound image displayed ductal dilatation, clear tube wall echo and clear tumor echo
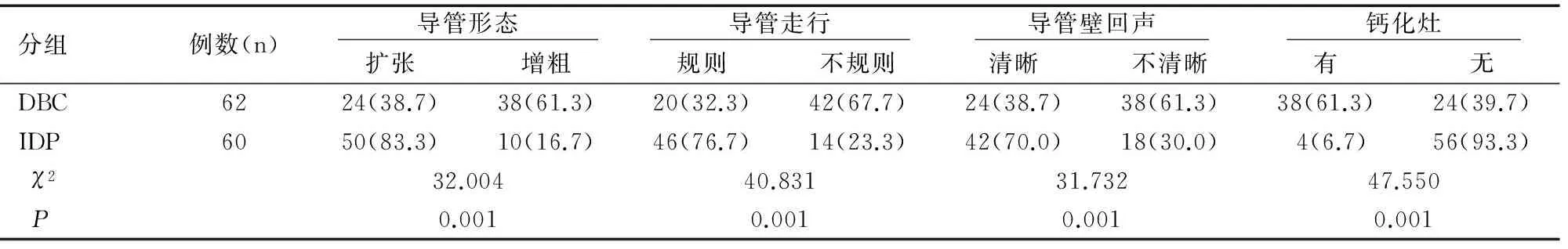
表1 DBC与IDP患者的常规超声表现[n(%)]

表2 DBC与IDP患者彩色多普勒血流成像表现[n(%)]
3 讨论
3.1 导管型乳腺癌和乳腺导管内乳头状瘤的特点
目前,对乳腺癌可依据超声特点按照病灶的大小、形态、内部回声特征分为5型:即结节型、团块型、弥漫型、囊样型及导管型[3]。IDP是临床较为常见的乳腺良性上皮性肿瘤,超声表现较为明显,如导管扩张、周围无浸润、走行规则、连续性好,且扩张导管的上皮增生形成良性肿瘤;乳腺恶性肿瘤病灶来源于乳腺上皮,周围有浸润现象,病灶不规则且边缘多毛刺。可见,IDP的超声声像图能与乳腺恶性肿瘤区分开来。高上达等[4]通过超声发现IDP可分为结节型和导管扩张型。DBC病灶表现出条索状低、无回声带,因缺乏结节状或团块状声像表现,且与导管扩张型IDP超声声像图部分重叠[5],导致DBC误诊、漏诊率高,需进一步研究比较两者声像图作出区分,提高临床诊断准确率。
本研究显示,IDP与DBC的超声共同点是病灶导管扩张、增粗,不同点在于:①IDP以导管扩张伴具有实体回声为主(83.3%),而DBC以导管增粗为主(61.3%);②DBC患者因恶性肿瘤向导管周围浸润,病灶导管扩张、增粗后走行多不规则,曲线形态无柔和感,部分边缘毛糙。由此对IDP与DBC进行鉴别,但62例DBC患者仍有6例被误诊为IDP,对研究资料的回顾性分析发现这6例患者病灶导管管壁呈现不规律的中断且边界不清,鉴于此,在区分IDP与DBC还应观察实性回声区管壁是否有不规律中断,以判断病灶是否存在浸润性生长。
3.2 彩色多普勒超声鉴别乳腺癌的病理基础分析
彩色多普勒超声鉴别乳腺癌的病理基础主要有:①乳腺肿瘤内部及其周围新生血管能为彩超提供判断肿块是良性还是恶性的重要信息[6];②超声中若能看见钙化灶,则是肿瘤部分坏死形成的钙盐颗粒[7]。在对乳腺疾病患者进行检查时,应全面仔细地观察病灶状况,为临床提供准确的诊断信息;若发现肿块内部或其周围出现血流信号,该肿瘤为恶性的可能性较大[8]。本研究中DBC患者病灶钙化灶的检出率(61.3%)明显高于IDP的(6.7%),病灶周边血流较IDP患者丰富,差异均具有统计学意义(均P<0.05)。
综上所述,超声对IDP和DBC均具有重要诊断价值。在临床实践工作中,应不断积累经验并对研究对象的声像资料仔细研究,作细化分析,总结规律。尽管现在超声造影等技术在鉴别IDP与DBC方面已显现出极大的优势,但作为条件受限的基层医院,超声依然是最常规且实用的诊断工具。导管增粗、沿导管周围有微小钙化灶、管壁模糊且不规律中断、走行僵硬且导管周围有丰富血流信号可作为DBC的超声特征。
[1]Bezircioglu I, Baloglu A, Tarhan M O,etal.Evaluation of endometrium by transvaginal ultrasonography and Doppler in tamoxifen-treated women with breast cancer[J].Eur J Gynaecol Oncol,2012,33(3):295-299.
[2]夏长虹,戚晓东,郝强,等.MRI与彩色多普勒超声对乳腺癌的诊断价值[J].南昌大学学报(医学版),2011,51(8):66-69,72.
[3]何以敉,林礼务,高上达,等.乳腺癌超声分型与病理分型关系的研究[J].中华医学超声杂志(电子版),2007,4(1):44-47.
[4]高上达,何以敉,王艳,等.彩色多普勒超声在乳腺导管内乳头状瘤诊断中的价值[J].中国超声医学杂志,2010,26(6):517-519.
[5]Vanderwalde N A,Jones E L,Kimple R J,etal.Phase 2 study of pre-excision single-dose intraoperative radiation therapy for early-stage breast cancers:Six-year update with application of the ASTRO accelerated partial breast irradiation consensus statement criteria[J].Cancer,2013,119(9):1736-1743.
[6]黄静,何以敉,林礼务,等.导管型乳腺癌与乳腺导管内乳头状瘤的超声鉴别诊断[J].临床超声医学杂志,2013,15(3):169-171.
[7]Nascimben Matheus C,Caldeira de Oliveira Guirro E.Change in blood flow velocity demonstrated by Doppler ultrasound in upper limb after axillary dissection surgery for the treatment of breast cancer[J].Breast Cancer Res Treat,2011,127(3):697-704.
[8]Krekel N M, Haloua M H,Lopes Cardozo A M,etal.Intraoperative ultrasound guidance for palpable breast cancer excision(COBALT trial):A multicentre, randomised controlled trial[J].Lancet Oncol,2013,14(1):48-54.
[专业责任编辑:阮骊韬 任 予]
Ultrasound diagnosis of ductal breast cancer and breast intraductal papilloma
JIN Hong-jiang, CAI Yan-e, ZHOU Jian-yu
(DepartmentofUltrasound,TaizhouCentralHospitalofZhejiangProvince,ZhejiangTaizhou318000,China)
Objective To observe the ultrasonic features of ductal breast cancer (DBC) and breast intraductal papilloma (IDP) so as to explore the differential diagnosis value of ultrasonography. Methods Retrospective analysis was conducted on 62 cases of DBC undergoing color Doppler ultrasonography and confirmed by operation and pathology and 60 cases of IDP confirmed by operation and pathology and with ductal dilatation revealed by ultrasonography. Results The ultrasound diagnosis coincidence rate of DBC patients was 77.4% (48/62) with 6 cases misdiagnosed as IDP, and that of IDP patients was 91.7% (55/60) with 5 cases diagnosed with malignant lesions. DBC patients were not significantly different from IDP patients in tube diameter [(5.6±4.7)mm vs (5.4±4.1)mm] (P>0.05). There were significant differences in the aspects of courser, catheter morphology, wall echo and calcification between IDP cases and DBC cases (χ2value was 40.831, 32.004, 31.732 and 47.550, respectively, allP<0.05). The differences in blood flow distribution surrounding catheter and inside were also significant (χ2value was 15.756 and 25.442, respectively, bothP<0.05). But blood flow grading was not remarkably different between them (P>0.05).Conclusion Catheter thickening, tiny calcification along catheter, fuzzy tube wall and irregular interrupt, stiff courser and rich blood flow signals around duct are the ultrasonic features of DBC, which has important value in differential diagnosis of DBC and IDP.
ultrasound;ductal breast cancer (DBC);intraductal papilloma (IDP);diagnosis value
2014-07-07
金宏江(1979-),男,主治医师,主要从事临床超声工作。
周剑宇,副主任医师。
10.3969/j.issn.1673-5293.2015.02.078
R737.9
A
1673-5293(2015)02-0385-03
