血液透析治疗中透析器和透析液对急性期蛋白及细胞因子的影响
2015-06-08韦加美
钟 波 那 宇 周 磊 韦加美
血液透析治疗中透析器和透析液对急性期蛋白及细胞因子的影响
钟 波 那 宇 周 磊 韦加美
目的:评估血液透析(HD)过程细胞因子白细胞介素6(IL-6)和一些急性期蛋白[C反应蛋白(CRP)和分泌型磷脂酶A2(sPLA2)]的水平,分析HD诱导的急性期反应与透析膜类型或透析液的关系。 方法:10例患者行标准HD治疗,在透析开始、透析结束及透析后24h留取血液样本,分别检测IL-6,CRP 和 sPLA2水平,所有患者分别使用改良型纤维素膜透析器(FB)和聚砜膜透析器(PS),另外5例患者为增强HD治疗,即纤维素膜透析器加上一组透析液滤器(FBf)。 结果:FB组和FBf组在透析结束时IL-6水平显著高于透析开始时(P<0.05),在透析后24h IL-6降至基础水平,相反,PS组透析的患者IL-6水平无明显波动。在透析结束时FB组和FBf组IL-6水平显著高于PS组患者(P<0.05);FB和FBf组透析后24h时平均CRP水平显著高于透析后水平(P<0.05)。两组患者在透析后24h sPLA2水平较透析结束时显著增高(P<0.05)。透析结束时IL-6水平与透析后24h CRP (r=0.67,P<0.01)水平和sPLA2(r=0.52,P<0.05)水平显著正相关。但是使用PS膜透析患者,CRP以及sPLA2水平均无显著性变化。 结论:与PS膜相比,FB 和 FBf膜透析治疗结束时血清IL-6水平显著升高,与开始透析后24h后血清CRP 和 sPLA2水平的升高显著正相关。因此,诱导HD急性期反应的原因中,透析膜的生物学特性较透析液细菌学标准(正常范围内)意义更大。
血液透析 急性期反应 C反应蛋白 白细胞介素6 分泌型磷脂酶A2
在血液透析(HD)过程中,患者血液和体外循环的各种人工材料(透析器、透析管路)之间相互接触产生特异性反应,临床上称之为生物不相容性[1],对机体而言透析材料是一种异物,长期暴露在透析循环中,反复刺激引导机体产生急性期反应。急性期反应在HD相关并发症有重要意义,包括感染风险增加、营养不良和分解代谢增强、透析相关淀粉样变,最终导致病死率增加。同时,这种生物不相容性对急性期反应的类型和程度也有重要影响。
急性期反应是机体对炎症和组织破坏后产生的一系列反应状态,它由机体内复杂的集成网络介质进行调控,包括前炎性细胞因子,如白细胞介素1β (IL-1β),肿瘤坏死因子α(TNF-α)和白细胞介素6 (IL-6)。IL-6主要来源于人体外周血单核细胞(PBMC)。细胞因子主要介导生成急性期反应蛋白,包括C反应蛋白 (CRP)和分泌型磷脂酶A2(sPLA2)。目前的临床诊疗过程中, CRP广泛应用于监测急性期反应的过程和程度。通常在炎性刺激8~10h后,血清CRP水平开始增加,最终能达到正常值的数百倍。
临床常见的透析相关性急性期反应综合征包括发热和低血压反应,主要原因为PBMC激活,进而前炎性细胞因子的大量释放[1]。透析患者PBMC能被多种因素激活,包括补体活化、直接与透析膜接触、醋酸盐透析液、细菌污染所产生的内毒素等。透析患者急性期反应是否主要由细胞因子激活的物质引导,临床研究尚有很多疑问[2-4]。
本实验旨在分析维持性HD患者急性期反应的原因和程度。通过对比生物不相容性透析膜(FB)和相对生物相容性膜(PS)来观察透析膜的生物学特征对急性期反应的影响,同时通过对比碳酸氢盐透析液和超纯透析液来评估透析液污染对上述反应的影响。
对象和方法
研究对象 入选10例患者参与临床实验,男性4例、女性6例,维持性HD时间至少18月(中位时间40月;范围19~166月)。所有参试患者均签署了知情同意书,中位年龄为62岁(范围41~77岁)肾衰竭的基础疾病包括:高血压肾硬化6例、成人多发性肾囊性变2例、慢性肾盂肾炎1例、止痛药肾病1例。除外标准包括:接触透析膜后有过敏反应的患者、恶性肿瘤、肝脏疾病、自身免疫性疾病、接触过免疫抑制剂及近期有发热和感染的患者。
研究方法
实验设计 实验设计为2部分,第一部分为随机交叉对照研究,对补体激活程度较高的FB透析器和补体激活程度低的PS膜透析器进行对比分析。为建立一个稳定的血-膜接触时间,参试患者分别使用两种透析膜进行透析治疗,每组持续3周,每周3次,每次4h。在每周第三次透析时患者均留取血液标本,在透析开始、透析结束从透析管路的动脉侧留取,透析后24h通过正常静脉穿刺留取。在透析开始对透析液进行无菌取样,取三次结果均值进行统计分析。实验的第二部分,随机选取5例患者进行增强HD治疗,使用超纯透析液(费森尤斯4008S提供制造超纯透析液装置),同样按照上述研究草案进行实施。
透析操作步骤 所有参试患者均使用FB膜透析器 (FB150A,日本)和PS膜透析器(F7HPS,费森尤斯,德国)。FB150A膜材料为改良型醋酸纤维素膜,表面积为1.4 m2γ射线灭菌,超滤率为12.5 ml/(mmHg·h),F7HPS膜材料为聚砜膜,表面积为1.3 m2高压蒸汽灭菌,超滤率为14 ml/(mmHg·h)。HD治疗前,透析器均使用含有5 000 IU 肝素的生理盐水1 000 ml预冲。按照患者个体需要,血流量调整至200~300 ml/min。超滤(UF)率范围(300~1 000 ml/h)。肝素抗凝,起始剂量范围1 500~4 000 IU,维持剂量250~1 250 IU/h。透析液使用反渗水稀释浓缩的碳酸氢盐原液技术。费森尤斯4008S使用内毒素滤器以获得超纯透析液。
分析方法
IL-6 IL-6在EDTA血浆中检测,使用酶免疫分析法(EIA)。样本常规离心(10 min,1 500 r/min),-20℃保存。按照试剂盒制造商指导的方法检测,测定低限为0.5 pg/ml。(人IL-6 ELISA 试剂盒48T 上海恒远)。
CRP 常规比浊法测定血清CRP水平。测定低限为2 mg/L,在统计分析中,凡是结果低于测定低限的数据均指定为1 mg/L。检测仪器:整合式生化分析仪西门子(Dimension RXL Max/Xpand Plus)。试剂盒:CRP测定试剂盒(免疫比浊法)(RCRP)
sPLA2sPLA2在EDTA血浆中检测,使用酶免疫分析法,测定低限为0.1 ng/ml,健康对照组人群均低于5 ng/ml[5](人sPLA2 ELISA 试剂盒48T 上海凯博)。
内毒素检测 无菌采集透析液样本,-20℃保存,内毒素活性定量标准采用透析液样本和鲎变形细胞溶解物/底物混合分析法(内毒素快速检测试剂盒 湛江博康)。
透析液细菌学评估 无菌采集透析液样本,37℃孵育48h后,总平板细菌计数在葡萄糖酵母琼脂平板完成,绵羊红细胞技术在琼脂平板完成。
统计方法 采用SPSS12.0统计软件进行数据分析,资料使用均数±标准差表示,当数据分布均衡时,用中位数和分布范围表示。成对变量的变异分析使用成对t检验,相关性分析使用Pearson’s相关分析,P<0.05为差异有统计学意义。
结 果
IL-6 三种透析模式(PS,FB和FBf)透析前IL-6平均水平无显著性差异。使用PS膜透析的患者透析过程中IL-6水平无显著波动。反之,FB 和 FBf组患者透析后IL-6水平较透析前显著性增高(FB组:从透析开始时3.7±1.2 pg/ml到透析结束时9.4±2.9 pg/ml,t=-3.00,df=10,P<0.05; FBf组:从透析开始时3.5±0.8 pg/ml到透析结束时7.9±4.1 pg/ml,t=-3.17,df=6,P<0.05)。在透析结束时,PS组患者IL-6水平和FB以及 FBf组患者有显著性差异(P<0.05)。而FB和FBf组患者之无显著性差异。透析24h后,FB组及FBf组患者,IL-6水平均降至正常水平(图1)。
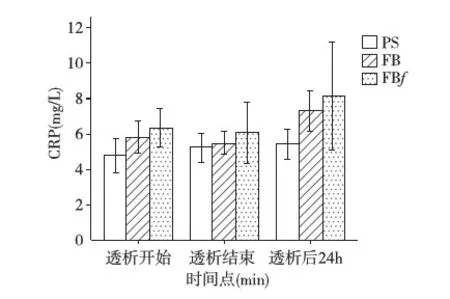
图1 血液透析前后PS、FB及FBf组患者血清IL-6浓度IL-6:白细胞介素6;PS:聚砜膜;FB:醋酸纤维膜;FBf:醋酸纤维膜f滤器;*:与PS组比较,P<0.05
CRP和sPLA2三种透析模式(PS,FB和FBf)透析前CRP和sPLA2平均水平无显著性差异。使用PS膜透析的患者透析过程中CRP和sPLA2平均水平均无显著波动。反之,使用FB膜透析,CRP(图2)和sPLA2(图3)平均水平在透析后24h较透析结束时均显著增高(CRP:从透析结束5.6±1.1 mg/L到透析后24h 7.9±1.7 mg/L,t=-2.73,df=10,P<0.05; sPLA2:从t1807.1±1.2 ng/ml到透析后24h 12.2±2.7 ng/mlt=-3.16,df=10,P<0.05)。对于FBf组患者,CRP和sPLA2平均水平在透析后24h较透析结束时均明显增高 (CRP:从透析结束5.9±1.9 mg/l到透析后24h 8.2±3.7 mg/L,P<0.05;sPLA2:从透析结束6.2±2.4 ng/ml到透析后24h 13.8±2.9 ng/ml,P<0.05)。FB和FBf组患者CRP平均水平在透析后24h较PS组患者增高,但只有FBf组患者的增高具有统计学意义(FB组:t=2.00,df=9,P=0.08; FBf组:t=4.32,df=6,P<0.01)。另外,FB和FBf组患者sPLA2平均水平在透析后24h较PS组患者均显著性增高,(FB组:t=2.30,df=9,P<0.05;FBf组:t=2.50,df=6,P<0.05),而FB和FBf组患者之间无显著差异。
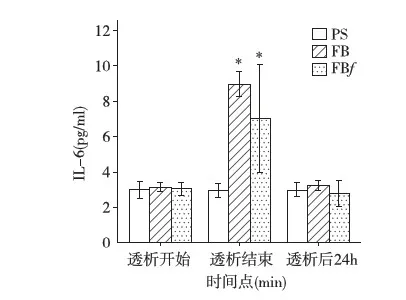
图2 透析前后PS、FB及FBf组患者血清CRP浓度PS:聚砜膜透析器;FB:改良型纤维素膜透析器;FBf:透析液滤器;CRP:C反应蛋白

图3 透析前后PS、FB及FBf组患者血清sPLA2浓度PS:聚砜膜透析器;FB:改良型纤维素膜透析器;FBf:透析液滤器;sPLA2:分泌型磷脂酶A2
透析液内毒素检测指标 使用内毒素滤器获得的超纯透析液与标准透析液相比,内毒素水平有显著性差异(但均在正常允许范围之内),超纯透析液:中位数0.06 (0.05~0.19) EU/ml;标准透析液:中位数0.18 (0.05~1.13) EU/ml(P<0.05)。
透析液细菌培养 所有超纯透析液样本只有一份检测到细菌生长,而超纯透析液细菌含量较标准透析液有显著性差异,超纯透析液:中位数0 (0~10) cfu/ml;标准透析液:中位数45 (0~480) cfu/ml(P<0.05)。
IL-6、CRP与sPLA2之间相关性分析 三组患者(PS、FB 和 FBf)累计资料表明在透析结束时平均IL-6水平与透析后24h CRP水平(r=0.67,P<0.01;图4A)及sPLA2水平(r=0.52,P<0.05;图4B)显著正相关。
内毒素与IL-6、CRP、sPLA2之间相关性分析 检测出内毒素浓度无论是与透析结束时IL-6水平,还是与透析后24h急性期蛋白水平均无显著相关性(IL-6:r=-0.32 NS;CRP:r=-0.27 NS; sPLA2:r=-0.25 NS)。

图4 三组透析患者(PS,FB 和 FBf)累计资料表明透析结束时IL-6水平和透析后24hCRP水平呈显著正相关(A),同时与透析后24h sPLA2水平显著正相关(B)PS:聚砜膜透析器;FB:改良型纤维素膜透析器;FBf:透析液滤器;IL-6:白细胞介素6;sPLA2:分泌型磷脂酶A2;CRP:C反应蛋白
讨 论
本实验旨在评估HD引起生物非相容性反应的机制,主要通过测定急性期蛋白定量来评估, 观察该反应是否来源于透析膜的生物特性或透析液的细菌学指标。实验中对比两种类型透析器:改良型醋酸纤维素膜(FB,纤维素材料,中通量,中补体激活性)和聚砜膜(PS,合成膜材料,中通量,低补体激活性),同时,设定超纯透析液透析模式,即FB透析膜+超纯透析液(FBf),所有透析液均为碳酸氢盐缓冲液。
使用PS膜透析的患者,在所有观察时间点检测到的IL-6、CRP与sPLA2水平均无明显变化,说明PS膜有良好的生物相容性。对于FB和FBf组患者,透析结束时IL-6水平显著增加,而透析后24h CRP与sPLA2水平显著增加。FB和FBf组患者之间无显著性差异,即使用标准透析液与超纯透析液检测结果无影响。另外,所有三组患者(PS、FB和FBf)累计资料表明透析液内毒素含量(允许范围内)与透析结束IL-6水平及透析后24h急性期蛋白水平无显著相关性。
实验结果还表明透析结束时血清IL-6平均水平与透析后24h CRP平均水平显著正相关,透析治疗过程中CRP水平基本无变化,在炎性刺激后8~10h CRP水平才逐渐增高[6],这与我们的实验结果相吻合。
血清CRP水平升高是低蛋白血症[5-6]、特异或非特异性炎症、急性冠脉综合征以及心血管事件的危险因素。维持性HD患者CRP平均水平普遍升高,尤其是使用纤维素膜透析器的患者。本实验通过评估不同膜材料透析器透析过程中IL-6的增高与透析后24h急性期蛋白升高之间的关联,以及标准透析液和超纯透析液对急性期蛋白的变化的影响。结果提示CRP与sPLA2的变化基本吻合,而临床普遍认为CRP与sPLA2联合作用,促进损伤细胞的吞噬作用,因而加重炎性反应以及组织损害[7],甚至可以认为这种病理生理过程是维持性HD患者各种慢性并发症的致病机制。
有资料表明,使用标准透析液与超纯透析液相比[8],细胞内IL-1受体拮抗剂(IL-1Ra)含量显著增加,从而诱导PBMC活性增加。但也有一项研究针对高通量血液透析[10],分别使用标准碳酸氢盐透析液和超纯碳酸氢盐透析液,对比细胞因子(IL-1β,IL-6,TNF-α)及细胞因子受体拮抗剂[IL-1Ra,可溶性 TNF 受体(sTNFR) p55和p75]均无显著性差异。我们的实验结果并不支持透析液的细菌学指标(透析液中内毒素含量及透析液细菌培养菌落计数)作为临床碳酸氢盐透析过程前炎性细胞因子及急性期蛋白生成的关键指标。对于通量相对较高的PS透析膜,透析过程中无明显细胞因子释放,透析间期也没有明显急性期蛋白生成。对于中通量FB透析膜,透析过程中IL-6明显增加,透析后24h也能检测到显著的急性期反应,这种情况与透析液的细菌学指标(正常范围内)无关。另外,其他多种因素,如补体激活、直接接触透析膜产生的膜衍生介质均可能在FB透析膜介导的急性期反应过程中发挥作用[9-10]。
综上所述,使用FB透析器会诱导在透析结束时IL-6水平显著提升,这与在透析后24h CRP和sPLA2的增高存在显著相关性,而与透析液的细菌学质量无关(内毒素含量及透析液细菌培养菌落计数),而使用PS透析器则未发现上述变化。因此,在HD相关的机体急性期反应过程中,透析膜的特性比透析液的细菌学质量发挥更重要的作用。
1 Hakim RM.Clinical implications of hemodialysis membrane biocompatibility. Kidney Int,1993,44(3):484-494.
2 Susantitaphong P,Riella C,Jaber BL.Effect of ultrapure dialysate on markers of inflammation,oxidative stress,nutrition and anemia parameters:a meta-analysis.Nephrol Dial Transplant,2013,28 (2):438-446.
3 Kaysen GA,Stevenson FT,Depner TA.Determinants of albumin concentration in hemodialysis patients.Am J Kidney Dis,1997,29(5):658-668.
4 Panichi V,Rizza GM,Paoletti S,et al.Chronic inflammation and mortality in haemodialysis:effect of different renal replacement therapies.Results from the RISCAVID study.Nephrol Dial Transplant,2008,23 (7):2337-2343.
5 Danesh J,Collins R,Appleby P,et al.Association of fibrinogen,C-reactive protein,albumin,or leukocyte count with coronary heart disease.JAMA,1998,279(18):1477-1482.
6 Grooteman MP,Nubé MJ,Daha MR,et al.Cytokine profiles during clinical high-flux dialysis:no evidence for cytokine generation by circulating monocytes.J Am Soc Nephrol,1997,8(11):1745-1754.
7 Vanholder R,Meert N,Schepers E,et al.Review on uraemic solutes II Variability in reported concentrations:causes and consequences.Nephrol Dial Transplant,2007,22 (11):3115-3121.
8 Bouré T,Vanholder R.Which dialyser membrane to choose? Nephrol Dial Transplant,2004,19 (2):293-296.
9 王质刚.透析患者氧化应激.王质刚.血液净化学.第三版.北京:北京科学技术出版社,2010,1023-1029.
10 Virga G,Visentin I,La Milia V,et al.Inflammation and pruritus in haemodialysis patients.Nephrol Dial Transplant,2002,17 (12):2164-2169.
11 Nubé MJ,Grooteman MP.Impact of contaminated dialysate on long-term haemodialysis-related complications:is it really that important? Nephrol Dial Transplant,2001,16 (10):1986-1991.
(本文编辑 纪 文)
Effects of dialyser and dialysate on the acute phase proteins and cytokines in patients with hemodialysis
ZHONGBo,NAYu,ZHOULei,WEIJiamei
DepartmentofNephrology,306HospitalofPLA,Beijing100101,China
WEIJiamei(E-mail:13693378340@163.com)
Objective:To estimate the levels of cytokine release (interleukin-6, IL-6) and subsequent production of acute phase proteins (C-reactive protein, CRP and secretory phospholipase A2, sPLA2) in patients with hemodialysis (HD) and investigate whether the HD-induced acute phase reaction depends on the type of membrane or dialysate. Methodology:The levels of IL-6, CRP and sPLA2levels were assessed in blood samples drawn before, at the end and 24h after the start of HD in ten HD patients. All patients were dialysed on fibrin diacetate (FB) and Polysulphon (PS) dialysers, and 5 patients underwent an additional HD session on FB plus a dialysate filter (FBf). Results:The IL-6 levels in patients with FB and FBfwere increased significantly at the end of HD (P<0.05). After 24 h of HD, the IL-6 levels had returned to baseline, while it did not occur during HD with PS. At the end of HD, the IL-6 was significantly greater with FB and FBfdevices, than that with PS (P<0.05). The levels of CRP in patients with FB and FBfwasincreased significant after 24 h of HD, compared with postdialysis values (P<0.05). In addition, the levels of sPLA2were significantly increased after 24h of HD, compared with that at the end of HD (P<0.05). The IL-6 levels at t180were significantly correlated with the levels of CRP (r=0.67,P<0.01) and sPLA2(r=0.52,P<0.05) after 24h of HD. During HD with PS membranes, the CRP or sPLA2values were not significantly changed. Conclusion:In contrast to PS, both FB and FBfelevated serum IL-6 levels at the end of HD, which correlated with increased the levels of CRP and sPLA224h later. Therefore, the membrane types, rather than the bacterial quality of the dialysate, were responsible for the induction of the acute phase response during HD.
haemodialysis acute phase response C-reactive protein interleukin-6 secretory phospholipase A2
“十二五”国家科技支撑计划(2011BAI10B08);“十二五”全军重大项目(AWS11J013)
北京市解放军306医院肾内科(北京,100101)
韦加美(E-mail:13693378340@163.com)
2014-11-13
ⓒ 2015年版权归《肾脏病与透析肾移植杂志》编辑部所有
