新生儿呼吸机相关性肺炎病原菌构成及药敏分析
2015-05-24俞珍惜
俞珍惜 芦 惠
新生儿呼吸机相关性肺炎病原菌构成及药敏分析
俞珍惜 芦 惠
呼吸机相关性肺炎;新生儿;病原菌;药敏试验
呼吸机相关性肺炎(ventilator associated pneumona,VAP)是指经气管插管及气管切开行有创机械通气(mechanical ventilation,MV)48h后至撤机拔管48h内发生的肺实质性感染性炎症,是MV过程中常见而严重的并发症之一[1],其病原菌因地区不同而有所差异。为了解我院新生儿重症监护室(neonatal lntensive care unit,NICU)中VAP的病原菌构成及细菌药敏情况,以指导临床合理选择抗菌药,对我院NICU 2011年1月—2013年12月发生VAP患儿的临床资料分析如下。
1 临床资料
1.1 一般资料 2011年1月—2013年12月本院NICU住院期间应用MV满48h或以上患儿共117例,发生VAP并经呼吸道分泌物培养明确病原菌新生儿共33例,VAP发生率28.2%。其中男22例,女11例;早产儿29例(26~28周8例,29~32周16例,33~36周5例),足月儿4例(37周1例,39周3例);出生体质量760~3590g,其中<1000g 5例,~1500g 12例,~2500g 12例,>2500g 4例。开始MV时间为生后15min~10天,MV持续时间2~53天,其中7例撤机后因感染或反复呼吸暂停再次MV。首次MV前原发病:新生儿呼吸窘迫综合征19例,重度窒息5例,反复呼吸暂停2例,肺出血2例,肺炎3例,胎粪吸入综合征1例,气胸1例。住院时间5~76天,死亡2例,放弃治疗自动出院7例,治愈出院24例。
1.2 诊断标准 根据中华医学会呼吸学分会制定的《医院获得性肺炎诊断和治疗指南》[2]中VAP诊断标准:使用机械通气48h后或撤机拔管48h内,胸部X线影像出现新的或进展性肺部浸润性病灶,肺部实变体征和(或)可闻及湿啰音,同时具备下列条件之一:①外周血白细胞总数增高(WBC>10.0×109/L)或降低(WBC<4.0×109/L);②体温>38℃;③呼吸道有脓性分泌物;④从支气管分泌物中分离出新的病原菌。
2 方法
MV超过48h后采用一次性无菌吸痰装置吸取下呼吸道分泌物,或在更换气管导管及拔管撤离呼吸机时留取气管导管末端分泌物,置于无菌管中0.5h内送至细菌室行细菌培养及药物敏感试验。
菌种分离鉴定及药敏试验:按《全国临床检验操作规程》(第3版)临床微生物常规鉴定程序操作,用VITEK-AMS60自动微生物分析仪鉴定菌种(法国生物梅里埃公司产品)。应用K-B琼脂纸片扩散法(英国OXOID公司提供)测定细菌菌株对抗菌药的敏感性,药敏结果判断按2010年美国临床实验室标准化委员会(CLSI)标准执行。
质控菌株:大肠埃希菌ATCC25922,金黄色葡萄球菌ATCC25923,铜绿假单胞菌ATCC27853。
3 结果
3.1 病原菌构成 33例VAP患儿检出病原菌共53株,有9例至少2次或以上培养出同一种细菌,有4例培养出两种细菌,排除来自同一患儿的重复菌株,共分离出细菌37株,其中革兰氏阴性杆菌30株(81.1%),依次为阴沟肠杆菌14株、肺炎克雷伯菌6株、鲍曼不动杆菌5株、产气肠杆菌3株、铜绿假单胞菌2株。革兰氏阳性球菌7株(18.9%),依次为草绿色链球菌4株、表皮葡萄球菌2株、溶血葡萄球菌1株。
3.2 主要革兰氏阴性杆菌药敏试验结果 VAP主要病原菌为革兰氏阴性杆菌,对环丙沙星、左氧氟沙星、阿米卡星、庆大霉素敏感性最高,对亚胺培南、哌拉西林/他唑巴坦、头孢吡肟、头孢哌酮/舒巴坦次之,对头孢曲松、头孢他啶、氨曲南敏感性较低,对头孢唑啉、氨苄西林最差。见表1。
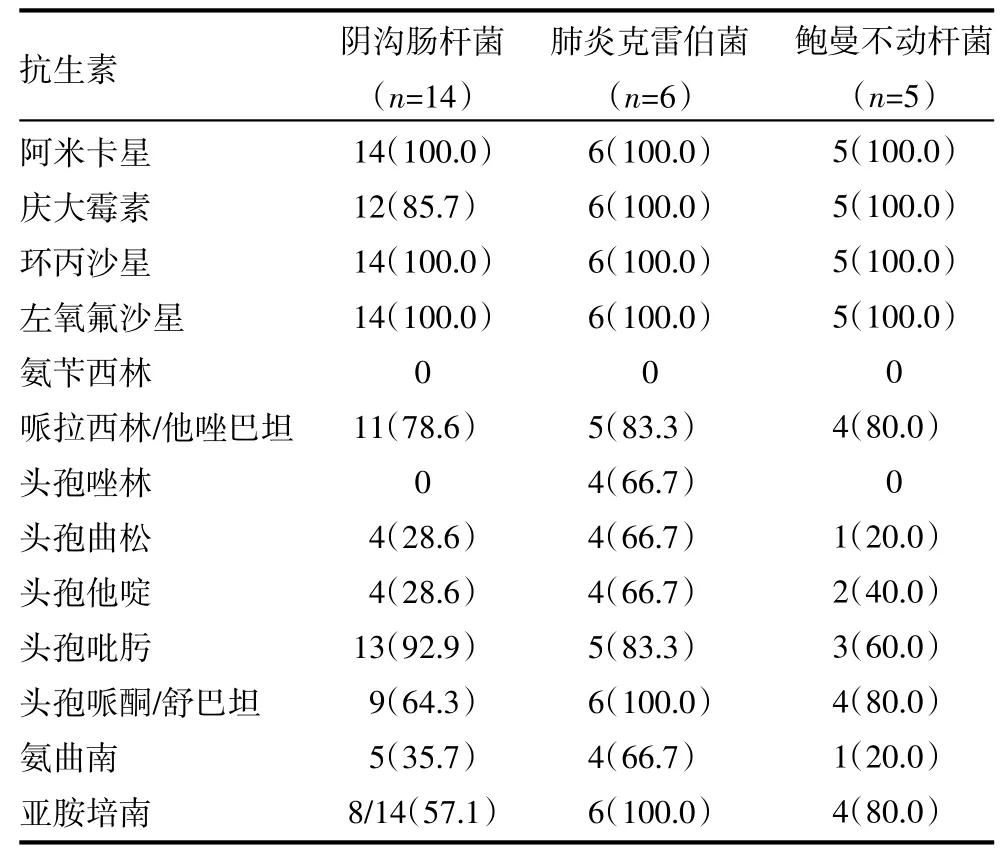
表1 主要革兰氏阴性菌对常用抗生素药敏试验结果[株(%)]
3.3 革兰氏阳性球菌药敏试验结果 7株革兰氏阳性球菌中,4株草绿色链球菌对青霉素、红霉素、头孢呋辛、头孢唑林、头孢吡肟均耐药,对万古霉素均敏感。2株表皮葡萄球菌及1株溶血葡萄球菌均为耐甲氧西林凝固酶阴性葡萄球菌(methicillin-resistant coagulase negative staphylococcus,MRCNS),对红霉素、青霉素、苯唑西林均耐药,对利福平、替考拉宁、万古霉素、利奈唑胺均敏感。
4 讨 论
MV是治疗新生儿呼吸衰竭、肺出血、新生儿窒息及其并发症等严重疾病的主要措施,随着MV在NICU的广泛应用,MV亦成为院内感染的重要危险因素之一,每增加1例MV患儿,医院感染可增加0.21例[3]。Tan等[4]对16 587名中国NICU住院患儿进行Meta分析,VAP的发生率与病死率分别为42.8%和16.4%。史源[5]对64篇新生儿VAP相关文章综合总结,认为新生儿VAP发病率为20.1%~58.1%,病死率为18.1%~33.3%。本组资料显示我院NICU中VAP发生率为28.2%,因存在放弃治疗自动出院或转院的患儿,未能对病死率进行统计。
尽管各个地区新生儿VAP的病原菌构成不尽相同,但多个文献均支持革兰氏阴性杆菌为VAP的主要病原菌[1,4-5]。本组资料显示我院NICU中VAP病原菌中革兰氏阴性杆菌占81.1%,依次为阴沟肠杆菌、肺炎克雷伯菌、鲍曼不动杆菌、产气肠杆菌及铜绿假单胞菌,阴沟肠杆菌为该时间段我院NICU中VAP感染的主要致病菌。阴沟肠杆菌是呼吸机管路主要定植菌群,同时也是下呼吸道主要感染菌群,随着MV时间的延长,呼吸机管路的定植细菌与下呼吸道一致性就越高,与VAP的发生密切相关[6]。Zhang等[7]分析了两组不同时间VAP病原菌的变迁,2005年—2008年前期组的前五位常见致病菌为肺炎克雷伯菌、鲍曼不动杆菌、铜绿假单胞菌、大肠埃希菌和产气肠杆菌,而2009年—2012年近期组的前五位致病菌为肺炎克雷伯菌、鲍曼不动杆菌、阴沟肠杆菌、大肠埃希菌和产气肠杆菌,阴沟肠杆菌在VAP主要致病菌中的地位日益突显。
本组资料显示,我院NICU中VAP前三位致病菌均为革兰氏阴性杆菌,对环丙沙星、左氧氟沙星、阿米卡星、庆大霉素敏感性最高,对亚胺培南、哌拉西林/他唑巴坦、头孢吡肟、头孢哌酮/舒巴坦次之,对头孢曲松、头孢他啶、氨曲南敏感性较低,对头孢唑啉、氨苄西林最差。鉴于氨基糖苷类及喹诺酮类抗菌药物存在软骨或者耳肾毒性,国内在新生儿应用极少,因此均有着极高的敏感性。而阴沟肠杆菌对亚胺培南的敏感性为57.1%,低于哌拉西林/他唑巴坦(78.6%)、头孢吡肟(92.9%)及头孢哌酮/舒巴坦(64.3%),其对碳青霉烯类耐药的机制主要有广泛流行的产碳青霉烯酶和非产碳青霉烯酶机制,后者与阴沟肠杆菌的外膜孔蛋白数量减少、外排泵活跃及生物膜形成有关[8]。
在7株革兰氏阳性球菌(其中有3株MRCNS)对青霉素、红霉素及β内酰胺酶类抗菌药的敏感性均较低,对利福平、替考拉宁敏感性较好,尚未发现耐万古霉素菌株。对于治疗该类病原菌所致的VAP,万古霉素应是首选药物,但基于万古霉素穿透至肺泡腔的能力低,其治疗耐甲氧西林金黄色葡萄球菌(methicillin-resistantStaphylococcusaureus,MRSA)或其他革兰阳性菌相关VAP预后差[9],目前认为利奈唑胺更优[10]。在临床工作中具体使用抗菌药时,临床医师应明确指征合理用药,兼顾其药代动力学、药效学及毒副作用,优化剂量和适时根据药敏降阶梯治疗,并在用药过程中及时评估疗效及副反应,以实现有效、快速、经济地控制感染并尽量减少细菌耐药性的发生。同时,在NICU范围内策略性交替使用抗菌药,延缓细菌对某一种抗菌药获得性耐药,增加药物敏感性,也可以减少ICU中革兰氏阴性耐药菌所致VAP的发生[11]。
[1]陈鉴初,张卫星.呼吸机相关性肺炎病原学及其耐药的研究进展[J].医学综述,2010,16(2):235-238.
[2]中华医学会呼吸病学分会.医院获得性肺炎诊断和治疗指南(草案)[J].现代实用医学,2002,14(3):160-161.
[3]Su BH,Hsieh HY,Chiu HY,et al.Nosocomial infection in a neonatal intensive care unit:A prospective study in Taiwan[允].Am允Infect Control,2007,35(3):190-195.
[4]Tan B,Xian-Yang X,Zhang X,et al.Epidemiology of pathogens and drug resistance of ventilator-associated pneumonia in Chinese neonatal intensive care units:A meta-analysis[允].Am允Infect Control,2014,42(8):902-910.
[5]史源.中国新生儿呼吸机相关性肺炎的临床现状与研究进展[J].实用儿科临床杂志,2010,25(22):1691-1693.
[6]张馨心,左泽兰,杨瑞.儿科重症监护室机械通气患儿下呼吸道与呼吸机管路细菌定植规律的监测及分析[J].重庆医科大学学报,2013,38(7):715-719.
[7]Zhang DS,Chen C,Zhou W,et al.The risk factors of ventilator-associated pneumonia in newborn and the changes of isolated pathogens[J].Sichuan Da Xue Xue Bao Yi Xue Ban,2013,44(4):584-587.
[8]莫春花,孙珊.阴沟肠杆菌耐碳青霉烯类抗生素的耐药机制研究进展[J].中国微生态学杂志,2013,25(3):371-373.
[9]Bodi M,Ardanuy C,Olona M,et al.Therapy for ventilatorassociated pneumonia:the Tarragona strategy[J].Clin Microbiol Infect,2001,7(1):32-33.
[10]Barbier F,Andremont A,Wolff M,et al.Hospital-acquired pneumonia and ventilator-associated pneumonia:recent advances in epidemiology and management[J].Curr Opin Pulm Med,2013,19(3):216-228.
[11]Raineri E,Crema L,Dal Zoppo S,et al.Rotation of antimicrobial therapy in the intensive care unit∶impact on incidence of ventilator-associated pneumonia caused by antibiotic-resistant Gram-negative bacteria[J].Eur允Clin Microbiol Infect Dis,2010,29(8):1015-1024.
(收稿:2015-01-28 修回:2015-03-16)
杭州市第一人民医院儿科(杭州 310006)
芦惠,Tel:13575789528;E-mail:luhui6699@qq.com
