顶椎区凹侧椎间松解治疗退变性腰椎侧凸的临床疗效评价
2015-05-10马晓生姜建元吕飞舟马天文王洪立夏新雷王立勋
马晓生 姜建元 吕飞舟 马天文 王洪立 夏新雷 王立勋
成人脊柱侧凸是指年龄>20 岁,冠状面 Cobb’s角>10° 的脊柱畸形[1],畸形既可发生在骨骼发育成熟前,随年龄增长进行性加重,也可发生在骨骼发育成熟后,即作为脊柱退行性疾病的继发性改变。退变性脊柱侧凸 ( degenerative scoliosis,DS ) 的病理机制复杂,临床表现多样,而且大多为老年患者,常合并多器官、系统慢性疾病和骨质疏松症,其手术治疗对术者和患者均是挑战。传统的手术方法多为后路选择性减压 ( 针对椎管狭窄或根性压迫部位 ),长节段椎弓根钉内固定融合术,但这种术式的并发症和致残率仍占相当高的比例[2-5],许多研究采用椎弓根钉骨水泥增强技术来增加内固定的把持力,减少由于骨质疏松导致的内固定并发症,但效果不佳[6-9]。近年来的研究显示,椎体间融合器的应用可以增加脊柱前柱的载荷,减少骨质疏松导致的内固定并发症。2009 年1月至 2012 年1月,我科采用顶椎区凹侧椎体间松解及椎体间融合器置入,长节段后路矫形融合术治疗成人退变性腰椎侧凸( degenerative lumbar scoliosis,DLS ) 患者 22 例,短期随访临床疗效满意,报告如下。
资料与方法
一、一般资料
本组共 22 例,其中男7 例,女 15 例,年龄48~71 岁,平均 59.3 岁。我科对此类患者的手术指征:(1) 长期严重、反复发作的腰背部疼痛;(2) 脊柱侧凸或后凸畸形持续进展;(3) 伴有下肢神经功能障碍或神经损害持续进展;(4) 脊柱畸形对患者心理造成严重的影响。手术方法采用长节段减压融合术,符合国内外此类疾患的治疗原则,通过伦理委员会审核。
患者均有长时间反复发作的下腰痛,经保守治疗后无明显好转,且逐渐加重。其中 19 例伴有下肢神经根性症状,14 例伴有间隙性跛行症状,7 例站立姿势维持不佳,伴有明显的躯干倾斜症状。术前Cobb’s 角平均 41.6° ( 31~56 ) °,14 例生理前凸减小,8 例出现轻度后凸畸形。
所有患者入院后进行常规术前检查外,进行心脏超声波、肺功能检查评价心肺功能,站立位脊柱全长正侧位 X 线片,腰椎 CT 平扫及二维重建,腰椎 MRI 平扫评价腰椎侧凸及神经压迫情况。融合节段:T10~L5节段5例,T10~S1节段8例,T11~L5节段5例,L2~S1节段4例。一般情况下,侧凸近端和远端融合椎体应该位于稳定区,并且可以被骶骨正中线平分。但同时也要考虑融合节段邻近椎间盘的退变程度以及矢状位矫形的需要,综合考虑决定融合的节段。
二、手术操作
所有患者采用全身麻醉,俯卧位,腹部悬空,双下肢略屈曲。常规后正中纵行切口,剥离骶棘肌暴露需要融合节段的关节突及椎板,按照术前计划在各椎体置入椎弓根螺钉,C 型臂透视正侧位确认螺钉位置良好。在顶椎区凹侧的 1~2 个节段 ( L2~L3,L3~L4) 进行改良经椎间孔椎体间融合 ( transforaminal lumbar interbody fusion,TLIF ) 手术[10-11],去除椎间盘组织,并用椎体间撑开器逐渐撑开椎间隙进行松解,同时进行神经根管及中央管减压;在远段凸侧 ( L4~L5,L5~S1) 根据神经受压情况进行减压及椎体间融合器植入,其余节段进行关节突关节松解,以凸侧为工作侧对预弯正常生理弧度的钛棒进行去旋转矫形。矫形满意后顶椎区凹侧置入椎间融合器,凹侧置入钛棒牢固固定。术中透视,如果腰椎的前凸恢复不满意,可以适当对后柱进行压缩以恢复腰椎前凸。本组中没有需要截骨矫形恢复腰椎前凸的病例。除椎体间融合器置入节段外,其余节段去皮质,自体髂骨植骨后外侧植骨融合。
三、术后处理
术前半小时静脉预防性滴注抗生素,术中3h加用一剂,手术全程采用自体血回收装置,术后24~48 h 抗感染、对症支持治疗。术后绝对卧床6 周,支具保护下活动3个月。口服骨质疏松治疗药物维持6个月。
四、术后随访
本组病例接受至少6个月的系统随访,平均随访 18 (6~24 ) 个月。随访评价内容包括手术操作时间、术中失血量、手术相关并发症。术后半年、1 年、2 年随访视觉模拟评分 ( visual analogue scale,VAS ) 和 Oswestry 功能障碍指数 ( oswestry disability index,ODI ) 评分,脊柱全长正侧位 X 线片,评价冠状面及矢状面矫形情况,内固定有无松动、断裂,矫形有无丢失,融合器移位情况。
五、统计学方法
采用 SPSS 17.0 软件对数据进行统计学分析,对手术前后 ODI、VAS 进行配对t检验,数据以±s形式表示,P<0.05 为差异有统计学意义。
结 果
所有病例通过该手术方法顺利完成手术,平均手术时间 ( 380.6±67.3 ) min,术中平均出血量( 1600±400 ) ml,采用自体血回输装置,平均围手术期输血量 ( 600±200 ) ml。本组病例术前 VAS 评分为 (7.3±2.4 ) 分,术后末次随访为 ( 1.7±1.4 )分,术前 ODI 指数 ( 60.5±7.6 ) %,术后末次随访( 18.6±4.2 ) %,术前术后对比 VAS 评分及 ODI 指数较术前均有改善,差异有统计学意义 (P<0.05 ),临床优良率达 82.4% ( 图 1,2 )。
随访期内所有患者未出现断钉、断棒现象。术前 Cobb’s 角平均 41.6° ( 31~56 ) °,术后 Cobb’s 角平均 10.7° ( 0~15 ) °,冠状面矫形率 74%,随访期内未见明显矫正丢失现象。矢状面矫形满意,所有22 例均重建正常腰椎生理前凸。随访期内所有患者无明显神经损伤、术后伤口感染发生,1 例出现术后两周短暂性根性麻痹症状,2 例术中出现硬膜撕裂,术中即刻修补,术后未出现脑脊液漏,2 例主诉自体髂骨供骨区疼痛,无内固定松动断裂发生,1 例随访诉腰背部无力,原因不明。
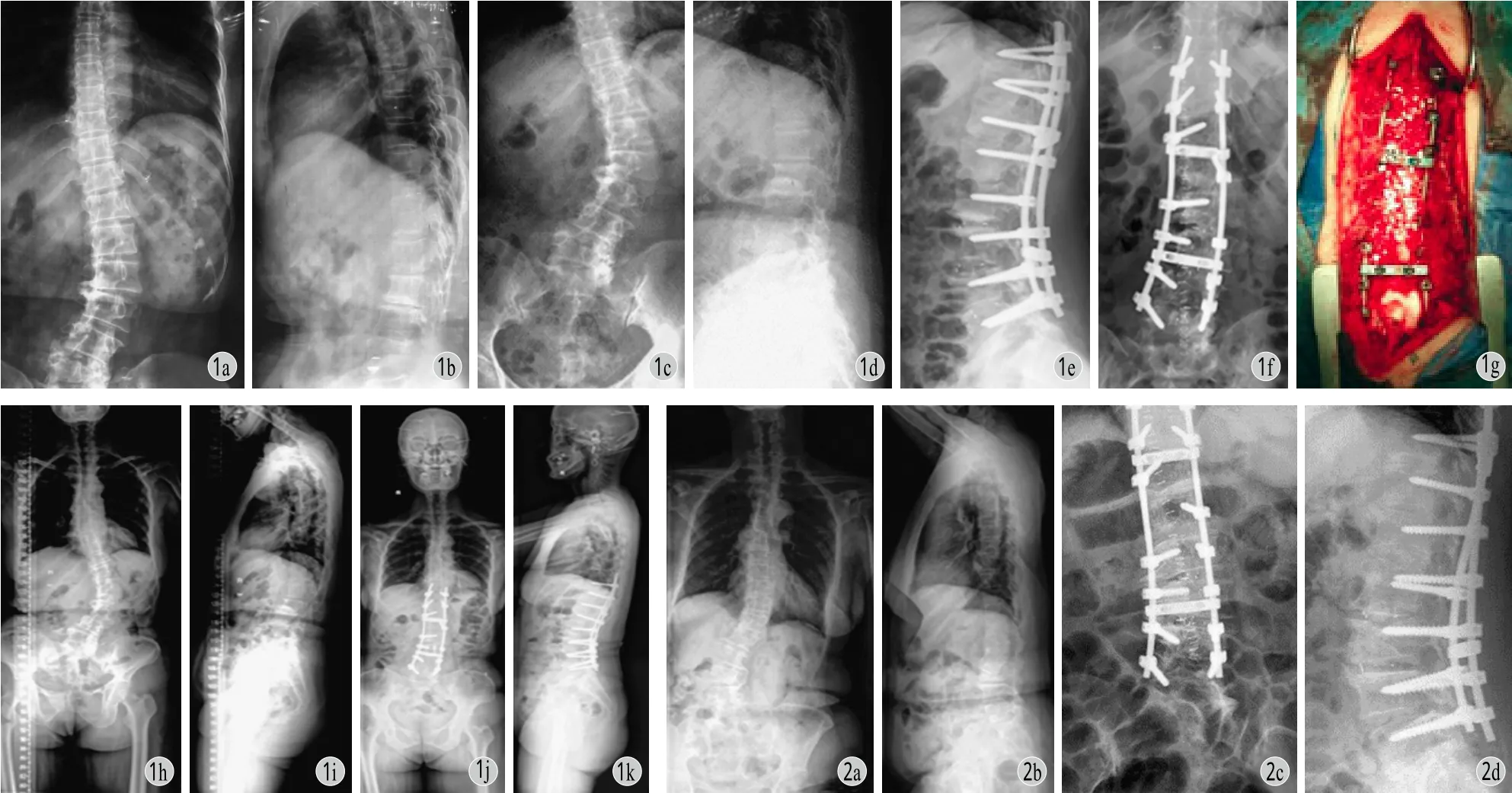

图1 患者,女,62 岁,脊柱侧凸畸形进展明显 a~b:2008 年 12 月 X 线片;c~d:2010 年3月 X 线片;e~f:术后5天 X 线片;g:术中照片;h~i:术前脊柱全长 X 线片;j~k:术后半年脊柱全长 X 线片图2患者,女,61 岁,下腰痛伴站立倾斜4 年 a~b:术前 X 线片,躯干倾斜伴平背畸形;c~d:术后5天 X 线片;e:术中照片;f~g:术前脊柱全长 X 线片;h~i:术后1 年,脊柱全长 X 线片Fig.1 A 62-year-old female patient had scoliosis progression a-b: On Dec. 2008, X-ray; c-d: On Mar. 2010, X-ray; e-f: At5days after the operation, X-ray; g: Intraoperative X-ray; h-i: Preoperative full-length radiograph of the spine; j-k: Fulllength radiograph of the spine at6months after the operationFig.2 A 61-year-old female patient hadlow back pain with stand tilt for4years a-b: Preoperative X-ray, trunk tilt with fl at back deformity; c-d:At5days after the operation, X-ray; e: Intraoperative X-ray; f-g: Preoperative full-length radiograph of the spine; h-i: Full-length radiograph of the spine at1year after the surgery
讨 论
成人 DLS 是成人脊柱侧凸中的 II 型,40 岁后新出现的脊柱侧凸畸形,多集中在腰段,其病理发展过程是基于椎间盘和椎间小关节严重的退行性改变、椎体间稳定性降低而出现的。其影像特点是腰段退行性改变严重,侧凸角度不大,顶椎位置多存在侧方滑移或旋转滑移,临床上多表现为腰背部运动性疼痛和( 或 ) 神经根性疼痛[12]。对于此类患者,首先需要解决的问题不是矫形,而是缓解疼痛及阻止侧凸进展、神经功能损害进行性加重。其手术治疗指征主要为:(1) 腰痛症状经保守治疗无效;(2) 神经功能障碍进行性加重;(3) 侧凸>30° 和 ( 或 ) 侧向滑移>6 mm;(4) 侧凸角度进展>10° 和 ( 或 ) 侧向滑移>3 mm,同时伴有临床症状的进行性加重[13]。
笔者对具有后路长节段矫形减压融合指征的患者手术时,结合顶椎区凹侧椎体间松解,主要基于以下考虑:(1) 此类患者腰段退行性改变严重,侧凸角度不大,顶椎位置多存在侧方滑移或旋转滑移,且顶椎区凹侧为侧凸最僵硬区域,进行顶椎区凹侧椎体间松解,为冠状面和矢状面良好矫形打下基础;(2) 患者 L3和 L4的神经根受压主要是由于凹侧的椎间孔狭窄或椎间孔出口狭窄引起,L5和 S1的神经根受压考虑凸侧侧隐窝狭窄引起。存在椎体侧方移位时,L3和 L4神经根受压的可能性要高于 L5和S1神经根受压[14];(3) 由于在最僵硬区及内固定载荷最大的区域采用了椎体间融合,增加了前柱的载荷,可以明显减少由于骨质疏松导致的内固定并发症[15-16]。所以,笔者选择顶椎区凹侧椎体间松解,同时根据神经受压情况选择远段凸侧进行减压,以达到矫形与减压的良好结合。顶椎区凹侧椎体间松解是此手术方法的关键及难点,本组病例顶椎区凹侧椎间孔狭小,椎间隙狭窄,硬膜外脂肪变薄甚至消失,减压时2例术中出现硬膜撕裂,术中及时修补,术后未出现脑脊液漏。术中使用椎间隙撑开器由小到大逐渐扩大,需要小心仔细,避免骨性终板损伤,引起远期融合器下沉。
关于椎间融合器,不论短节段还是长节段融合,椎弓根内固定系统附加椎体间融合器技术可以起到良好的矫形作用;同时,对于恢复椎间高度、重建腰椎前凸、扩大椎间孔有帮助;还能够增加前柱载荷,减少椎弓根钉系统并发症 ( 特别是在 L5~S1间隙 )。但对于此类患者,建议使用碳纤维融合器,减少骨质疏松导致金属融合器下沉。
远端融合节段的选择也是 DLS 的争论焦点。(1) 融合至 L5的利与弊:DLS 长节段固定远端融合至 L5可以有效保留 L5~S1节段的活动度;避免 L5~S1节段的假关节形成;避免 L5~S1节段可能的前路手术;手术创伤相对较小,可以降低手术相关并发症的发生率。但是融合至 L5也具有一定的风险和问题,如远期 L5~S1继发性退变,导致矢状位矫形效果的丢失,引起一定的疼痛症状,而且 L5椎弓根把持力相对较差,导致潜在的内固定失败等。(2) 融合至 S1的利与弊:融合至 S1可以避免远期潜在的L5~S1节段退变;更好地维持矢状位矫形效果,尤其对术前已存在矢状位失平衡的患者。但融合至 S1节段将不可避免地丧失 L5~S1节段的运动功能,可能导致步态异常以及日常生活某些动作受限;融合至 S1具有更大的手术创伤、更多的手术相关并发症以及更高的假关节发生率;另外,融合至 S1可能对骶髂关节造成一定的不利影响。(3) 远端融合节段选择的依据:远端融合节段选择的总体原则是应止于中立、稳定椎,绝对不能止于旋转半脱位的椎体。选择之一是止于 L5,但当存在以下情况时必须融合至 S1:L5椎体相对于骶骨存在明显倾斜 ( 节段性侧凸>15° );L5~S1存在椎管狭窄或根性压迫需要减压;L5~S1存在滑脱或不稳;既往 L5~S1曾行减压手术者;当近端融合至 T12及以上节段以及存在明显的矢状位失平衡时,需要考虑是否需要远端融合延伸至 S1。本研究 22 例中共有 12 例融合至S1椎体,其中5例因 L5~S1椎间盘退变明显,6 例因恢复矢状位平衡的需要,1 例因 L5椎体处于非稳定区。
反复发作及逐渐加重的下腰痛是 DLS 的首要问题,也是最重要的手术指征。大量的文献和临床经验提示,疼痛与以下 X 线参数相关:椎体侧方移位、L3和 L4终板倾斜角、生理性腰椎前凸丢失。侧凸程度和疼痛没有直接联系,纠正侧凸对改善症状作用没有纠正腰椎生理前凸改善症状明显。腰椎前凸的重建对腰痛的缓解及成功的融合比侧凸的纠正更为重要。前凸丢失、椎间隙压力相应增加,是下腰痛的潜在危险因素[17-18]。本组病例中,侧凸的顶椎区椎间盘退变明显,椎间隙明显狭窄,部分椎体有侧向滑移或者旋转滑移,相应的椎间水平骨赘增生明显,局部的腰椎前凸消失甚至反曲。在顶椎区凹侧进行椎间松解后,置入椎间融合器不但利于神经根减压,而且有助于腰椎前凸的恢复。对于本组病例,笔者非常强调矢状面生理前凸的重建。17 例术后随访生理前凸重建满意,仅1例术后出现腰背部无力,考虑术中多节段广泛骶棘肌剥离,损伤骶棘肌神经支配所致。该组病例术后 VAS 评分及 ODI指数较术前均有改善,临床优良率达 82.4%。本研究提示,顶椎区凹侧椎体间松解及椎体间融合器置入,长节段矫形融合术治疗腰椎 DS 是一种较为安全有效的方法。
[1] Daffner SD, Vaccaro AR. Adult degenerative lumbar scoliosis.Am J Orthop, 2003, 32 (2):77-82.
[2] Acosta FL, Cloyd JM, Aryan HE, et al. Perioperative complications and clinical outcomes of multilevel circum-ferential lumbar spinal fusion in the elderly. J Clin Neurosci,2009, 16(1):69-73.
[3] Carreon LY, Puno RM, Dimar JR 2nd, et al. Perioperative complications of posterior lumbar decompression and arthrodesis in older adults. J Bone Joint Surg Am, 2003, 85-A(11):2089-2092.
[4] Deyo RA, Cherkin DC, Loeser JD, et al. Morbidity and mortality in association with operations on the lumbar spine.The influence of age, diagnosis, and procedure. J Bone Joint Surg Am, 1992, 74(4):536-543.
[5] Wu CH, Wong CB, Chen LH, et al. Instrumented posterior lumbar interbody fusion for patients with degenerative lumbar scoliosis. J Spinal Disord Tech, 2008, 21(5):310-315.
[6] Tan JS, Kwon BK, Dvorak MF, et al. Pedicle screw motion in the osteoporotic spine after augmentation with laminar hooks,sublaminar wires, or calcium phosphate cement: a comparative analysis. Spine, 2004, 29(16):1723-1730.
[7] Cook SD, Salkeld SL, Stanley T, et al. Biomechanical study of pedicle screw fixation in severely osteoporotic bone. Spine,2004,4(4):402-408.
[8] Halvorson TL, Kelley LA, Thomas KA, et al. Effects of bone mineral density on pedicle screw fixation. Spine, 1994,19(21):2415-2420.
[9] Sarzier JS, Evans AJ, Cahill DW. Increased pedicle screw pullout strength with vertebroplasty augmentation in osteoporotic spines. J Neurosurg, 2002, 96(Suppl3):309-312.
[10] 吕飞舟, 王洪立, 姜建元, 等. 工作区域内移的改良经椎间孔腰椎椎体间融合术. 中华骨科杂志, 2011, 31(10):1072-1077.
[11] 姜建元, 马昕, 吕飞舟, 等. 改良经椎间孔腰椎椎体间融合术的解剖学研究及临床意义. 中华外科杂志, 2009, 47(14):1100-1103.
[12] Aebi M. The adult scoliosis. Eurspine J, 2005, 14(10):925-948.
[13] 史亚民, 邱勇, 王岩, 等. 成人脊柱侧凸相关问题探讨. 中国脊柱脊髓杂志, 2008, 18(3):167-171.
[14] Liu H, Ishihara H, Kanamori M. Characteristics of nerve root compression caused by degenerative lumbar spinal stenosis with scoliosis. Spine, 2003,3(6):524-529.
[15] Tsuchiya K, Bridwell KH, Kuklo TR, et al. Minimum5-year analysis of L5-S1 fusion using sacropelvic fixation (bilateral S1 and iliac screws) for spinal deformity. Spine, 2006, 31(3):303-308.
[16] Kim YJ, Bridwell KH, Lenke LG, et al. Pseudarthrosis in long adult spinal deformity instrumentation and fusion to the sacrum:prevalence and risk factor analysis of 144 cases. Spine,2006, 31(20):2329-2336.
[17] Schwab FJ, Smith VA, Biserni M, et al. Adult scoliosis: a quantitative radiographic and clinical analysis. Spine, 2002,27(4):387-392.
[18] Murata Y, Takahashi K, Hanaoka E. Changes in scoliotic curature and lordotic angle during the early phase of degenerative lumbar scoliosis. Spine, 2002, 27(20):2268-2273.
