结核性脑膜炎与病毒性脑炎临床分析
2015-04-14赵二义王带媚
赵二义,王带媚
(海南省人民医院神经内科1、药学部2,海南 海口 570311)
结核性脑膜炎与病毒性脑炎临床分析
赵二义1,王带媚2
(海南省人民医院神经内科1、药学部2,海南 海口 570311)
目的 探讨结核性脑膜炎与病毒性脑炎的临床表现、脑脊液、脑电图及头颅MRI特点,为诊断及治疗提供依据。方法回顾性分析海南省人民医院2008年2月至2014年3月临床诊断为结核性脑膜炎(64例)和病毒性脑炎(62例)的患者的临床表现、脑脊液、脑电图及头颅MR等结果。结果(1)临床资料显示结脑组患者发生颅神经损害及低钠血症比率高于病脑组,而病脑组发生癫痫、精神障碍及意识障碍的概率高于结脑组,差异均有统计学意义(P<0.05);(2)结脑组脑脊液(CSF)的蛋白、氯化物、腺苷脱氨酶(ADA)及细胞学与病脑组比较差异均有统计学意义(P<0.05);(3)结脑组患者的脑电图异检率、头颅MRI的病灶与病脑组比较差异均有统计学意义(P<0.05)。结论本组资料显示结核性脑膜炎与病毒性脑炎的临床表现、CSF常规、生化、细胞学、ADA、脑电图及头颅MRI各有其特征,对临床诊治具有重要意义。
结核性脑膜炎;病毒性脑炎;脑脊液;脑电图;MRI
结核性脑膜炎患者的早期临床表现及脑脊液、头颅影像学改变不典型,具有高误诊率、高致残率及高致死率的特点[1]。结核分支杆菌与病毒病原学检查是实验诊断的金标准,但实际临床工作中检出结核分枝杆菌及病毒病原学的阳性率极低,很难做出病原学诊断。本文回顾性分析64例结核性脑膜炎与62例病毒性脑炎的临床表现、脑脊液、脑电图及头颅影像学特点,以期为临床诊治提供参考。
1 资料与方法
1.1 一般资料
1.1.1 结脑组 选取海南省人民医院2008年2月至2014年3月临床诊断为结核性脑膜炎患者64例,其中男性36例,女性28例,年龄16~62岁,平均34岁。所有患者的诊断均符合结核性脑膜炎的以下标准[2]241-244:(1)符合慢性脑膜炎的诊断(包括发热、头痛、恶心、呕吐及脑膜刺激征);(2)脑脊液呈非化脓性炎症改变,或结核分支杆菌培养或涂片阳性;(3)脑脊液墨汁染色阴性,除外隐球菌性脑膜炎和其他原因(病毒、细菌、梅毒螺旋体或寄生虫等)的脑膜炎;(4)合并活动性肺结核或肺外结核;(5)头颅影像学发现脑膜强化、脑积水、脑梗死或结核瘤等;符合上述(1)、(2)、(3)+(4)或(5)项;或5项均符合可临床诊断为结核性脑膜炎。
1.1.2 病脑组 选取海南省人民医院2008年2月至2014年3月临床诊断为病毒性脑炎患者62例。其中男性36例,女性26例,年龄16~56岁,平均36.25岁。所有患者的诊断均符合病毒性脑炎的以下标准[3]:(1)急性起病,有脑实质损害的临床表现,伴全身病毒感染症状;(2)脑脊液有或无炎症改变,或病毒学检查阳性,且涂片及培养均无细菌生长(包括结核、真菌等);(3)脑电图有不同程度的异常,呈弥漫性或局灶高幅慢波改变;(4)头颅CT及MRI无占位性病变征象;(5)排除其他感染、感染后及非感染大脑疾病,如化脑、结脑、脑脊髓炎、感染后脑炎等。符合上述5项可临床诊断为病毒性脑炎。
1.2 辅助检查方法 所有入选的患者入院次日抽血化验血生化,入院后1周内行腰椎穿刺术,常规测颅内压力,留取脑脊液行常规、生化、细胞学及腺苷脱氨酶等检查;脑电图及颅脑磁共振均为入院后1周内首次检查的结果。
1.3 统计学方法 收集所有入选的患者的临床资料及相关辅助检查结果,应用SPSS16.0软件包进行数据统计学分析,计量资料以均数±标准差(±s)表示,两组间比较采用t检验;计数资料的比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 临床表现 两组患者的发热和头痛组间比较差异均无统计学意义(P>0.05);结脑组患者的颅神经损害及低钠血症的发生率高于病脑组,而病脑组患者的癫痫、精神障碍及意识障碍的发生率高于结脑组,差异均有统计学意义(P<0.05),见表1。
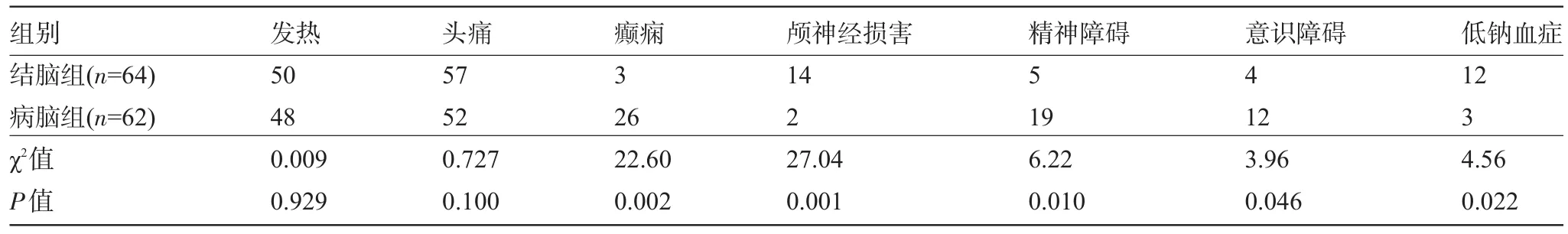
表1 两组患者的临床表现比较(例)
2.2 辅助检查结果
2.2.1 脑脊液的常规 颅内压力测定,结脑组18例正常(28%),46例升高(72%),其中5例>330 mmH2O (1 mmH2O=0.0098 kPa)。病脑组32例正常(52%),30例升高(48%),其中3例大于330 mmH2O。两组患者的颅内压力组间比较差异无统计学意义(P>0.05)。
2.2.2 脑脊液的生化 结脑组患者的蛋白均增高,最低值0.9 g/L,最高值12 g/L;52例葡萄糖降低,最低1.6 mmo/L;40例氯化物降低,最低92 mmol/L。病脑组患者的蛋白增高29例,最高为1.8 g/L;7例葡萄糖降低,最低为2.05 mmol/L;3例氯化物降低,最低108 mmol/L。两组患者的脑脊液的蛋白及氯化物组间比较差异有统计学意义(P<0.05),葡萄糖组间比较差异无统计学意义(P>0.05),见表2。
表2 两组患者的脑脊液生化指标比较(±s)
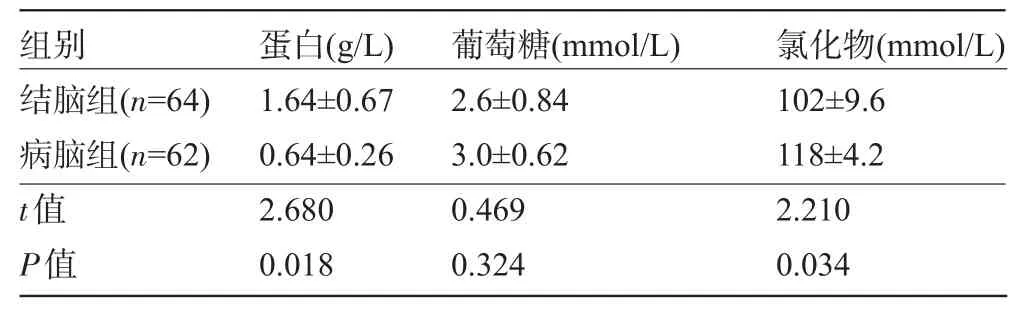
表2 两组患者的脑脊液生化指标比较(±s)
结脑组(n=64)病脑组(n=62)t值P值1.64±0.67 0.64±0.26 2.680 0.018 2.6±0.84 3.0±0.62 0.469 0.324 102±9.6 118±4.2 2.210 0.034
2.2.3 脑脊液的细胞学 结脑组患者的白细胞计数均增多,最低值为60×106/L,最高值为500×106/L。8例(12.5%)中性粒细胞增高为主,17例(26.6%)混合型细胞反应,39例(60.9%)单个细胞增高为主。病脑组患者的白细胞计数增多46例(74.2%),最高值为280×106/L;1例(1.6%)中性粒细胞增高为主,3例(4.8%)混合型细胞反应,42例(67.7%)单个细胞增高为主,见图1。

图1 两组患者脑脊液细胞学特征比较
2.2.4 脑脊液的腺苷脱氨酶(ADA) 结脑组患者的ADA最低值4.8 U/L,最高值18 U/L,均值为(10.8±5.6)U/L。病脑组患者的ADA最低值2.3 U/L,最高值10.4 U/L,均值为(3.8±2.4)U/L。两组患者的ADA均值组间比较差异有统计学意义(P<0.05)。若以ADA 5U/L为阈值,则结核性脑膜炎诊断的灵敏度为90%,特异度为95.4%。
2.2.5 脑电图及头颅MR检查 40例结脑组患者行脑电图检查,其中18例异常(45.0%);54例病脑组患者行脑电图检查,其中42例异常(77.8%);病脑组患者的脑电图异检率高于结脑组,差异有统计学意义(P<0.05)。46例结脑组患者查头颅MR,21例发现有脑异常表现,其中12例发现两个部位以上异常。45例病脑组患者查头颅MR,31例发现有脑异常表现,其中12例发现2个部位以上异常。两组患者的头颅MR病变部位比较差异有统计学意义(χ2=5.015,P<0.05),见表3。

表3 两组患者的脑部MR检查异常结果比较(例)
3 讨论
由于激素、抗生素的广泛使用和环境变化,有许多结脑患者的临床症状、体征及辅助检查的结果表现不典型,与病脑鉴别诊断存在容易混淆之处,因而总结分析结脑和病脑患者的临床特征,对疾病早期诊治具有重要意义。发热和头痛是各类中枢神经系统感染性疾病的共性,本组资料显示其在两组间比较差异无统计学意义,对中枢神经系统感染定性诊断无特异性。结脑组患者易出现颅神经损害及低钠血症,主要是由于结核分枝杆菌经血行播撒侵袭中枢神经系统,定植在蛛网膜下腔内、脑室脉络丛和室管膜,使得颅底出现大量炎症渗出物,直接压迫或颅底脑膜粘连、牵拉等致颅神经损害;部分严重感染患者发生闭塞性动脉内膜炎致脑实质损害,可引起耗盐性低钠。病脑组患者易发生癫痫发作、精神及意识障碍等,与病毒可直接侵袭中枢神经组织,尤其是额颞叶、海马区等部位,以及感染后诱发中枢神经系统脱髓鞘等密切相关。
本组资料可见结核性脑膜炎和病毒性脑炎患者的颅内压力均可表现为正常和增高,两组患者的颅内压力组间比较差异无统计学意义。但亦有资料显示结核性脑膜患者更容易出现椎管梗阻、蛛网膜粘连或脉络丛变性、萎缩,导致颅内压力下降,严重者甚至不能测压[4],而病脑患者无类似现象。因此,患者的颅内压力下降或不能测压时,则高度怀疑结核性脑膜炎。患者病程早期即出现急进性意识障碍,伴颅内压力显著增高,则诊断重症病毒性脑炎的可能性大,其颅内压力的增高程度可反映疾病严重程度[5]。
本组资料结脑组患者的CSF蛋白在0.97~1.8 g/L,部分可达2.0 g/L以上,病脑组患者的CSF的蛋白0.5~1.0 g/L,极少数可达1.5 g/L,最高1.8 g/L。CSF的蛋白>2.0 g/L,则考虑结核性脑膜炎诊断的可能性非常大,对临床具有指导意义。有研究表明结核性脑膜炎患者的CSF的氯化物可正常或降低,氯化物降低与结核分枝杆菌对血脑屏障氯化物主动转运酶破坏或代谢消耗有关,本组结脑患者的氯化物结果与其类似[6]。本组资料的病脑组患者中59例CSF的氯化物正常,另外3例CSF的氯化物显著下降,但CSF的氯化物与血清的氯化物比值(1.2~1.3):1,符合两者正常比值[2]124-125。据此,推测CSF的氯化物下降与血清的氯化物降低有关,而不是病毒破坏血脑屏障氯化物主动转运酶或脑内病毒消耗氯化物所致。由此可见,评价CSF的氯化物与血清的氯化物比值,有利于判断CSF的氯化物降低的原因。因此,CSF的氯化物与血清的氯化物比值降低,有助于结核性脑膜炎的诊断,但是其正常不能作为排除结核性脑膜炎诊断标准。结脑和病脑的患者脑脊液葡萄糖均可表现为正常或减低,两组间比较差异无统计学意义,但是若患者的CSF的氯化物和葡萄糖呈双重降低,则较支持结核性脑膜炎诊断,与已有资料基本一致[6]。
结核性脑膜炎患者的CSF早期细胞特点可表现为中性粒细胞增高为主,中期表现为混合型细胞反应,晚期表现以淋巴细胞为主的特点[7]。本组资料提示结脑组及病脑组患者的CSF细胞均以单个核细胞反应为主。在早期表现单个核细胞反应,则提示病毒性感染的可能性大;中期至晚期表现为混合型细胞反应,则结核性感染可能性大。CSF的ADA活性是结核性脑膜炎诊断的指标之一,其可鉴别结核性与非结核性中枢神经系统感染,对颅内感染定性有重要的参考意义[8]。本组资料显示结脑组的ADA的平均活性高于病脑组,若以5 U/L为阈值,则结核性脑膜炎诊断的灵敏度为90%,特异度为95.4%,具有较好的灵敏度及特异度,与既往的研究结果类似[9]。据此,推测以5 U/L为阈值在诊断结核性脑膜炎有较大的应用价值。
脑电图反映大脑细胞电活动敏感指标,可应用于评估病情及预后。本组资料显示结脑组患者的脑电图异检率为45.0%;病脑组患者的脑电图异检率为77.8%,与文献报道类似[10],提示脑电图在两组患者的鉴别诊断具有一定意义。
本组的结脑组患者的头颅MR病变以脑膜强化为主,合并脑积水、粟粒样病变及颅底基底池、侧裂池强化等改变,与以往资料显示结核性脑膜炎患者的神经系统影像学改变为颅底脑膜强化、脑室扩张、脑积水及脑梗死等的特征[11]相符。而病脑组患者的头颅MR以额颞叶及基底节-丘脑病变等部位为主,病灶可呈大片状、“融合”状改变,以累及灰质为主,白质亦可受累,灰质水肿明显,无脑积水及颅底脑膜强化等改变,与病毒性脑炎患者的脑损害部位为额、顶、颞叶皮层、皮层下、海马区以及基底节区-丘脑及侧脑室旁白质区,病灶面积大,部位多发,呈对称性改变等的特点基本一致[12]。两组间脑损害异检数比较差异有统计学意义,因此,完善头颅MRI等检查对颅内感染定性具有临床意义。
总之,总结分析患者的临床表现和CSF常规、生化、细胞学、ADA、脑电图及头颅MR等的特征,对不典型的结核性脑膜炎与病毒性脑炎的诊断、鉴别诊断及早期治疗具有重要参考意义。
[1]Pehlivanoglu F,Yasar KK,Sengoz G.Tuberculous meningitis in adults:a review of 160 cases[J].Scientific World Joumal,2012,12: 169-170.
[2]贾建平,陈生弟,崔丽英,等.神经病学[M].7版.北京:人民卫生出版社,2013.
[3]Stener I,Budka H,Chaudhuri A,et al.Viral meningoeneephalitis:a review of diagnostic methods and guidelines for management[J]. Eur J neurol,2010,17(8):999-1002.
[4]王 婷,冯国栋,赵 钢,等.结核性脑膜炎临床和实验室诊断现状与新进展[J].中华神经科杂志,2013,46(10):706-708.
[5]严 波,张家堂,赵 威,等.病毒性脑炎124例脑脊液分析[J].解放军医学院学报,2014,36(6):480-482.
[6]胡 佳,张家堂,蒲传强,等.结核性脑膜炎167例脑脊液分析[J].解放军医学杂志,2010,35(5):580-583.
[7]赵 钢,杜 芳.结核性脑膜炎临床诊断思路[J].中国现代神经疾病杂志,2013,13(1):1-4.
[8]郑晓丰,黄经纬.脑脊液3项检测在结核性脑膜炎诊断中的应用[J].中华医院感染学杂志,2011,21(13):2860-2861.
[9]张丽琴.脑脊液免疫球蛋白、乳酸脱氢酶及腺苷脱氨酶检测在成人颅内感染鉴别诊断中的临床意义[J].中华医院感染学杂志, 2012,22(8):1752-1754.
[10]李 楠,张星虎.伴发癫痫的病毒性脑炎患者的临床表现和影像及脑电图分析[J].中国临床影像杂志,2011,13(11C): 377-378.
[11]黄守先,王满侠.头颅CT及MRI在结核性脑膜炎诊断中价值[J].中华实用诊断与治疗杂志,2012,26(7):668-670.
[12]费 客,张雅红,于 祥.磁共振扩散加权成像在病毒性脑炎中的临床价值分析[J].医学影像学杂志,2013,23(11):1787-1788.
Clinical analysis of tubercular meningitis and viral encephalitis.
ZHAO Er-yi1,WANG Dai-mei2.Department of Neurology1,Department of Pharmacy2,People's Hospital of Hainan Province,Haikou 570311,Hainan,CHINA
ObjectiveTo explore the clinical manifestations,cerebrospinal fluid(CSF),electroencephalogram (EEG)and magnetic resonance imaging(MRI)of both tubercular meningitis and viral encephalitis,and to provide clinical evidence for diagnosis and treatment.MethodsClinical data about the clinical manifestations,CSF,EEG and MRI results of 64 tubercular meningitis and 62 viral encephalitis patients in our hospital from February 2008 to March 2014 were retrospectively analyzed.ResultsClinical data showed that the incidence of cranial nerves injury and hyponatremia in patients with tubercular meningitis was higher than that in patients with viral encephalitis(P<0.05),and the incidence of epilepsy,mental disorders and unconsciousness in patients with tubercular meningitis was lower than that in patients with viral encephalitis(P<0.05).There were statistically significant differences of the protein,chloride,ADA and cytological findings in CSF between both groups(P<0.05).And there were also statistically significant differences of the abnormal EEG detection rate and cranial MRI lesions between both groups(P<0.05).ConclusionThe clinical manifestation,CSF,EEG and cranial MRI of tubercular meningitis and viral encephalitis all showed their characteristics and can play important roles in clinical diagnosis and treatment.
Tubercular meningitis;Viral encephalitis;Cerebrospinal fluid;Electroencephalogram;Magnetic resonance imaging
R529.3
A
1003—6350(2015)19—2897—04
10.3969/j.issn.1003-6350.2015.19.1053
2014-11-02)
海南省自然科学基金(编号:813208)
赵二义。E-mail:zhaoguanduo@126.com
